În bolile autoimune, anticorpii sau celulele produse de organism atacă propriile țesuturi ale corpului. Multe boli autoimune afectează țesutul conjunctiv din diferite organe. În bolile autoimune, inflamația și răspunsul imun pot duce la deteriorarea țesutului conjunctiv nu numai în și în jurul articulațiilor, ci și în alte țesuturi, inclusiv organe vitale, cum ar fi rinichii și organele din tractul gastro-intestinal.
Când boli autoimune ale țesutului conjunctiv se formează autoanticorpi organici specifici. Aceștia atacă antigenii nucleari ai țesutului conjunctiv, indiferent de locația sa în corp. Acest grup de boli autoimune include:
- artrita reumatoida
- sclerodermie
- dermatomiozita
- lupus eritematos sistemic
In articol boli autoimune ale țesutului conjunctiv artrita reumatoidă va fi discutată mai detaliat.
Artrita reumatoidă este o tulburare autoimună pe termen lung care afectează în principal articulațiile. Acest lucru duce de obicei la articulații fierbinți, umflate și dureroase. Încheieturile și mâinile sunt cel mai adesea implicate. Boala poate afecta alte părți ale corpului.
Deși cauza artritei reumatoide nu este clară, se crede că implică o combinație de factori genetici și de mediu. Patogeneza nu este pe deplin înțeleasă. Persoanele susceptibile genetic sunt teoretizate pentru factorii declanșatori externi (de exemplu, fumatul, infecția sau trauma) care generează un răspuns autoimun care duce la hipertrofie sinovială și inflamație cronică a articulațiilor.
Hiperplazia celulelor sinoviale și activarea celulelor endoteliale sunt evenimente timpurii ale procesului patologic care progresează către inflamația necontrolată și distrugerea ulterioară a cartilajului și a oaselor. Factorii genetici și anomaliile sistemului imunitar contribuie la răspândirea bolii.
Celulele T CD4, fagocitele mononucleare, fibroblastele, osteoclastele și neutrofilele joacă un rol celular important în fiziopatologia artritei reumatoide, în timp ce celulele B produc autoanticorpi (adică factori reumatoizi). Producția anormală de citokine multiple, chemokine și alți mediatori inflamatori a fost demonstrată la pacienții cu boală, inclusiv următoarele:
- factorul de necroză tumorală alfa (TNF-α)
- interleukina-1
- interleukina-6
- interleukina-8
- factor de creștere beta transformant (TGF-β)
- factorul de creștere a fibroblastelor (FGF)
În cele din urmă, inflamația și răspândirea sinoviului duce la distrugerea diferitelor țesuturi, inclusiv cartilajul, oasele, tendoanele, ligamentele și vasele de sânge. Deși structurile articulare sunt principalele locuri implicate în artrita reumatoidă, sunt afectate și alte țesuturi.
În artrita reumatoidă, sistemul imunitar este activat de un antigen necunoscut. Celulele care prezintă antigen acceptă acest antigen la celulele T și le stimulează. Celulele T proliferează, secretă diverse citokine proinflamatorii și migrează către țesutul sinovial, ducând la proliferarea și creșterea țesuturilor și la crearea unui „panus” - sinoviu hipertrofiat. Se compune dintr-o varietate de celule diferite, inclusiv celule T și B, precum și macrofage. Aceste celule secretă apoi diferiți mediatori proinflamatori, cum ar fi factorul de necroză tumorală, interleukina-1 și alte citokine precum interleukina-6, ducând la deteriorarea și distrugerea articulațiilor.
Celulele T sunt inițiatorii cheie ai răspunsului imun implicat în patogeneza artritei reumatoide. Celulele care prezintă antigen captează antigenul sau antigenele și, prin moleculele majore ale complexului de histocompatibilitate, transmit acest antigen celulelor T, care sunt apoi activate. Receptorul celulelor T se leagă de complexul de histocompatibilitate/antigen și activează aceste celule T. Celulele T migrează apoi către țesutul sinovial și produc răspunsurile imune observate în tabloul clinic al bolii.
În plus, celulele T activează fibroblaste și macrofage, care apoi secretă diverse citokine proinflamatorii, cum ar fi TNF-alfa, IL-1 și alți mediatori, inclusiv metaloproteinaze matrice, prostaglandine și oxid nitric.
La începutul bolii există un aflux de celule inflamatorii în membrana sinovială cu angiogeneză ulterioară, proliferarea celulelor inflamatorii cronice (mononucleare) și a celulelor sinoviale rezidente și modificări histologice marcate.
Infiltrarea limfoplasmatică a sinoviului cu neovascularizare observată în poliartrita reumatoidă este similară cu cea observată în alte afecțiuni caracterizate prin sinovită inflamatorie. Nodulii reumatoizi precoce se caracterizează prin vasculită a vaselor mici și mai târziu prin inflamație granulomatoasă.
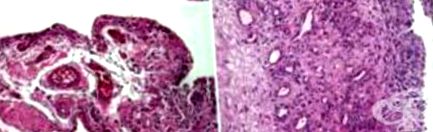
O biopsie a țesutului sinovial poate prezenta o varietate de celule diferite. În primul rând, pot fi observate celule T, celule B sau neutrofile și alți alți mediatori inflamatori. În timp, aceste celule inflamatorii secretă diverși mediatori, cum ar fi TNF, IL-1 și IL-6, ducând la descompunerea cartilajului de bază și a oaselor.
Zona subintimală a sinoviului este sever hipertrofiată. Populațiile primare de celule din acest strat sunt fibroblaste și macrofage. Sinoviul hipertrofiat (numit și panus) invadează și erodează cartilajul și osul adiacent. Se observă distrugerea oaselor.
- Boli autoimune - Blogul Pensiunii Liliac
- Pulbere AVEMAR 30 PENTRU CANCER (pulbere AVEMAR 30), preț și informații
- 5 boli frecvente ale malnutriției
- 50 de milioane de oameni din UE suferă de boli cronice
- Dieta auto; SANIMED Multi-eficient! Boli alergice!