- Informații
- Simptome
- Tratamente
- Produse
- Comentarii
- Conectivitate
Artrita psoriazică este o artrită inflamatorie cronică care se dezvoltă la cel puțin 5% dintre pacienții cu psoriazis. Legătura dintre psoriazis și artrită a fost făcută pentru prima dată la mijlocul secolului al XIX-lea, dar artrita psoriazică nu s-a distins clinic de poliartrita reumatoidă până în anii 1960.
Datorită lipsei testelor biologice specifice, definiția exactă a artrita psoriazică rămâne dificil. Boala există cel mai frecvent ca oligoartrită seronegativă, întâlnită la pacienții cu psoriazis. Implicarea articulațiilor distale și mutilarea artritei sunt mai puțin frecvente, dar caracteristici distincte.
Deoarece 50% dintre pacienții cu artrită psoriazică au dovezi de spondiloartropatie, adesea asociată cu antigenul leucocitar uman (HLA) -B27, artrita psoriazică este, de asemenea, clasificată ca spondiloartropatie seronegativă.
Boala articulară periferică apare la 95% dintre pacienții cu artrită psoriazică, în timp ce la restul de 5% apare implicarea axială.
Datele studiului arată că artrita psoriazică este mai frecventă la pacienții cu psoriazis sever decât la cei cu cazuri mai ușoare. Dar nu există dovezi care să sugereze că severitatea psoriazisului se referă la modelul implicării articulare. Un alt studiu a constatat că psoriazisul pustular a fost asociat cu artrita psoriazică mai severă.
Artrita psoriazică la pacienții cu vârsta peste 60 de ani are un debut mai sever și un prognostic mai slab decât artrita psoriazică la pacienții mai tineri.
Psoriazisul artropatic (M07.0-M07.3 *, M09.0 *) caracterizată de obicei prin convulsii și remisiuni. Modelele pentru afectarea articulațiilor din artrita psoriazică sunt:
- Artrita oligoarticulară asimetrică
- Poliartrita simetrică
- Artropatie interfalangiană distală
- Artrita invalidantă (artrita mutilantă)
- Spondilita cu sau fără sacroiliită
S-a considerat că artrita oligoarticulară asimetrică este cel mai frecvent tip de artrită psoriazică. Degetele și degetele de la picioare sunt afectate mai întâi, inflamația tendonului flexor și a sinoviului apar simultan, ducând la un tip tipic de „cârnați” (dactilită) pe degete și degetele de la picioare. O articulație mare, cum ar fi articulația genunchiului, este, de asemenea, adesea afectată. De obicei, mai puțin de 5 articulații sunt afectate odată.
Poliartrita simetrică este recunoscută ca unul dintre cele mai frecvente tipuri de artrită psoriazică. Mâinile, încheieturile, gleznele și picioarele pot fi afectate. Se diferențiază de artrita reumatoidă în prezența articulațiilor interfalangiene distale, asimetria relativă, lipsa nodulilor subcutanați și rezultatul testului factorului reumatoid negativ. Această afecțiune este de obicei mai ușoară decât artrita reumatoidă, cu o deformare mai mică.
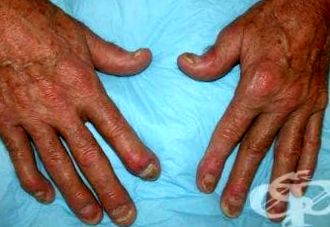
Deși implicarea articulară în artropatia interfalangiană distală este considerată un simptom clasic și unic al artritei psoriazice, această afecțiune apare doar la 5-10% dintre pacienți, în special bărbați. Se poate observa afectarea unghiilor cu inflamație semnificativă a paronichiei și umflarea vârfurilor degetelor, ceea ce uneori îngreunează evaluarea artropatiei.
Artrita invalidantă (artrita mutilantă) este o formă rară de artrită psoriazică care apare la 1-5% dintre pacienți. În acest tip de artrită, se observă resorbția osoasă (osteoliza) și distrugerea țesuturilor moi. Mâna are forma unei labe.
Spondilita cu sau fără sacroiliită apare la aproximativ 5% dintre pacienții cu artrită psoriazică și afectează mai des bărbații. Spondilita poate apărea fără dovezi radiologice ale sacroiliitei, care deseori tinde să fie simetrică, sau sacroiliita poate fi observată radiologic fără simptomele clasice ale rigidității matinale la nivelul spatelui inferior. Implicarea vertebrelor coloanei vertebrale diferă de cea observată în spondilita anchilozantă. Vertebrele sunt afectate asimetric, iar articulația atlantoaxială poate fi afectată de eroziunea dentiției și subluxație (cu complicații neurologice concomitente). Tratamentul poate limita leziunile legate de subluxație.
Descris pentru prima dată în 1987, sindromul sinovită-acnee-pustuloză-hiperostoză-osteită (SAPHO) se caracterizează prin modificări osoase variabile (hiperostoză, artrită, osteomielită aseptică) ale peretelui toracic, articulațiilor sacroiliace și oaselor lungi. Manifestările dermatologice includ pustuloza palmoplantară, hidadenita supurativă, psoriazis pustular, sindromul Sweet, boala Sneddon-Wilkinson.
Artrita psoriazică juvenilă reprezintă 8-20% din artrita infantilă și are debut monoarticular. Vârsta medie de debut a fost de 4,5 ani pentru fete și 10 ani pentru băieți, afectând mai multe fete. Boala este de obicei ușoară, deși uneori poate fi severă și distructivă, cu o boală progresivă la vârsta adultă.
La 50% dintre copii, artrita este monoarticulară. Tendosinovita este prezentă la 30% dintre copii și afectarea unghiilor este prezentă în 71% din cazuri. La 47% dintre copii, creșterea osoasă afectată, cu scurtarea ulterioară, poate fi rezultatul afectării creșterii glandei pineale în procesul inflamator.
Sacroiliita apare la 28% dintre copii și este de obicei asociată cu pozitivitatea HLA-B27. Deși prezența HLA-B8 poate fi un marker pentru boala mai severă, HLA-B17 este de obicei asociată cu o formă ușoară de artrită psoriazică.
Copiii au o incidență mai mare a co-apariției psoriazisului și a artritei decât adulții, artrita precedând psoriazisul la 52% dintre copii.
Etiologia psoriazisul artropatic rămâne necunoscut, dar multe informații au fost documentate. În plus față de influențele genetice, se crede că factorii de mediu și imunologici joacă un rol principal în boală.
Factorii genetici joacă un rol important în sensibilitatea la psoriazis și artrita psoriazică. Aproximativ 40% dintre pacienții cu oricare dintre aceste afecțiuni au un istoric pozitiv al acestor boli în rudele de gradul I. A fost stabilită o asociere a artritei psoriazice cu unii antigeni ai sistemului HLA - B13, B16, B17, B38, DR4 și DR7. Pacienții cu articulații coloanei vertebrale și sacroiliace sunt B27- și B7-pozitive.
Tulburările imune includ o creștere a anumitor imunoglobuline și prezența complexelor imune.
Agenții infecțioși, traumele fizice etc. pot juca un rol cauzal în factorii de mediu. Sunt permise infecția streptococică și retrovirusurile.
Psoriazisul pare să preceadă apariția artritei psoriazice la 60-80% dintre pacienți. Cu toate acestea, la până la 15-20% dintre pacienți, artrita apare înainte de psoriazis, în care un istoric familial de psoriazis poate dezvălui un model ereditar. Uneori, artrita și psoriazisul apar în același timp.
În unele cazuri, pacienții pot prezenta doar rigiditate și durere doar cu câteva date obiective. La un pacient care prezintă simptome musculo-scheletale fără antecedente de psoriazis, diagnosticul poate fi suspectat pe baza unui istoric familial de psoriazis și a unui model de artrită.
La majoritatea pacienților, simptomele musculo-scheletice sunt ascunse la început, dar un debut acut este raportat la o treime din toți pacienții.
Factorii care cresc riscul de a dezvolta artrită la un pacient cu psoriazis includ prezența leziunilor unghiei, precum și implicarea mai frecventă a pielii.
O treime din pacienți pot dezvolta simptome inflamatorii oculare asemănătoare artritei reactive.
Artrita psoriazică poate fi prezentă cu sau fără leziuni vizibile ale pielii, cu afectare minimă a pielii sau numai cu malformații ale unghiilor. Recunoașterea tiparelor de implicare articulară este esențială pentru diagnosticarea artrita psoriazică:
- Artrita oligoarticulară asimetrică
- Poliartrita simetrică
- Artropatie interfalangiană distală
- Artrita invalidantă (artrita mutilantă)
- Spondilita cu sau fără sacroiliită
Ca și în cazul altor spondiloartropatii, o afecțiune numită entesopatie, care reflectă inflamația ligamentelor tendinoase și osoase, poate fi observată în artrita psoriazică. Entesopatia este mai frecventă în atașarea tendonului lui Ahile și a fasciei plantare de calcaneu.
Amprentarea digitală ca „cârnați” apare la aproximativ 35% dintre pacienți. Diagnosticul este, de asemenea, asumat în afectarea asimetrică a articulațiilor, dactilită, absența artritei reumatoide și a afectării articulare interfalangiene distale în absența osteoartritei. Când sunt localizate în picior sau deget, simptomele artritei psoriazice pot fi confundate cu gută.
Următoarele leziuni cutanate pot fi luate în considerare în contextul artrita psoriazică:
- Plăci exfoliante, eritematoase
- Leziuni gutare
- Leziuni purulente
- Eritrodermă
La pacienții cu poliartrită seronegativă nedeterminată, este extrem de important să căutați psoriazis în zone ascunse, cum ar fi scalpul, perineul, pliul intergluteal și regiunea ombilicală.
Unghiile sunt afectate la 80% dintre pacienții cu artrită psoriazică, iar afectarea unghiilor este adesea observată devreme când bolile pielii și articulațiilor apar în același timp. Următoarele modificări ale unghiilor susțin diagnosticul de artrită psoriazică:
- Linii frumoase
- Leuconichia
- Hiperkeratoza subunguală
- Lunule punctate
- Șanț transversal
- Împărțirea colțului liber al cuiului
- Găuri de unghii
Artrita severă, deformantă a mâinilor și picioarelor este adesea asociată cu afectarea semnificativă a unghiilor.
Modificările psoriazice ale unghiilor pot fi singura constatare la pacienții cu artrită psoriazică.
Infecția fungică a unghiilor este o ipoteză majoră în diagnosticul diferențial al unui pacient cu poliartrită seronegativă.
Simptomele extraarticulare sunt mai frecvente la pacienții cu artrită psoriazică decât la pacienții cu artrită reumatoidă.
Nodulii subcutanati sunt rare la pacientii cu artrita psoriazica.
Implicarea ochilor poate apărea la 30% dintre pacienții cu artrită psoriazică, inclusiv conjunctivită la 20% dintre pacienți și uveită anterioară acută la 7% dintre aceștia. Sclerita și cheratoconjunctivita uscată sunt rare. Posibile descoperiri oculare includ, de asemenea, irita.
Ocazional, pacienții cu artrită psoriazică pot dezvolta amiloidoză secundară.
Diagnosticul diferențial se face cu gută și pseudogoută, osteoartrita, artrita reactivă, artrita reumatoidă, artrita septică.
Nu sunt disponibile teste de diagnostic specifice pentru artrita psoriazică. Diagnosticul bolii se bazează pe criterii clinice și cu raze X la pacienții cu psoriazis. De exemplu, caracteristicile radiologice ajută la distingerea artritei psoriazice de alte cauze ale poliartritei. Cele mai caracteristice anomalii de laborator la pacienții cu artrită psoriazică sunt creșterea vitezei de sedimentare a eritrocitelor și a nivelurilor de proteine C reactive.
Tratamentul psoriazisul artropatic are ca scop controlul procesului inflamator. Deși nu există o legătură clară între inflamația articulațiilor și pielea fiecărui pacient, aspectele cutanate și articulare ale bolii trebuie adesea tratate în același timp. Folosesc medicamente antiinflamatoare nesteroidiene, glucocorticosteroizi - intraarticulari, inhibitori alfa ai factorului de necroză tumorală, săruri de aur, corticosteroizi, chimioterapeutici, modificatori biologici ai răspunsului imun, precum și tratament modern cu anticorpi monoclonali.
- Dacă sunteți părintele unui copil cu psoriazis - aceasta este pentru dvs.!
- 5 dintre cele mai bune alimente pentru psoriazis - Chernomore
- Psoriazis
- Psoriazis
- Medicină alternativă și complementară Psoriazis - Homeostaza