· Prezența unui disconfort toracic, descris ca „durere inimă străpunsă”, „strângere”, „opresiune” sau „arsură”
· Constatări electrocardiografice tipice
· Biomarkeri cardiaci crescuți, cum ar fi troponina I.
· Anomalii motorii stabilite ecocardiografic în zona infarctată a peretelui miocardic
· La pacienții adulți, femei și diabetici există adesea un curs atipic
Infarctul miocardic acut este un sindrom clinic care se dezvoltă ca urmare a ocluziei complete a unei artere coronare, ducând la necroza miocardului în zona furnizată de artera blocată. În funcție de distribuția arterei coronare afectate, infarctul miocardic se poate prezenta clinic cu o mare varietate de imagini: de la mici „necroze tăcute” la infarcturi mari, extinse, care prezintă șoc cardiogen și deces.
Riscul de a dezvolta infarct miocardic acut progresează odată cu vârsta, iar alți factori de risc sunt:
· Pacienți de sex masculin
· Activitate fizică redusă a pacientului
· Consumul excesiv de alcool
Criteriile de diagnostic pentru prezența infarctului miocardic acut sunt enumerate mai jos:
· Creșterea tipică a biomarkerilor cardiaci, care vorbesc în favoarea necrozei miocardice existente, pe fondul următoarelor:
o Simptome ischemice
o Dezvoltarea undei Q patologice pe electrocardiogramă
o Modificări ECG tipice ischemiei (ST - modificări segmentare, precum și modificări ale undei T)
o Date ecocardiografice pentru diskinezia peretelui miocardic în regiunea nacrotică a camerei
o Prezența unui bloc femural stâng nou înregistrat
· Date patologice obținute din scanarea tehneziei miocardice
· Tromboza unui banc prefabricat cu pozitivitate a biomarkerilor cardiaci
· CABG - infarct miocardic acut asociat cu pozitivitatea biomarkerilor cardiaci și/sau dezvoltarea unui nou bloc femural stâng sau apariția undei Q patologice neînregistrate anterior
Criteriile de diagnostic pentru un infarct miocardic acut sunt următoarele:
· Dezvoltarea undei Q patologice a electrocardiogramei fără prezența simptomelor ischemice actuale la momentul examinării pacientului
· Date angiografice privind pierderea miocardului
· Descoperiri patologice ale electrocardiogramei, care vorbesc în favoarea IMA experimentat
Recent, diagnosticul diferențial al infarctului miocardic acut a fost intensificat cu așa-numitul. ” cardiomiopatie de stres”Sau cardiomiopatie takotsubo. Această patologie se poate prezenta clinic cu o varietate de simptome și modificări ale ECG incl. Creșteri ST, diskinezie a pereților ventriculari anteriori și inferiori, precum și în zona vârfului ventricular stâng în absența bolii coronariene existente. De multe ori aici am experimentat stres emoțional sever al pacientului. Cu toate acestea, acesta este un diagnostic de excludere după ce arterele coronare normale au fost dovedite angiografic. Tratamentul este de susținere și prognosticul este bun: funcția ventriculară revine de obicei la normal înainte de apariția cardiomiopatiei de stres.
În plus față de blocajul arterelor coronare (afectarea alimentării cu oxigen), infarctul miocardic acut poate apărea și atunci când cererea de oxigen miocardic este crescută. Acest lucru se observă cel mai adesea atunci când alte boli se dezvoltă pe fondul bolii cardiace ischemice, cum ar fi: tromboembolismul pulmonar arterial acut, pneumonie, aritmie, șoc septic, anemie severă sau suferință emoțională majoră; toate acestea pot crește consumul de oxigen miocardic, pot reduce presiunea de perfuzie coronariană și pot provoca dezvoltarea unui răspuns coronarian paradoxal și astfel evocă apariția infarctului miocardic acut. Cu toate acestea, acestea sunt practic infarcte mici, în care nu există modificări semnificative ale ECG, ci doar un pozitiv al biomarkerilor cardiaci, care vorbesc în favoarea morții miocardice.
Simptome și semne
Examenul fizic al unui pacient cu infarct miocardic acut
Examenul fizic este o parte indispensabilă a procesului de diagnostic în infarctul miocardic acut. Constatările pot varia de la semne de insuficiență cardiacă congestivă severă până la constatări complet normale.
Electrocardiogramă
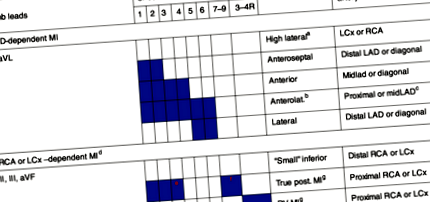
Cel mai rapid și mai diagnosticat test în prezența unui infarct miocardic acut rămâne electrocardiograma cu 12 canale, care trebuie efectuată cât mai curând posibil după contactul medicului cu pacientul, deoarece prezența sau absența undelor Purdy determină strategia inițială de tratament . Pentru a putea fi diagnosticați cu „infarct miocardic acut cu creșteri ST”, acestea trebuie să fie disponibile în 2 derivări consecutive. In fata infarct miocardic acut Undele puternice sunt prezente în piept, iar dacă există un infarct al peretelui lateral Undele Purdy sunt disponibile în I și aVL. În partea de jos modificările acute ale infarctului miocardic sunt în II, III și FV. Modificările ECG anterolaterale sunt mai specifice STEMI OMI, care constă din următoarele:
· Creșteri ale conductelor precordiale + I + aVL, datorită obstrucției prezente a LAD (artera descendentă anterioară stângă) + depresiuni ST reciproce în conductele inferioare
· Aproximativ 48 de ore după reperfuzie, se observă o rezoluție a înălțimilor, precum și modificări reciproce, dar apare o undă Q în V2, precum și inversiuni ale undei T.
Uneori la pacienții cu infarct miocardic acut este necesară efectuarea unei dextrocardiograme, adică păstrăm poziția V1 și V2 și deplasăm simetric pe jumătatea dreaptă a pieptului celelalte conducte precordiale și apoi căutăm modificări ischemice numai în V3 și V4 . Dextrocardiograma trebuie efectuată în prezența oricăruia dintre cele două scenarii clinice:
· Prezența blocului femural drept
· Prezența infarctului miocardic acut inferior, deoarece dezvoltarea acestuia este cauzată de ocluzia arterei coronare drepte, care poate duce la dezvoltarea infarctului ventricular drept
Este foarte important să se identifice posibila prezență a infarctului miocardic acut ventricular drept, deoarece abordarea terapeutică în infarctul ventricular stâng și ventricular drept sunt diferite!
Non-STEMI OMI poate avea o prezentare foarte diferită a electrocardiogramei: este posibil să nu existe modificări ale ECG sau numai inversarea undei T, dar cel mai adesea există depresii ST. Întotdeauna trebuie avut în vedere faptul că în inversarea undelor T în non-STEMI se poate observa constatarea izoelectrică, ceea ce face diagnosticul de atac de cord foarte, foarte dificil, este necesar să se efectueze electrocardiograme în serie pentru stabilirea dinamicii.
La pacienții cu simptome clinice caracteristice IMA, dar fără modificări ECG, se face diagnosticul de „sindrom coronarian acut”, caz în care ne referim la combinația de angină pectorală instabilă și non-STEMI (oricare dintre acestea va fi prezentă), diferența dintre angina pectorală instabilă și non-STEMI este în creșterea biomarkerilor cardiaci, din nou, în angina pectorală instabilă, biomarkerii sunt normali.
Biomarcatori cardiaci
Le-am dedicat un articol separat pe site, dar aici, în scopul expoziției, vom rezuma doar lucruri. Mioglobulina este mai întâi eliberată în plasmă dintre cardiomiocitele vătămate, este cel mai timpuriu biomarker cardiac, din păcate nu este suficient de specific, deoarece mioglobulina este eliberată și în traumele musculare minore. Mioglobulina este eliberată pe cale renală și reducerea filtrării glomerulare duce, de asemenea, la creșteri.
Troponine cardiace I și T, sunt proteine care sunt conținute în cardiomiocite și sunt eliberate în circulația generală în prezența deteriorării lor, fie din cauza ischemiei, fie a inflamației. Creșterea troponiților (indiferent de ce specie) este un marker mai specific al leziunii miocardice decât creșterea creatin kinazei. Nivelurile de troponină cresc între 4 și 6 ore după debutul ocluziei coronare. Troponină foarte sensibilă stabilește prezența leziunilor miocardice într-o etapă anterioară a apariției sale și chiar mai rapidă.
După recanalizarea coronariană, indiferent dacă este efectuată farmacologic sau mecanic, există o anumită creștere a biomarkerilor cardiaci datorită leșierii lor din zona afectată a miocardului și acest lucru nu trebuie confundat cu debutul reinfarului.
În condiții de urgență primară, diagnosticul de "infarct miocardic acut" se face pe baza istoricului medical, a examinării fizice a pacientului și a datelor din electrocardiogramă. Cu toate acestea, dacă există o constatare atipică în anamneză, ECG prezintă modificări echivoce sau este ininterpretabil, ecocardiografia vine în ajutor, căutând anomalii motorii în partea de miocard afectată de infarct. Este puțin amuzant când tinerii colegi care lucrează în centre cardio nu pot identifica corect patologia existentă, ceea ce este complet suficient pentru diagnostic și spun: „Abe, lasă-mă să-i fac un ecou și să văd dacă are un infarct nu." aceasta nu este o practică adecvată de practicat. Ecocardiografia este deosebit de utilă pentru identificarea complicațiilor infarctului miocardic acut, cum ar fi ruptura peretelui liber, tamponarea cardiacă, ruptura musculară papilară sau defectul septal ventricular dobândit.
În non-STEMI, pe lângă ecocardiografie și biomarkeri cardiaci crescuți, scintigrafia nucleară vine în ajutor, dar aceasta nu este încă un diagnostic standard de rutină.
Scopul terapiei este stabilizarea pacientului și reducerea la minimum a distrugerii țesuturilor
Amintiți-vă că oxigenoterapia ar trebui să aibă un debit redus, deoarece doza mare de oxigenoterapie duce la spasm coronarian.
La toți pacienții, chiar și cu IAM suspectată, se efectuează o electrocardiogramă și se ia cel puțin o cale venoasă, dacă considerați că pacientul dumneavoastră prezintă un risc ridicat, puteți oferi și 2 căi venoase (periferice). Nu încercați să prindeți o cale venoasă centrală într-o ambulanță, chiar dacă pacientul are o presiune venoasă centrală crescută.
Personal, nu sunt un susținător al ideii de fibrinoliză în ambulanță, după aceeași logică, mâine mă pot face să degenerez lângă câinele pacientei, astfel încât să se obișnuiască cu bebelușul ei.
Fibrinoliza trebuie efectuată într-un spital.
Alte probleme referitoare la tratamentul infarctului miocardic acut au fost discutate în detaliu în alte articole de pe site.
- DZVERSKI TASTY Să folosim un cap de porc
- Capitolul I - gastroenterologie - diaree cu clostridium difficile
- Iat-o! Alimentele №1 din lume topesc grăsimile, protejează împotriva infarctului, hipertensiunii și accidentului vascular cerebral
- Capitolul IV
- De ce să interzică capetele în fotbal?