- Informații
- Tipuri
- Simptome
- Tratamente
- Cercetare
- Produse
- Comentarii
- Conectivitate
Dermatita atopică, cunoscută și sub numele de eczemă atopică, dermatită IgE, neurodermatită, eczemă endogenă, eczemă infantilă, este un tip de dermatită care este acută, subacută sau cronică, inflamatorie, recurentă, necontagioasă și cu mâncărime.
Boala apare la persoanele cu o sarcină atopică familială și personală, cu modificări morfologice caracteristice. Termenul "atopie" este definit ca o predispoziție familială la dezvoltarea bolilor alergice. Dermatita atopică este cea mai frecventă boală a pielii în copilărie.
Dermatita atopică începe de obicei în copilăria timpurie. La 60% dintre pacienți, debutul bolii este în primele 2 luni de viață sau în primii ani, în 30% - la 5 ani și 10% dezvoltă boala între 6 și 20 de ani. Rareori, dermatita atopică apare la adulți. Boala poate apărea la oameni de toate rasele. La nivel mondial, între 10-20% dintre copii au dermatită atopică. Aproximativ 1-3% dintre adulți suferă de boală.
Factori de risc
Dermatita atopică este mult mai frecventă astăzi decât acum 30 de ani. Cauza nu este cunoscută, dar se știe că unii copii prezintă un risc mai mare de a dezvolta dermatită atopică. Următorii factori cresc riscul de dezvoltare Dermatita atopica pentru copil:
- Istoricul familial de dermatită atopică, astm sau febră de fân - un istoric familial al acestor boli rămâne cel mai grav factor de risc. Dacă unul sau ambii părinți au dermatită atopică sau o afecțiune alergică, copilul are mult mai multe șanse să facă dermatită atopică. Unii copii suferă de toate cele trei boli în același timp. Astmul și febra fânului apar de obicei înainte de vârsta de 30 de ani. Oamenii au adesea astm și febră de fân pe viață. Aproximativ jumătate (50%) dintre persoanele cu dermatită atopică severă (afectează o mare parte a corpului sau prezintă simptome severe) dezvoltă astm și aproximativ două treimi (66%) dezvoltă febră de fân.
- Locul de reședință al copilului - Se pare că trăirea într-o țară dezvoltată, oraș (în special cu niveluri mai ridicate de poluare) sau climat rece crește riscul. De exemplu, copiii jamaicani care locuiesc în Londra sunt de două ori mai predispuși să dezvolte dermatită atopică decât cei care trăiesc în Jamaica.
- Vârsta mamei la naștere - când mama naște la o vârstă mai târzie, este mai probabil să dezvolte dermatită atopică.
- Clasa socială - dermatita atopică pare a fi o boală mai frecventă în clasele sociale superioare.
Motive
Cauza dermatitei atopice este necunoscută, deși există unele dovezi ale factorilor genetici, precum și unele dovezi că creșterea într-un mediu sanitar promovează dezvoltarea bolii.
Multe persoane cu dermatită atopică au un istoric familial de atopie. Atopia este o reacție alergică cu debut imediat, cum ar fi astmul, alergiile alimentare, dermatita atopică sau febra fânului.
În 2006, s-a constatat că mutațiile genei filagrine cresc mult riscul de a dezvolta dermatită atopică. Filagrin este o proteină care joacă un rol important în reținerea apei în stratul cornos. Persoanele cu mutații care afectează gena pentru producerea de filagrin au adesea pielea uscată.
Conform ipotezei de igienă, atunci când copiii sunt expuși la alergeni de mediu la o vârstă mai fragedă, sistemul lor imunitar este mai probabil să-i tolereze, în timp ce copiii crescuți într-un mediu „sanitar” modern sunt mai puțin susceptibili de a fi expuși la acești alergeni la o vârstă timpurie. vârstă și, atunci când este expus, dezvoltă alergii. Există oarecare sprijin pentru această ipoteză în ceea ce privește dermatita atopică.
În ciuda progreselor recente în genetica dermatitei atopice, fiziopatologia rămâne slab definită. Au fost propuse două ipoteze principale cu privire la dezvoltarea inflamației care duce la eczeme atopice. Prima ipoteză sugerează o disfuncție imună primară care duce la sensibilizarea IgE și perturbarea secundară a barierei epiteliale. A doua ipoteză sugerează un defect primar în bariera epitelială care duce la dereglare imună secundară și inflamație.
La indivizii sănătoși, există un echilibru între subgrupuri importante de celule T (de exemplu, Th 1, Th 2, Th 17). Ipoteza disfuncției imune primare se referă la un dezechilibru în subgrupurile de celule T cu predominanță a celulelor Th 2. Acest lucru are ca rezultat producerea de citokine Th 2, cum ar fi interleukina (IL) -4, IL-5 și IL-13, ceea ce determină o creștere a IgE plasmatice și scăderea nivelului de interferon-gamma. Mai târziu, la persoanele cu dermatită atopică cronică, predomină celulele Th 1.
O creștere a celulelor Th 17 a fost descoperită recent la pacienții cu dermatită atopică acută. Deși dermatita atopică este considerată în primul rând o boală mediată cu Th 2, implicarea exactă a răspunsurilor celulare Th 1 și Th 17 rămâne să fie pe deplin determinată. În plus față de rolul celulelor T și B în dermatita atopică, alte celule imune înnăscute, inclusiv bazofile, eozinofile și mastocitele, sunt, de asemenea, implicate în patogeneza bolii.
Ipoteza disfuncției barierei epidermice sugerează că pacienții cu dermatită atopică dezvoltă boala ca urmare a unor defecte ale barierei pielii care permit pătrunderea antigenelor, ducând la producerea de citokine inflamatorii. Unii oameni de știință se întreabă dacă astfel de antigeni pot fi absorbiți din intestin (de exemplu, din alimente) și/sau din plămâni (de exemplu, din praful de casă). Xeroza și ihtioza sunt cunoscute a fi simptome asociate la mulți pacienți cu dermatită atopică. Din punct de vedere clinic, 37-50% dintre persoanele cu ihtioză vulgară au boală atopică și până la 37% dintre persoanele cu dermatită atopică au manifestări clinice de ihtioză vulgară. Mutațiile genei care codifică filagrina, o proteină cheie a barierei epidermice, cauzează ihtioză vulgară și sunt cei mai necunoscuți factori de risc genetici cunoscuți pentru dezvoltarea dermatitei atopice.
De fapt, mutațiile care afectează filagrina sunt asociate cu debutul precoce al dermatitei atopice și al bolii căilor respiratorii în dermatita atopică. Mecanismul prin care defectele filagrinei pot afecta inflamația este secretarea unui grup de citokine epiteliale, inclusiv limfopoietina timică stromală (TSLP), IL-25 și IL-33. Toate aceste citokine sunt stimulatori puternici ai răspunsurilor la citokine Th 2. Deși filagrina este strâns legată de dermatita atopică, mutațiile apar doar la 30% dintre pacienții din Europa, ceea ce ridică problema dacă și alte variante genetice pot fi responsabile pentru unele dintre descoperirile din patogeneza dermatitei atopice.
În dermatita atopică, pierderea de apă transdermică crește. Rămâne necunoscut dacă dereglarea imunitară primară provoacă leziuni secundare barierei epiteliale sau leziuni primare ale barierei epiteliale cauzează afectarea secundară a reglării imune care duce la boală. Cu toate acestea, dat fiind faptul că filagrinul este crucial pentru integritatea epitelială, se consideră că pierderea funcției filagrinului duce la creșterea penetrării transdermice a alergenilor din mediu, la creșterea inflamației și a sensibilității și care poate duce la manifestări atopice.
Factori inițiali (declanșatori)
Declanșatoare (declanșatoare) ale bolii care se pot agrava sau agrava Dermatita atopica, include:
Simptome
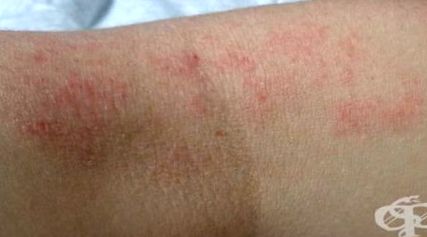
Există multe variații în apariția și manifestarea eczemei atopice la indivizi. Din când în când, majoritatea oamenilor au crize acute cu pete inflamate, roșii, care secretă, uneori cu vezicule. Între fazele acute, pielea poate apărea normală sau poate exista eczeme cronice cu zone uscate, îngroșate și cu mâncărime.
Dermatita atopică arată diferit la bebeluși, copii și adulți. Există modele de bază de răspândire a eczemelor pe corp, în funcție de vârsta persoanei afectate.
Dermatita atopică la sugari
- Dermatita atopică se observă de obicei imediat după naștere sau apare la 2-3 luni. Xeroza apare devreme și afectează adesea întregul corp, iar zona scutecului este de obicei scutită din cauza umidității din această zonă.
- Cele mai vechi leziuni afectează pliurile (antecubitale și poplitee) cu eritem și exudat. În următoarele câteva săptămâni, leziunile sunt de obicei localizate pe obraji, pe frunte și pe scalp și pe extensorii membrelor inferioare. Cu toate acestea, ele pot apărea oriunde pe corp, de obicei nu afectează zona scutecului și nasul. Leziunile sunt slab delimitate, eritematoase, solzoase și cu pete și plăci cruste.
- Lichenificarea este rar întâlnită la această vârstă fragedă.
- Se pot observa frecări în lenjeria de pat, covoare și alte articole pentru ameliorarea mâncărimii. Sunt posibile probleme de somn.
- Infecțiile pielii se pot dezvolta din cauza frecării și a zgârieturilor.
- Bebelușii sub vârsta de 1 ani au adesea eczeme răspândite.
Dermatita atopică la copii
- Xeroza este adesea generalizată. Pielea este fulgioasă și aspră.
- Lichenificarea este o caracteristică a dermatitei atopice în copilărie. Aceasta înseamnă frecarea repetată a pielii și se observă mai ales pe pliuri, proeminențe osoase și frunte.
- Leziunile sunt eczematoase și exudative. Paloarea feței este frecventă, iar roșeața și scalarea în jurul ochilor. Se observă adesea falduri Dennie-Morgan (adică falduri mărite sub ochi). Pliurile flexoare, în special cele antecubitale și poplitee, faldurile gluteale, sunt adesea afectate. Alte locuri obișnuite pentru apariția erupției cutanate sunt gâtul, încheieturile și gleznele. Eczema poate afecta și organele genitale.
- Excorierile și crustele sunt frecvente. Formarea crustelor în dermatita atopică nu trebuie confundată cu infecția, deoarece ambele se pot manifesta prin secreții și cruste.
Dermatita atopică la adulți
- Rare la adulți. Majoritatea oamenilor (90%) suferă de dermatită atopică înainte de a avea 5 ani. Aproximativ jumătate (50%) dintre persoanele care suferă de dermatită atopică în copilărie continuă să aibă semne și simptome ușoare la adulți.
- Adulții care au eczeme atopice pot avea modele diferite de manifestare clinică.
- Leziunile devin mai difuze, acoperind o mare parte a corpului, cu un fundal de bază al eritemului. Fața este adesea afectată, iar pielea este uscată și fulgi. Xeroza se distinge clar.
- Adulții au adesea eczeme localizate persistente, probabil limitate la mâini, pleoape, flexori, mameloane sau toate aceste zone.
- Lichenificarea poate fi prezentă.
- Un inel macular maro în jurul gâtului este o manifestare tipică, dar nu este întotdeauna prezent. Este o depunere localizată de amiloid.
- Mâncărimea este continuă.
- Boala duce la infecții ale pielii, în special infecții recurente cu stafilococ.
- Eczema atopică este un factor major care contribuie la dermatita de contact iritantă la locul de muncă. Afectează cel mai frecvent mâinile, care sunt adesea expuse la apă, detergenți și/sau solvenți.
Complicații
Complicațiile dermatitei atopice includ infecția secundară cu S. aureus sau herpes simplex. Rareori, keratoconusul, cataracta și keratoconjunctivita se pot dezvolta odată cu infecția cu herpes secundar și ulcerele corneene.
Diagnostic
Până când Hanifin și Rajka nu au dezvoltat criterii de diagnostic pentru diagnosticul dermatitei atopice în 1980, nu au fost disponibile metode standardizate de diagnostic. De atunci, o serie de alți experți au dezvoltat diferite criterii adecvate mediului lor și care variază în funcție de vârstă. Criteriile inițiale ale lui Hanifin și Rajka au fost schimbate de multe ori. Eforturile de a dezvolta criterii clinice practice nu au avut succes, iar cele disponibile nu sunt adecvate pentru toate zonele geografice și grupele de vârstă. Lipsa unui bun marker chimic pentru a diagnostica boala este un obstacol imens în studiul dermatitei atopice.
Setul de criterii utilizate în mod obișnuit pentru a diagnostica Dermatita atopica, include:
- Mâncărime
- Modificări eczematoase care variază în funcție de vârstă
- Evoluția cronică și recurentă a bolii
- Vârsta timpurie de debut a bolii
- Atopie (reactivitate IgE)
- Xeroză
- Antecedente personale de astm sau febră de fân sau antecedente de boală atopică la rudele de gradul I ale pacienților cu vârsta sub 4 ani
- Debutul bolii înainte de vârsta de 2 ani (nu este utilizat dacă copilul este mai mare)
Testarea de laborator rareori nu este necesară pentru diagnostic. Luarea materialului cu un tampon de pe pielea infectată poate ajuta la izolarea unui anumit organism și la sensibilitatea la antibiotice.
Uneori se pot efectua teste alergice - un test de plasture. Cantități mici de alergeni se aplică pe pielea pacientului, iar rezultatele sunt raportate după anumite ore. Studiile arată că unii alergeni pot agrava dermatita atopică.
Biopsia prezintă dermatită acută, subacută sau cronică, dar nu există rezultate specifice.
Diagnosticul exact al dermatitei atopice depinde și de excluderea unor afecțiuni precum scabie, dermatită alergică de contact, dermatită iritantă de contact, dermatită seboreică, limfom cutanat, ihtioză, psoriazis, deficiență imunitară, lichen simplex cronic, psoriazis.
Tratament
Nu există un remediu cunoscut pentru dermatita atopică, dar tratamentul poate controla boala și reduce severitatea și frecvența exacerbărilor. Tratamentul este important deoarece:
- previne agravarea dermatitei atopice
- calmează pielea, ameliorând durerea și mâncărimea
- reduce stresul emoțional
- previne infectiile
- previne îngroșarea pielii - pielea îngroșată deseori mănâncă tot timpul, chiar și atunci când pacientul nu se află în faza acută
Planul de tratament include adesea medicamente, îngrijirea pielii și modificări ale stilului de viață. Îngrijirea pielii și modificările stilului de viață pot ajuta la prevenirea exacerbărilor. Medicamentele și alte terapii sunt prescrise pentru a controla mâncărimea, a reduce inflamația pielii (roșeață și umflături), a elimina infecția, a elimina leziunile fulgi, a reduce formarea de noi leziuni.
Tratamentul Dermatita atopica poate necesita multe luni și eventual ani și include:
- reducerea expunerii la declanșatori (acolo unde este posibil)
- utilizarea regulată a emolienților și a cremelor hidratante
- în principal corticosteroizi topici
În unele cazuri, tratamentul poate include, de asemenea, unul sau mai multe dintre următoarele preparate:
- inhibitori topici ai calcineurinei
- antibiotice
- antihistaminice
- fototerapie
- corticosteroizi orali
- agent imunosupresor - pentru eczeme prelungite și severe
Studiile au constatat că atunci când dermatita atopică se dezvoltă la un sugar sau la un copil mic, starea pacientului se îmbunătățește în timp. La unii copii, boala dispare complet la vârsta de 2 ani.
Aproximativ jumătate dintre copiii cu dermatită atopică vor avea boala ca adulți. Vestea bună este că eczema atopică devine mai ușoară odată cu înaintarea în vârstă. 30 până la 50% dintre pacienți dezvoltă astm și/sau febră de fân.
Nu există nicio modalitate de a ști dacă dermatita atopică va dispărea sau va fi o boală pe tot parcursul vieții. Acest lucru face ca tratamentul să fie foarte important deoarece poate preveni agravarea bolii. În plus, tratamentul ajută la ameliorarea disconfortului.
- Dermatita atopică - ce este și cum să o îngrijești
- Dermatita atopică - simptome, cauze, prevenire Știri din Svilengrad și din regiune
- Dermatita atopică - simptome, cauze și tratament
- Dermatita atopica AROMA
- Dermatita atopică la copii; Sărurile lui Schussler