23 ianuarie Dermatita atopica
Boala este cunoscută sub diferite nume: dermatită atopică, eczeme atopice, eczeme endogene, neurodermatite, neurodermatite, eczeme constituționale.
În spatele tuturor acestor nume se află o boală cronică a cărei incidență crește la nivel mondial. Începând din 2017, cifrele arată că peste 20% dintre copii și 2-3% dintre adulți suferiți de dermatită atopică. Aceste procente fac din dermatita atopică una dintre cele mai frecvente boli de piele.
Dermatita atopică este necomunicabil, cronic-recurent inflamator boală. Genele sunt incontestabil importante pentru dezvoltarea bolii. Foarte adesea dermatita atopică apare în familiile în care există alte boli alergice - astmul bronșic și/sau febra fânului, precum și conjunctivita alergică. Cercetările arată deficiența genetică a anumitor proteine (filagrin) care construiesc bariera de protecție a pielii.
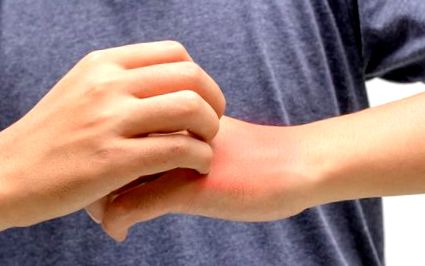
În primele luni de viață ale sugarului, apare dermatita atopică cu cruste gălbui pe cap și coșuri roșii mici pe obraji. La copiii mai mari, gâtul, pliurile din spatele genunchilor și gropile cotului sunt afectate. Ca urmare a mâncărimii și a zgârieturilor intense, pe corp și pe membre apar zone ale pielii îngroșate și pigmentate. La adulți, spatele și picioarele sunt afectate în principal, unde apar zone inflamate extinse cu urme de zgârieturi.
Nu există teste specifice pentru diagnosticarea dermatitei atopice. Este necesar un dermatolog cu experiență pentru a pune diagnosticul pe baza constatărilor clinice etc. criteriile dermatologice ale Hanifin și Raika (autorii au descris mai întâi modificările caracteristice ale pielii în dermatita atopică). Dermatita atopică este suspectată în pielea foarte uscată și foarte mâncărimă, care este prezentă în copilăria timpurie.
Ce alergeni de contact, alergeni alimentari și alergeni de mediu trebuie evitați?
La sugari și copii foarte mici, este necesar să se limiteze laptele de vacă, ouăle, grâul, soia, nucile și arahidele. La copiii mai mari, adolescenți și adulți, este bine să se evite polenul și alergiile alimentare legate de polen (polen de mesteacăn: mere, migdale, morcovi, țelină, cireșe, alune, kiwi, piersici, pere, prune; polen de iarbă: pepeni, portocale, piersici, roșii, țelină.etc). Testele sunt recomandate numai atunci când se suspectează o alergie alimentară, dar din păcate nu sunt foarte exacte. Cea mai bună metodă de legare la o alergie alimentară este de a elimina suspiciunea de alergen alimentar și apoi de a o reactiva, monitorizând eventualele erupții cutanate și/sau agravarea.
Aeroalergenii sunt un factor declanșator important la pacienții cu dermatită atopică. Cel mai frecvent test este un test de alergie pentru praful de casă, polen și puf de animale.
Alergia la contact se găsește la 40-65% dintre pacienții cu AD și provoacă agravarea erupțiilor cutanate. Se recomandă testarea epicutană cu o serie standard europeană, deoarece parfumurile, conservanții și emulgatorii sunt cele mai frecvente cauze ale exacerbării simptomelor clinice. Copiii cu dermatită atopică care au erupții cutanate pe palme și tălpi trebuie să fie testați pentru alergie la contact.
Tratamentul este dificil din cauza naturii cronice a bolii. Fiecare detaliu al îngrijirii pielii ar trebui să fie atent.
Tratamentul eficient depinde de trei condiții:
- Pentru a alege remediul potrivit
- Aplicați în cantitate suficientă
- A se combina cu un emolient adecvat
Spălarea și curățarea pielii
Pentru aceste proceduri trebuie folosiți detergenți foarte blândi, cel mai adesea în tipul de ulei de duș. În prezența infecției, este necesar să se utilizeze antiseptice. PH-ul detergentului trebuie să corespundă cu cel al pielii - adică. să fie între 4,5 și 6. Apa nu trebuie să fie prea fierbinte deoarece va intensifica mâncărimea. Este recomandat să faceți baie cu apă călduță și să nu dureze mai mult de 5 minute pentru a evita deshidratarea pielii. Experții europeni recomandă scăldatul de cel mult 3 ori pe săptămână, dar frecvența scăldatului nu este atât de importantă și depinde în principal de anotimp și latitudine. Următoarea etapă este mult mai importantă - aplicarea emolienților. Se aplică pe piele imediat după baie. Uscarea trebuie făcută cu o cârpă moale și trebuie evitată ștergerea dură a corpului. Cel mai bun moment pentru aplicarea emolientului este atunci când pielea este încă ușor umedă.
Utilizarea emolienților
Dermatita atopică este asociată cu tulburări ale barierei pielii. Este logic ca principala preocupare a acestei boli să fie legată de întărirea acesteia. Emolienții care se aplică ar trebui să ajute în două moduri - la hidratarea pielii și la refacerea lipidelor intercelulare. Această sarcină importantă necesită utilizarea unor cantități mari de emolienți (30 g pe zi în cazurile severe de dermatită atopică). Hidratarea este menținută prin aplicarea de emolienți cel puțin de două ori pe zi. Fluid Hydra-Soothing, un lapte hidratant non-gras, repară și hrănește pielea cu unt de shea și ulei de sâmbure de caise. Utilizarea emolienților îmbunătățește uscarea pielii și suprimă mâncărimea. Emolienții trebuie utilizați continuu pentru a preveni reapariția bolii. Este recomandabil să consultați un dermatolog atunci când alegeți un emolient. Va oferi diferite remedii în funcție de starea pielii, deoarece emolienții buni nu numai că restabilesc compoziția apă-lipide, dar stimulează și întărirea barierei epidermice și afectează pozitiv microbiomul pielii (microorganismele de pe suprafața pielii).
În formele ușoare de dermatită atopică, este suficient să se utilizeze emolienți corespunzători. În cazurile moderate până la severe, se utilizează corticosteroizi topici și inhibitori ai calcineurinei. Cererea este conform unei scheme, frecvența aplicării depinde de medicul curant.
Fototerapia este utilizată și la pacienții vârstnici cu dermatită atopică severă. Aceasta este o opțiune bună pentru a controla inflamația și mâncărimea. În funcție de dispozitive, fototerapia se efectuează cu raze ultraviolete A sau B. Dezavantajul este durata tratamentului, care se aplică de 3-5 ori pe săptămână pentru o perioadă de 6-12 săptămâni.
Antihistaminicele sunt folosite pentru a controla mâncărimea. Nu se recomandă utilizarea pe termen lung la copii
Tratamentul antibacterian și antifungic este utilizat numai dacă există dovezi ale colonizării cu stafilococi sau ciuperci. În cazuri rare, se recurge la utilizarea corticosteroizilor orali și/sau a medicamentelor imunosupresoare. În ultimii ani, experimentele științifice s-au concentrat pe introducerea agenților biologici în tratamentul dermatitei atopice.
- Eucerin Piele atopică Dermatita atopică la copii
- Eucerin Piele atopică Dermatita atopică pe corp
- Dermatita atopică a pleoapelor Piele atopică Eucerin
- Dermatită atopică și demodicoză
- Dermatita atopică - tratament și simptome la sugari și copii - Dr. Kalyasheva