Pemphigus vulgaris este o boală autoimună rară caracterizată prin vezicule dureroase și eroziuni pe piele și mucoase, cel mai frecvent în cavitatea bucală. Pemphigus provine din cuvântul grecesc pemphix, care înseamnă blister.
Pemphigus vulgaris reprezintă 70% din toate cazurile de pemfig din întreaga lume. Celelalte două subtipuri principale de pemfig sunt pemfigus foliaceus și pemfig paraneoplazic.
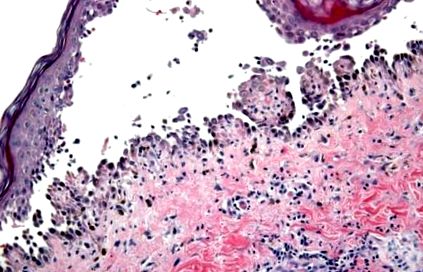
Histologic, se caracterizează prin vezicule intraepidermice și imunologic - prin autoanticorpi direcționați către suprafața celulară a keratinocitelor. Anticorpii descompun conexiunile dintre celule și lichidul se strânge între straturile pielii. Acest lucru duce la formarea de vezicule și eroziuni pe piele. Antigenele leucocitare DR4 și DRw6 se găsesc adesea la pacienții cu pemfigus. Este caracteristică și combinația de pemfigus vulgar cu alte boli autoimune - miastenia gravis, timomul.
Pemphigus este clasificat ca o reacție de hipersensibilitate de tip II în care se formează anticorpi împotriva desmosomilor, componente ale pielii care funcționează pentru a menține anumite straturi de piele conectate între ele. Atunci când desmosomii sunt atacați, straturile de piele se separă, iar tabloul clinic seamănă cu un blister. Aceste vezicule se datorează acantolizei sau ruperii conexiunilor intercelulare printr-un răspuns mediat de autoanticorp. În timp, afecțiunea progresează în mod inevitabil fără tratament - leziunile cresc în dimensiune și se răspândesc în tot corpul, asemănător unei arsuri severe.
Tratamentul este esențial și implică de obicei utilizarea corticosteroizilor pentru a suprima sistemul imunitar. Condiția poate provoca complicații grave dacă nu este tratată. Unele dintre aceste complicații pot fi fatale.
Înainte de apariția tratamentelor moderne, mortalitatea cauzată de boală era de aproape 90%. Astăzi, mortalitatea prin tratament este cuprinsă între 5-15% din cauza introducerii corticosteroizilor ca tratament principal. Cu toate acestea, în 1998, pemphigus vulgaris a fost a patra cauză principală de deces din cauza unei tulburări a pielii.
Epidemiologie
La nivel mondial, incidența pemphigus vulgaris variază de la 0,5 la 3,2 cazuri la 100.000 de populații.
Pemphigus vulgaris poate afecta persoanele de toate rasele, sexele și vârstele. Cu toate acestea, condiția este mai frecventă în următoarele grupuri:
- oameni de origine mediteraneană
- Evreii din Europa de Est
- oameni care trăiesc în pădurile tropicale din Brazilia
- persoanele de vârstă mijlocie și cele mai în vârstă
Pemphigus vulgaris afectează persoanele de toate rasele, vârstele și sexele. Cel mai frecvent apare între 50 și 60 de ani și este mai frecvent la evrei și indieni, probabil din motive genetice. Deși rară, boala poate fi întâlnită și la copii. Femeile se îmbolnăvesc puțin mai des decât bărbații.
Pemphigus vulgaris nu este contagios și nu poate fi transmis de la o persoană la alta. De asemenea, nu pare să fie transmis de la părinte la copil. Cu toate acestea, genele unei persoane îl pot expune la un risc mai mare de a dezvolta afecțiunea. Dacă părinții sau alți membri ai familiei au avut sau au această afecțiune, este mai probabil ca individul să o dezvolte.
Motivul
Pemphigus vulgaris este o boală autoimună - cauzată de autoanticorpi împotriva desmogleinei 3 și +/- împotriva desmogleinei 1.
Sistemul imunitar produce proteine numite anticorpi. Anticorpii atacă de obicei substanțele străine dăunătoare, cum ar fi bacteriile și virusurile. Pemphigus vulgaris apare atunci când sistemul imunitar produce în mod greșit anticorpi împotriva proteinelor din pielea și membranele mucoase sănătoase. Nu se cunoaște cauza exactă a atacului sistemului imunitar.
Mai mult de 80% dintre pacienții cu boală activă formează autoanticorpi către proteina desmosomală desmogleină. Autoanticorpii IgG se leagă de suprafața celulelor keratinocitelor. Ca urmare, aderența dintre celule este afectată. Celulele se separă una de cealaltă pentru a forma fisuri și vezicule intraepidermice, un proces numit acantoliză.
Anticorpii se leagă de moleculele desmoglein 1 și desmoglein 3. Pacienții cu forma mucocutanată de pemfig vulgaris au autoanticorpi antidesmogleină 1 și antidesmogleină 3. Pacienții cu mucoasă au numai autoanticorpi antidesmoglein 3.
Anticorpii împotriva pemfigului pot fixa componentele complementului la suprafața celulelor epidermice. Legarea anticorpilor duce la activarea complementului și eliberarea mediatorilor inflamatori.
Stresul emoțional, arsurile termice, razele ultraviolete, traumele și infecțiile sunt raportate ca factori declanșatori ai pemfigului vulgar.
Foarte rar, anumite medicamente pot provoca pemfigus vulgar. Cauza penfigului indus de medicamente poate fi penicilamina, care este un agent chelator, inhibitorii ECA, care sunt un tip de medicament pentru hipertensiune arterială și cefalosporinele, un grup de antibiotice.
Care sunt caracteristicile clinice ale pemfigului vulgar?
Simptomele pemfigului vulgar includ:
- vezicule dureroase care apar în gură sau pe piele
- vezicule ale pielii lângă suprafața pielii care dispar și reapar
- secreție, cruste sau descuamare la locul blisterului
La majoritatea pacienților cu pemfigus vulgaris, apar inițial leziuni ale mucoasei (de exemplu, în cavitatea bucală și organele genitale). Blistere pe piele se dezvoltă de obicei după câteva săptămâni sau luni, deși, în unele cazuri, leziunile mucoasei pot fi singura manifestare a bolii. Cel mai adesea, vezicule ale pielii sunt localizate pe partea superioară a pieptului, a spatelui, a scalpului și a feței.
Leziunea primară a pielii este un blister liber, cu pereți subțiri, umplut cu fluid limpede, care se află pe o piele vizibil sănătoasă sau pe o piele eritematoasă. În curând, conținutul blisterelor se întunecă și, deoarece sunt fragile, se rup foarte ușor. În același timp, se formează eroziuni umede, roz-roșii și foarte dureroase, care sunt înconjurate de resturi ale vezicii urinare rupte. Sunt cea mai frecventă manifestare cutanată a bolii și nu se epitelizează spontan, ci sunt mărite de pierderea periferică a epidermei. Eroziile nu sunt mâncărime. Blisterele sunt localizate mai des în locuri expuse la presiune sau frecare. Eroziile din pliurile pielii se pot dezvolta în leziuni vegetative granulare și cruste (pemphigus vegetans). Pielea din jurul unghiilor poate fi dureroasă, roșie și umflată.
Interiorul gurii este de obicei afectat la pemfigus vulgaris. Blistere intacte se găsesc rar în cavitatea bucală. Blistere se rup atunci când apar, astfel încât pacienții au mai multe șanse de a avea eroziuni de formă neregulată pe palatul moale, arcurile palatine, gingiile, mucoasa bucală, care sunt foarte dureroase și însoțite de salivație abundentă și respirație urât mirositoare. Cârpe albicioase rămân la periferia lor - acestea sunt rămășițele de vezicule rupte. La câteva zile după apariția sa, eroziunea este acoperită de un depozit albicios-gălbui.
Afectarea faringelui și a laringelui provoacă durere la înghițire, dificultăți de mâncare și voce răgușită, iar pe nas - congestie și sângerare. Procesul poate afecta alte membrane mucoase - conjunctiva, esofagul, labiile, vaginul, colul uterin, penisul, uretra, anusul.
Caracteristicile pemfigului oral includ:
- Leziuni orale la 50-70% dintre pacienți
- Blistere de suprafață și eroziuni
- Implicare largă a cavității bucale
- Ulcere dureroase, cu vindecare lentă
- Răspândiți-vă la laringe, provocând o voce răgușită
- Dificultăți de a mânca și a bea
La unii pacienți, eroziuni formează granulații și vegetații - cel mai adesea pe scalp și pe față, care sunt rezistente la tratament. Modificări caracteristice apar pe unghii - paronihie acută sau cronică, hematoame subunguale și distrofie a unghiilor.
Apariția pemfigului vulgar în timpul sarcinii este rară. Autoanticorpii materni pot traversa bariera placentară și pot duce la dezvoltarea pemfigului neonatal. Este tranzitorie și trece odată cu dispariția anticorpilor.
Complicații
Pemphigus vulgaris poate provoca eroziuni foarte extinse, care pun viața în pericol, mai ales dacă diagnosticul este întârziat.
Alte complicații potențial severe pot include:
- Infecție bacteriană secundară
- Infecție fungică, în special candida
- Infecție virală, în special herpes simplex
- Sepsis sau răspândirea infecției prin fluxul sanguin
- Deshidratare
- Deficiențe nutriționale datorate dificultăților de a mânca
- Efecte secundare ale tratamentului cu steroizi sistemici, în special infecții și osteoporoză
- Reacții adverse la tratamentele imunosupresoare
- Efectele psihologice ale bolilor severe de piele și ale tratamentului acesteia (anxietate și depresie).
Diagnostic diferentiat
Diagnosticul diferențial se face cu
Cum să diagnosticați?
Diagnosticul se face pe baza datelor clinice. Un dermatolog va examina leziunile după un istoric medical detaliat. În pemfigusul vulgar, simptomul lui Nikolski este pozitiv - desprinderea epidermei sub presiune tangențială cu un deget pe piele. Simptomul Asboe-Hansen are o importanță similară - atunci când degetul este apăsat direct pe vezica intactă, leziunea se extinde lateral.
Diagnosticul de pemfigus vulgaris necesită de obicei o biopsie a pielii în apropierea leziunii. Histologia prezintă de obicei keratinocite rotunjite și detașate (celule acantolitice) chiar deasupra stratului bazal al epidermei. Se poate raporta scindarea subbazală.
Pemphigus este confirmat prin colorarea directă a imunofluorescenței siturilor de biopsie a pielii prin perileție prin detectarea anticorpilor imunoglobulinei (Ig) G sau a complementului pe suprafețele celulelor keratinocite.
În majoritatea cazurilor, anticorpii circulanți pot fi detectați printr-un test de sânge (test de imunofluorescență indirect).
Nivelul anticorpilor variază și poate reflecta eficacitatea tratamentului. Titrurile specifice anti-dsg1 și anti-dsg3 pot fi, de asemenea, măsurate în sânge sau salivă prin ELISA.
Pemphigus vulgaris poate coexista cu sau poate fi confundat cu pemphigus foliaceus, pemfigoid cicatricial și lichen plan.
Tratamentul pemfigului vulgar
Scopul principal al tratamentului pemphigus vulgaris este reducerea durerii și a simptomelor și prevenirea complicațiilor - reducerea veziculelor, prevenirea infecțiilor, promovarea vindecării vezicii urinare și eroziuni.
Odată în remisie, este important să se determine doza minimă de medicamente necesare pentru controlul procesului bolii, deoarece atât utilizarea pe termen lung a steroizilor, cât și alte medicamente imunosupresoare pot crește riscul altor probleme medicale. Tratamentul este individualizat, luând în considerare alte boli concomitente ale pacientului.
Corticosteroizi
Corticosteroizii sistemici stau la baza tratamentului medical pentru combaterea bolii, de obicei sub formă de doze moderate până la mari de prednison sau prednisolon oral sau metilprednisolon intravenos. Multe decese cauzate de pemfigus vulgaris au fost prevenite după utilizarea lor (mortalitatea a scăzut de la 99% la 5-15%).
Corticosteroizii nu sunt un remediu pentru boală, dar îmbunătățesc calitatea vieții pacientului prin reducerea activității bolii. Dozele de corticosteroizi necesare pentru combaterea pemphigus vulgaris și durata tratamentului pot duce la efecte secundare grave și riscuri. Aceste medicamente au multe efecte secundare, inclusiv un risc crescut de infecții, osteoporoză, cataractă, glaucom, nivel ridicat de zahăr din sânge, diabet, pierderi musculare, ulcere gastrice.
Poate fi necesar să luați suplimente precum calciu și vitamina D, o dietă cu conținut scăzut de zahăr sau să luați alte medicamente pentru a trata aceste reacții adverse. Odată ce blisterele sunt sub control, doza poate fi redusă la cel mai scăzut nivel necesar pentru a preveni noi blistere și pentru a menține efectele secundare la un nivel minim.
Medicamente imunosupresoare și imunoterapii
Alte imunosupresoare și imunoterapii pot fi utilizate în plus față de terapia cu steroizi pentru a reduce riscul de recidivă sau pentru a reduce doza de steroid utilizat. Din nou, alegerea medicamentului adjuvant sau a tratamentului (terapia adjuvantă) ar trebui să fie echilibrată cu posibilele efecte secundare adverse. Este posibil să fie necesară administrarea de ani de zile de către pacienții cu pemfigus.
Cele mai frecvente terapii adjuvante de primă alegere sunt rituximab, azatioprină, micofenolat mofetil. Alte abordări de tratament pot include terapia cu imunoglobulină intravenoasă, metotrexat, ciclofosfamidă sau dapsonă, imunoadsorbție, fotofereză extracorporală.
Antibiotice, antivirale și antifungice
Fiecare dintre aceste medicamente - antibiotice, medicamente antivirale și antifungice - poate fi prescris pentru a preveni alte infecții.
Nutriție intravenoasă (IV)
Dacă ulcerele bucale sunt severe, pacientul poate prezenta dureri severe atunci când mănâncă. Este posibil să aveți nevoie de nutriție intravenoasă.
Plasmafereza
În cazuri foarte severe, pacientul poate fi supus unei proceduri cunoscute sub numele de plasmafereză. Această procedură este concepută pentru a elimina anticorpii care atacă pielea din sânge. În timpul acestei proceduri, porțiunea de plasmă sau lichid din sânge este îndepărtată din dispozitiv și înlocuită cu plasmă donată. Acest tratament poate fi foarte scump.
Tratamente pentru răni
Dacă veziculele sunt severe, poate fi necesar să fiți internat pentru vindecarea rănilor. Tratamentul este similar cu cel pentru arsuri severe. Este posibil să fie necesară administrarea de lichide și electroliți intravenoși dacă pacientul a pierdut prea mult lichid prin secretarea de vezicule.
Terapia locală
Terapia topică pentru pemfigus vulgar care afectează pielea poate include steroizi topici și emolienți.
Tratamentul pemfigului vulgar care afectează membranele mucoase poate include diverse combinații de steroizi topici, steroizi intralezionali, tacrolimi topici sau ciclosporini topici.
Ingrijirea pielii
Îngrijirea adecvată a plăgilor este deosebit de importantă, deoarece ar trebui să promoveze vindecarea veziculelor și eroziuni:
- Tratați pielea foarte atent pentru a nu provoca noi vezicule și eroziuni.
- Purtați mănuși chirurgicale și utilizați tehnica aseptică atunci când schimbați pansamentul.
- Poate fi nevoie de analgezice, mai ales la schimbarea hainelor.
- Curățați cu atenție cu soluție antiseptică.
- Scurgeți vezica intactă, dar nu scoateți coaja.
- Aplicați un unguent emolient, cum ar fi 50% parafină moale albă + 50% parafină lichidă, direct pe piele sau aplicați unguentul pe un bandaj.
- Folosiți pansamente antiaderente (cum ar fi tifon înmuiat în vaselină sau plasă de silicon). Acestea pot include un antiseptic.
- Un pansament absorbant poate fi aplicat pe pansamentul de bază dacă eroziuni secretă secreții.
- Fiți vigilenți în identificarea și tratarea oricărei infecții.
Pacienții trebuie să reducă la minimum activitățile care pot răni pielea și membranele mucoase în timpul fazelor active ale bolii. Aceasta include activități precum sporturi de contact și consumul sau consumul de alimente care pot irita sau deteriora interiorul gurii (alimente picante, acre, tari și crocante).
Igiena orală și îngrijirea dentară adecvată sunt esențiale:
- Folosiți o periuță de dinți moale și pastă de dinți fără mentă pentru a vă spăla ușor și bine dinții de două ori pe zi.
- Clătiți cu apă de gură antiseptică sau antiinflamatoare.
- Tratați candidoza orală, dacă există.
Care este prognosticul pe termen lung pentru persoanele cu pemfigus vulgaris?
Pemphigus vulgaris este un autoimun care poate pune viața în pericol, cu o mortalitate de aproximativ 5-15%. Mortalitatea la pacienții cu pemfigus vulgaris este de 3 ori mai mare decât populația generală.
Dacă nu este tratat, pemfigus vulgaris poate pune viața în pericol. Pemfigus vulgaris netratat este adesea fatală din cauza susceptibilității la infecție secundară severă și a dezechilibrului apă-electroliți.
Tratamentul sistemic cu steroizi reduce drastic mortalitatea.
Cele mai multe decese apar în primii câțiva ani ai bolii și, dacă pacientul supraviețuiește 5 ani, prognosticul este bun. Boala timpurie este mai ușor de controlat decât boala răspândită, iar mortalitatea poate fi mai mare dacă terapia este întârziată.
Morbiditatea și mortalitatea sunt legate de amploarea bolii, doza maximă de prednisolon necesară pentru a induce remisiunea și prezența altor boli. Prognosticul este mai grav la pacienții vârstnici și la pacienții cu leziuni mai frecvente pe corp.
Au fost raportate mai multe cazuri rare de pemphigus vulgaris la pemphigus foliaceus.
Pemphigus vulgaris este o afecțiune pe tot parcursul vieții. Nu poate fi vindecat. Cu toate acestea, majoritatea oamenilor intră în remisie după ce iau corticosteroizi. Îmbunătățirea se observă de obicei la câteva zile de la începerea tratamentului cu corticosteroizi.
Blisterele se vor vindeca încet, mai ales în gură. Blisterele se opresc în medie după două-trei săptămâni. Vindecarea vezicii urinare durează aproximativ șase până la opt săptămâni. Cu toate acestea, recuperarea completă poate dura uneori ani. Unii oameni ar putea avea nevoie să rămână pe o doză mică de medicament pe viață.
- Pemphigus vulgaris
- Un studiu retrospectiv asupra tratamentului a 98 de pacienți cu pemfigus vulgar; Institutul de Rare
- Pemphigus
- Pemphius vulgaris - Cabinet pentru boli ale pielii și venerice
- Pemphigus vulgaris - ce este