Acest articol este o scurtă prezentare generală a înțelegerii actuale a infecțiilor cu clamidie și a patologiei pulmonare pe care o provoacă. Locul principal va fi acordat celei mai frecvente cauze - Chlamydophilla pneumoniae.
Etiologie
Genul Chlamydia include trei specii care sunt patogene pentru oameni: Chlamydophilla pneumoniae (C. pneumoniae), C. psittaci și C. trachomatis. Toate sunt microorganisme mici, Gram-negative, intracelulare obligatorii. Au un antigen lipopolizaharidic specific genului și utilizează ATP gazdă pentru sinteza proteinei clamidiale 1, 2 .
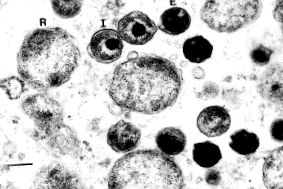
C. pneumoniae a fost identificat pentru prima dată ca agent patogen respirator în 1986. Este cel mai frecvent agent patogen intracelular respirator la oamenii de origine non-virală. Provoacă pneumonie cu severitate variabilă sau bronșită. Acesta a fost numit inițial TWAR - din combinația dintre TW-183 (izolat de lavaj conjunctival) și AR-39 (primul izolat faringian) 1. C. pneumoniae există în două forme: extracelular, numit corp elementar, cu o dimensiune medie de 0,38 microni și intracelular, corp reticular - 0,51 microni. Odată ajuns în căile respiratorii, corpul elementar se atașează de membrana celulară și intră în celula gazdă prin fagocitoză sau endocitoză. Intracelular, rezidă ca un vacuol intracelular, prevenind astfel distrugerea. După câteva ore, corpul elementar trece în corpul reticular activ metabolic și acesta, folosind energia celulei, începe să se înmulțească de multe ori. Apoi se transformă înapoi într-un corp elementar, părăsește celula și atacă alte celule 1 (Fig. 1).
figura 1. Micrografie electronică de transmisie a particulelor de clamidie în ficatul broaștei africane (Xenopus tropicalis). (R) - corpuri reticulare, (I) - corpuri intermediare, (E) - corpuri elementare solide. Linie = 270 nm. (www.cdc.gov/ncidod/eid/vol6no2/reedG.htm).
Sa demonstrat că C. pneumoniae afectează clearance-ul mucociliar și provoacă staza de cili din epiteliul bronșic. Acest lucru permite invazia unor agenți mai virulenți, cum ar fi S. pneumoniae. Acest lucru explică, de asemenea, detectarea etiologică frecventă (până la 60% din cazuri) a C. pneumoniae și a copatogenului (cel mai adesea pneumococi). Se crede că infecția primară cu C. pneumoniae apare mai întâi, care apare ca nazofaringită sau bronșită, urmată de o infecție bacteriană mai virulentă și de dezvoltarea pneumoniei 2, 3 .
C. psittaci cauzează psittacoza (după contactul cu papagalii) sau ornitoza (contactul cu alte păsări). Infecția poate fi de obicei ușoară cu bronșită sau pneumonie ușoară, dar uneori apare un sindrom toxic fulminant, care se termină cu moartea.
C. trachomatis provoacă pneumonie la nou-născuți, precum și conjunctivită neonatală, nazofaringită, otită medie. Nou-născuții și copiii mici sunt cel mai adesea afectați 4 .
Fiziopatologie
Transmiterea infecției cu C. pneumoniae are loc de la persoană la persoană prin secreții respiratorii. Este distribuit în populații închise - barăci, cămine, case pentru bătrâni, printre membrii familiei. Prezența pe termen lung a C. pneumoniae în nazofaringe la pacienții cu infecție respiratorie acută a fost documentată de câțiva ani după infecție. Infecția cu C. psittaci apare de la păsările infectate la oameni prin contact direct (inhalare) sau aerosoli. Păsările care răspândesc cel mai adesea infecția sunt papagalii, găinile, rațele, curcanii, rândunelele și altele. Infecția cu C. trachomatis apare în timpul nașterii atunci când fătul trece prin canalul cervical infectat 4, 5 .
Epidemiologie
Figura 2. Pneumonie cauzată de C. pneumoniae; în fotografia din stânga - umbrire moale omogenă în stânga cu angajarea hilului; în fotografia din dreapta - aspiră modificările.
Figura 3. Poliția rutieră a unui pacient în vârstă de 66 de ani cu pneumonie cauzată de C. pneumoniae. Noduli (săgeți) centrolobulare și secțiuni de compactare și dilatare bilaterală a căilor respiratorii (vârfuri de săgeți); umbre liniare.
Cazurile de BCV cauzate de C. psittaci sunt rezultatul focarelor endemice, a căror frecvență este controlată de administrarea de antibiotice la păsări și de controale veterinare stricte la frontieră.
Până la 20% dintre femeile însărcinate suferă de infecția cu C. trachomatis a canalului cervical 5 .
Curs clinic
Perioada de incubație după infecția cu C. pneumoniae este de 3-4 săptămâni. De obicei, începutul este treptat. Cursul poate fi uneori bifazic - febră și manifestări ale căilor respiratorii superioare, ameliorare clinică, urmată de un nou episod de agravare și dezvoltare a pneumoniei. Predomină manifestările bronșice: febră, gât roșu, durere sinusală. Tusea este uscată, vocea devine răgușită. Aproximativ 60% dintre pacienți au dureri de cap. Reclamațiile pot fi prelungite - până la 3-4 săptămâni cu tuse uscată și stare de rău, indiferent de tratamentul antibacterian. BCV este în mare parte ușoară. Cu toate acestea, au fost raportate și cazuri de insuficiență respiratorie severă. BPOC cauzată de C. pneumoniae este severă la copiii cu boală de celule falciforme. Auscultația relevă respirație șuierătoare uscată și umedă. Posibile manifestări extrapulmonare sunt eritem nodos, tiroidită, encefalită și sindromul Guillain-Barre 4, 7, 8 .
Modificările histologice sunt de inflamație intraalveolară cu o reacție a interstitiului. Incluziunile intracitoplasmatice se găsesc în celulele epiteliale. Infecția experimentală la șoareci a evidențiat infiltrate în plămâni cu o predominanță a leucocitelor polimorfonucleare în faza acută și a celulelor mononucleare în faza cronică. O caracteristică caracteristică este răspândirea infiltratelor - neomogenă între zonele cu țesut normal. Gieffers și colab. descrie un model de infecție pulmonară cu diseminare sistemică într-un experiment pe iepuri. Modificările pulmonare se caracterizează prin infiltrate interstițiale, intraalveolare și intrabronchiolare de granulocite și celule mononucleare. Ele demonstrează două fenomene interesante: (1) în faza inițială a infecției în granulocite pulmonare predomină, iar după a treia zi - macrofage; (2) C. pneumoniae sunt vii intracelular și se răspândesc în tot corpul prin macrofage 3 .
Nu există o imagine caracteristică a radiografiei faciale. De obicei se observă un infiltrat subsegmentar în lobii inferiori. Dezvoltarea inversă este lentă - până la 3 luni. Revărsatul pleural se găsește în 25% din cazuri 8 .
Leucocitoza ușoară apare în tabloul sanguin. Niveluri ridicate de fosfatază alcalină se găsesc biochimic.
Reacția de legare a complementului detectează anticorpi împotriva antigenilor lipopolizaharidici chlamidici. Îi lipsește specificitatea.
O altă metodă este de a căuta antigeni C. pneumoniae cu anticorpi monoclonali folosind testul DFA (anticorp fluorescent direct). Sensibilitatea este de la 20% la 60% la cultură sau serologie.
Recent, testul reacției în lanț a polimerazei (PCR) a spălării faringiene, spălăturilor bronho-alveolare, sputei și țesuturilor a fost utilizat cu succes pentru a detecta situsurile ADN specifice pentru C. pneumoniae. Un avantaj față de alte metode de diagnostic etiologic este viteza, sensibilitatea și specificitatea. Dezavantajele metodei PCR sunt incapacitatea de a testa rezistența, reproductibilitatea redusă și incapacitatea de a distinge între colonizare și infecție. PCR comparativ cu studiul de cultură a arătat o sensibilitate de 73% și o specificitate de 99%.
Figura 4. Poliția rutieră a unui pacient în vârstă de 79 de ani cu pneumonie cauzată de C. pneumoniae. Etanșare segmentată cu secțiuni de umbrire tip "sticlă mată" în partea dreaptă mijlocie și zone pete de umbrire tip "sticlă mată" în cele două secțiuni inferioare (); în plus, se observă umbrire liniară (săgeți) și zone de diluție (puncte de săgeată) asemănătoare punctelor caracteristice emfizemului centrilobular.
Cultura liniilor celulare de spălare faringiană are cea mai bună valoare diagnostică. Se folosesc linii celulare HEp-2. De obicei durează 4 până la 7 zile. Sensibilitatea culturii celulare la diagnosticul infecției respiratorii acute cauzate de C. pneumoniae este de aproximativ 60% în comparație cu serologia, în timp ce specificitatea este aproape de 100%. Izolarea în stadiile cronice este foarte dificilă 10, 11 .
Majoritatea nou-născuților infectați cu C. trachomatis sunt afebrili cu o infecție ușoară - curgerea nasului, tuse, conjunctivită. După dezvoltarea pneumoniei (de obicei la trei săptămâni de la debutul infecției) apar febra, tahipneea, otita medie. Auscultația relevă respirație șuierătoare umedă. Imaginea cu raze X a pneumoniei este cel mai adesea de tip interstițial cu zone de suprainflație. Este posibil să se detecteze eozinofilia în tabloul sanguin. Serologic, valorile IgM crescute sunt detectate prin testul MIF. Este posibil să se detecteze incluziunile intracitoplasmatice în celulele faringiene sau conjunctivale de spălare (colorare Giemsa) 13, 14 .
Tratament
Recomandările ERS pentru tratamentul infecțiilor tractului respirator inferior indică un efect bun dovedit al macrolidelor, chinolonelor și tetraciclinelor asupra pneumoniei chlamidiale 20. Pentru izolatele de C. pneumoniae, concentrația minimă inhibitoare (MIC90) pentru macrolide (eritromicină, claritromicină, azitromicină) este în intervalul 0,016-0,5 mg/L. Noile fluorochinolone sunt mai puternice decât generațiile anterioare de chinolone, având un MIC90 de 0,25-0,5 mg/L pentru levofloxacină și 0,06 mg/L pentru moxifloxacină, comparativ cu 1 mg/L pentru ciprofloxacină. În general, potența tetraciclinelor este mai mică decât cea a macrolidelor și fluorochinolonelor. Telitromicina are o activitate pronunțată împotriva C. pneumoniae cu valori MIC90 de 0,06 mg/L 15, 16 .
Almirall și colab. a raportat controlul simptomelor BCV cauzate de C. pneumoniae în medie 5,7 zile, dar perioada de recuperare a fost relativ mai lungă - 25,3 zile. Experiența clinică arată că simptomele infecției acute cu C. pneumoniae se repetă adesea după o durată normală de curs cu antibiotice (5-7 zile), necesitând un tratament mai lung (conform unor autori, cel puțin 14 zile). Vaccinurile anti-clamidiale 19, 20 sunt în curs de dezvoltare .
În concluzie: infecția cu C. pneumoniae este o patologie relativ frecventă în medicina respiratorie, mai ales în combinație cu pneumococi. Rezultatul bun al TVC este atins prin gândirea clinică concentrată, istoricul sistemic (inclusiv epidemiologic), utilizarea diagnosticului modern de laborator. Macrolidele sau tetraciclina sunt medicamentul ales pentru tratamentul empiric unic sau combinat al BCV.
Literatură
- Sfaturi pentru prelungirea ciclului de viață al mașinii de spălat vase
- Vanga rusă, Natalia Begacheva Restabilesc organele printr-un masaj slav vechi
- Proaspăt pe stomacul gol BG-Mamma
- Sfaturi pentru adolescenții supraponderali
- Sfecla; 6 beneficii dovedite ale administrării acestuia - Tialoto