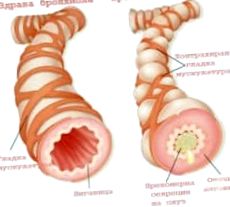
Astmul provoacă o îngustare a căilor respiratorii, care perturbă mișcarea normală a aerului în și din plămâni. Astmul afectează numai bronhiile și nu afectează alveolele sau țesutul pulmonar. Îngustarea care apare în astm este cauzată de trei factori principali: inflamație, bronhospasm și hiperactivitate.
Astmul este o boală a căilor respiratorii care poate fi clasificată fiziologic ca fiind obstrucție variabilă și parțial reversibilă a fluxului de aer și patologic cu supra-dezvoltare a glandelor mucoase, îngroșarea căilor respiratorii datorită deteriorării și inflamației și bronhoconstricție, îngustarea plămânilor căilor respiratorii datorită strângerii a musculaturii netede din jur. Inflamația bronșică determină, de asemenea, îngustarea căilor respiratorii pulmonare din cauza umflăturilor și umflăturilor cauzate de un răspuns imun la alergeni.
În timpul unui atac de astm, căile respiratorii inflamate răspund la declanșatoarele din mediu, cum ar fi fum, praf sau polen. Căile respiratorii se îngustează și produc mai mult mucus, ceea ce face dificilă respirația. În esență, astmul este rezultatul unui răspuns imunitar în căile respiratorii bronșice.
Căile respiratorii ale pacienților cu astm sunt „hipersensibili” la anumiți factori declanșatori, cunoscuți și sub numele de stimuli. Aceasta este de obicei clasificată ca hipersensibilitate de tip I. Ca răspuns la expunerea la acești stimuli, bronhiile se contractă într-un spasm (atac de astm). Se produce inflamație, ceea ce duce la îngustarea în continuare a căilor respiratorii și la producerea excesivă de mucus, ducând la tuse și la alte dificultăți de respirație. Bronhoconstricția se poate rezolva spontan în decurs de 1-2 ore, iar la aproximativ 50% dintre pacienți poate face parte dintr-o reacție „tardivă”, în care episodul astmatic inițial este urmat 3-12 ore mai târziu de bronhoconstricție și inflamație suplimentare.
5.1. Inflamaţie
Primul și cel mai important factor care determină îngustarea bronhiilor în astm, este inflamația. Bronhiile devin roșii, inflamate și umflate. Această inflamație mărește grosimea peretelui bronșic și duce astfel la o cale aeriană mai îngustă.
Inflamaţie apare ca răspuns la un alergen sau iritant și este rezultatul acțiunii mediatorilor chimici (histamină, leucotriene și altele). Țesuturile inflamate produc o cantitate excesivă de mucus lipicios în bronhii. Mucusul poate deveni „orb” și poate forma „dopuri” care pot înfunda căile respiratorii mai mici.
Celulele alergice și inflamatorii specializate (eozinofile și celulele albe din sânge) se acumulează la locul respectiv și provoacă leziuni tisulare. Aceste celule deteriorate sunt depuse în căile respiratorii, contribuind astfel la îngustarea lor.
5.2. Spasm bronșic
Mușchii din jurul bronhiilor se strâng în timpul unui atac de astm. Această constricție musculară a căilor respiratorii se numește spasm bronșic, ceea ce determină îngustarea în continuare a căilor respiratorii. Mediatorii chimici și nervii din bronhii provoacă constricție musculară.
De fiecare dată când stimularea terminațiilor nervoase aferente (de exemplu, din praf, aer rece sau fum) provenind din căptușeala interioară a bronhiilor, impulsurile sunt transmise către centrul vagal al trunchiului cerebral, apoi prin căile eferente vage și ajung la căile respiratorii mici bronșice din nou. Acetilcolina este eliberată din terminațiile nervoase eferente. Această acetilcolină duce la formarea excesivă de inozitol-1,4,5-trifosfat în celulele musculare netede bronșice, ceea ce duce la contracția musculară și aceasta inițiază bronhospasmul.
Bronhospasmul poate afecta oricine și poate fi cauzat de inhalarea aerului rece sau uscat.
5.3. Hiperreactivitate (hipersensibilitate)
La pacienții cu astm, apar căile respiratorii inflamate și contractate cronic foarte sensibil sau reactiv, la declanșatori, cum ar fi alergeni, iritanți și infecții. Expunerea la acești stimuli poate duce la creșterea inflamației și îngustării.
Combinarea acestor trei factori duce la dificultăți în expirare. Ca rezultat, aerul trebuie expirat puternic pentru a depăși îngustarea, provocând astfel sunetul tipic șuierător. Persoanele cu astm bronșic produc adesea, de asemenea, o tuse în încercarea de a îndepărta mucusul gros. Scăderea fluxului de aer poate duce la scăderea oxigenului în sânge și, în cazuri grave, poate apărea o acumulare periculoasă de dioxid de carbon în sânge.
Stimulentele care declanșează un atac de astm includ:
5.4. Trăsături fiziopatologice distincte ale astmului bronșic
Trăsături fiziopatologice distincte ale astmului bronșic sunt:
- reducerea diametrului căilor respiratorii ca urmare a contracției musculaturii netede
- umflarea peretelui bronșic
- secreții groase și lipicioase
- creșterea rezistenței căilor respiratorii
- reducerea volumelor expiratorii forțate și a debitelor
- hiperinflația plămânilor și a pieptului
- modificări ale funcției mușchilor respiratori
- redistribuirea patologică a ventilației pulmonare și a fluxului sanguin pulmonar
- modificări ale gazelor arteriale din sânge
Deși astmul bronșic este considerat o boală primară, în timpul unui atac acut, practic toate aspectele funcției respiratorii sunt afectate. Datele electrocardiografice ale hipertrofiei ventriculare drepte se găsesc la unii pacienți și este posibil să se detecteze semne de hipertensiune pulmonară.
Datele arată că, atunci când un pacient consultă un medic și începe tratamentul, capacitatea sa vitală (volumul de aer care este expirat la respirația profundă maximă) este sub sau egal cu 50% din normal.
Volumul expirator forțat - FEV1 (volumul de aer care este expirat o secundă) este de aproximativ mai puțin de 30% din valorile prezise.
La pacienții aflați în criză, volumul rezidual - OO (volumul de aer rămas în plămâni după o expirație normală) se apropie adesea de 400% din valoarea normală.
Hipoxia (foamea de oxigen) este o constatare frecventă în timpul unui atac acut. Insuficiența ventilatorie manifestă este un fenomen relativ rar și se observă la 10-15% dintre pacienții care solicită asistență medicală.
La majoritatea astmaticilor, se constată hipocapnia și alcaloza respiratorie (niveluri scăzute de dioxid de carbon în sânge din cauza hiperventilației plămânilor).
Stabilirea unui nivel normal de CO2 în sângele arterial este foarte des asociată cu un grad foarte sever de obstrucție și, atunci când se găsește la pacienții cu afecțiuni, ar trebui considerată ca o manifestare a insuficienței respiratorii progresive.
- ASTMUL BRONCHIAL ESTE CEL MAI MULTE CAUZAT DE ALIMENTE ȘI DE MEDICAMENTE - Știri din Bulgaria și din lume
- Rinita alergică și astmul cauzat de un anumit alergen sunt tratabile - Practică medicală și dentară
- Alergii și astm bronșic - care sunt alternativele noastre Homeostaza
- Astm bronșic-Sănătate-De la 0 la 3
- Astm bronșic - simptome; convulsii și tratament