Boala hepatică acută sau cronică cauzată de diferite substanțe toxice care provoacă leziuni ale celulelor hepatice și dezvoltarea necrozei hepatice este afectarea hepatică toxică cu necroză hepatică.
Mecanismul patogenetic al afectării ficatului în hepatita toxică nu este încă pe deplin înțeles. Se consideră că compușii și medicamentele hepatotoxice acționează în primul rând asupra numeroaselor sisteme enzimatice din celulele hepatice și perturbă lanțurile metabolice normale din metabolismul grăsimilor, proteinelor și glucidelor. O serie de factori joacă un rol în favorizarea dezvoltării hepatitei toxice. Acestea sunt alimentația slabă, alcoolismul, afecțiunile hepatice anterioare, bolile infecțioase și altele. Cel mai adesea, afectarea hepatică toxică cu necroză hepatică duce la insuficiență hepatică (acută sau cronică) cauzată de medicamente.
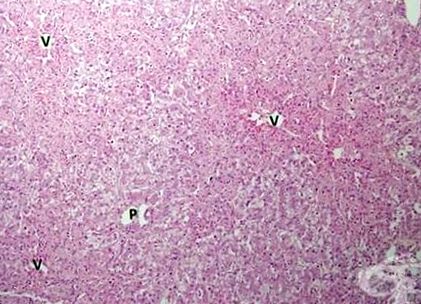
Modificări morfologice în afectarea hepatică toxică cu necroză hepatică sunt diferite în funcție de agentul dăunător, doza și modul de administrare. Au fost găsite cuiburi de necroză în parenchimul hepatic împrăștiat în lobii hepatici, infiltrarea inflamatorie periportală și infiltrarea grasă. Necroza zonală este cel mai frecvent tip de moarte a celulelor hepatice indusă de medicamente, în care leziunea este limitată de la o anumită zonă la întregul lob hepatic. Poate prezenta niveluri ridicate de ALT și insuficiență hepatică severă care duce la insuficiență hepatică acută sau cronică. Supradozajul cu paracetamol și tetraclorură de carbon duce cel mai adesea la necroză zonală.
Tablou clinic al afectarea hepatică toxică cu necroză hepatică
Manifestările clinice se datorează atât acțiunii hepatice, cât și extrahepatice a substanței toxice, cu manifestări speciale din partea tractului gastro-intestinal și a rinichilor. Tabloul clinic este similar cu cel al hepatitei virale, dar perioada predictivă lipsește. Principalele semne sunt anorexia, slăbiciunea, oboseala, durerile abdominale, greața și vărsăturile și icterul obiectiv și hepatomegalia (mărirea ficatului). Bilirubina se găsește în urină, dar scaunele sunt pătate. În intoxicațiile mai severe, imaginea este mai severă și include dureri abdominale severe, vărsături de substanță maronie, scăderea rapidă a dimensiunii ficatului, edem, ascită (lichid în cavitatea abdominală), comă.
Diagnosticul de afectarea hepatică toxică cu necroză hepatică
Transaminazemia (creșterea transaminazelor în sânge) este utilizată ca principal indicator, monitorizat dinamic în cursul bolii. GGT, LDH și fosfataza alcalină sunt, de asemenea, crescute, timpul de protrombină este prelungit.
Tratarea afectarea hepatică toxică cu necroză hepatică
Tratamentul în cazurile acute include măsuri pentru îndepărtarea hepatotoxinei din tractul digestiv prin clătire, inducerea vărsăturilor, detergenți și atunci când se ia substanța toxică prin evaporare - cu hiperventilație. De asemenea, se utilizează antidoturi și diverse antihistaminice.
Se aplică măsuri terapeutice generale soluții de glucoză, agenți hepatoprotectori și tratament simptomatic.
Profilactic, pentru a evita dezvoltarea leziunilor hepatice toxice cu necroză hepatică la lucrătorii din compuși industriali hepatotoxici, trebuie luate măsurile necesare pentru a evita inhalarea fumurilor toxice sau consumul de lichide toxice (solvenți) luate incorect cu apă., Alcool etc.
Prognosticul otrăvirii depinde de natura și cantitatea substanței toxice ingerate sau inhalate. De multe ori poate apărea insuficiență hepatică (acută sau cronică) cauzată de medicamente, comă și moarte.
Capacitatea de lucru în timpul otrăvirii acute se pierde complet. După apariția fenomenelor acute, poate avea loc o recuperare completă, iar pacienții au o capacitate normală de lucru. Cu toate acestea, există adesea modificări permanente la nivelul ficatului (hepatită cronică), care necesită angajarea pacienților într-o astfel de muncă, ceea ce le oferă puțină muncă grea și posibilitatea de a alimenta, fără călătorii de afaceri și muncă pe timp de noapte.
- Cefasilymarin în afecțiuni hepatice din farmacii Afia
- Ciroza ficatului (câini, pisici, vaci și alte animale), diagnostic, simptome, tratament, prevenire
- Ciroza ficatului
- Fructoza are un efect negativ asupra funcțiilor normale ale ficatului
- Această rețetă mi-a salvat viața acum 17 ani. Am avut o tumoare la ficat, colon și uter