Adnotare:
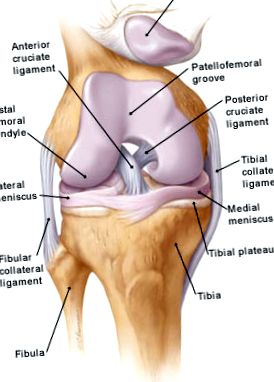
Articulația genunchiului este formată din trei oase: femurul (FEMUR), tibia (TIBIA) și rotula (PATELLA). Capacul se află pe partea din față a genunchiului, pe femur și alunecă în jos într-o „canelură” (GROOVE) atunci când articulația este pliată. Îmbunătățește activitatea cvadricepsului femural.
Descriere:
Suprafețele de frecare ale celor trei oase sunt acoperite cu cartilaj articular - un țesut care asigură mișcarea lină a articulației cu un coeficient de frecare scăzut. Cartilajul împreună cu meniscurile reprezintă „amortizorul” articulației genunchiului.
Ligamentele sau ligamentele sunt structuri de colagen puternice și elastice care leagă oasele și conferă stabilitate articulațiilor. Patru ligamente majore și câteva alte ligamente mai mici conectează femurul la tibie:
1) Ligament încrucișat anterior - PCV (ligament încrucișat anterior) - situat la mijlocul articulației și previne în principal deplasarea piciorului inferior înainte și lateral față de coapsă.
2) Ligament încrucișat posterior - Ligamentul încrucișat posterior este situat în interiorul articulației și previne în principal deplasarea piciorului inferior înapoi de la coapsă.
3) Conexiune laterală fibulară (externă) (Ligament colateral fibular) - situat la exteriorul genunchiului și protejează piciorul inferior de deplasare față de axa membrului inferior.
4) Conexiune laterală tibială (internă) (Ligament colateral tibial) - această conexiune este localizată în interiorul genunchiului și îl protejează de deplasare față de axa membrului inferior.
Meniscurile sunt situate între cele două oase mari din articulația genunchiului. Sunt două - intern medial (menisc medial) și extern lateral (menisc lateral). Acestea sunt cartilaje în formă de semilună. Interiorul este mare și fuzionat la periferia sa cu capsula articulară și tibia mare, iar exteriorul este mic și liber, fuzionat doar cu tibia mare. Meniscurile distribuie 60% din sarcina articulației genunchiului în diferite grade de flexie a genunchiului, reducând zona de contact a suprafețelor cartilajului. De asemenea, au o funcție importantă pentru stabilitatea articulației în toate mișcările acesteia.
Țesutul cartilajului este o structură majoră în toate articulațiile, precum și în genunchi, iar starea sa joacă un rol principal în toate funcțiile articulare.
Pentru artroscopia genunchiului
Artroscopia genunchiului este folosită cel mai adesea pentru a diagnostica și trata probleme precum inflamația, leziunile, traumele, problemele degenerative și multe altele. Poate fi folosit și pentru a face o biopsie pentru a clarifica cauza bolilor mai puțin frecvente (gută, boli reumatice, tumori etc.).
Artroscopia este utilă pentru evaluarea și tratamentul următoarelor afecțiuni:
1. Ruptura meniscului
2. Leziunea cartilajului articular
3. Îndepărtarea corpurilor libere și a chisturilor
4. Restaurarea ligamentului încrucișat anterior și posterior (PKV și ZKV)
5. Sindromul durerii femurale Patello
6. Inflamația articulației genunchiului
7. Diagnosticul și tratamentul modificărilor degenerative (de vârstă) la genunchi
8. Scopuri generale de diagnostic
Pregătirea procedurii
Cu 1 săptămână înainte de operație:
• Este posibil să fie necesară oprirea anticoagulantelor (aspirină, sindrom etc.).
• Întrebați medicul dumneavoastră ce medicamente aveți voie să luați în ziua operației.
• Nu trebuie să beți cantități mari de alcool (mai mult de 1-2 pahare pe zi).
• Dacă fumați, se recomandă să vă opriți, deoarece fumatul poate întârzia vindecarea.
• Spuneți medicului dumneavoastră orice răceală, gripă, febră, herpes sau alte boli pe care le-ați suferit chiar înainte de operație.
În ziua operației:
• Vi se va cere să nu mâncați sau să beți timp de 6-12 ore înainte de procedură.
• Luați medicamentele prescrise cu o înghițitură mică de apă.
În ce constă artroscopia genunchiului?
Artroscopia poate dura de la 15 minute la mai mult de o oră, în funcție de starea articulației genunchiului și de ce proceduri chirurgicale trebuie efectuate.
Există patru tipuri diferite de anestezie care pot fi utilizate în artroscopia genunchiului:
1) Anestezie spinală - numită și anestezie regională. Analgezicul este injectat la un anumit loc în jurul rădăcinilor nervilor spinali. Pacientul rămâne treaz, dar nu simte durerea din partea inferioară a spatelui.
2) Anestezie generala - pacientul este anesteziat printr-un tub de intubație în trahee și este inconștient în timpul procedurii.
3) PNB (bloc nervos periferic) - Analgezicul este injectat de-a lungul nervilor care sunt responsabili de genunchi.
4) Anestezie combinată - se administrează un analgezic local în genunchi și pacientul este adormit pe cale intravenoasă.
Diferitele metode de anestezie au avantajele și dezavantajele lor, care sunt discutate între anestezist și pacient.
Odată ce anestezicul începe să funcționeze, chirurgul face mai multe accesuri mici de puncție (4-5 mm) la articulația genunchiului. Un fluid special este turnat în articulație și apoi se introduce artroscopul (micro camera).
Folosind un artroscop și un monitor, chirurgul examinează toate structurile intraarticulare. Mini-unelte sunt folosite pentru a repara țesuturile deteriorate sau pentru a îndepărta materialul care împiedică mișcarea sau provoacă dureri în articulația genunchiului.
La terminare, chirurgul aspiră fluid din articulație și sutură accesele. Apoi se face un bandaj în jurul genunchiului.
După procedură
Majoritatea pacienților se întorc acasă în ziua operației. Este posibil să aveți nevoie de analgezice pentru a face față disconfortului anesteziei.
Este bine să faceți o programare în avans cu persoana iubită pentru a vă duce acasă. Este plăcut să ai pe cineva lângă tine în primele 24 de ore.
Vi se vor oferi câteva sfaturi despre cum să aveți grijă de vindecarea rănilor. De asemenea, vi se va aloca o dată pentru examinările ulterioare (de obicei a 7-a și a 12-a zi).
Durata de timp în care vor dispărea cusăturile care se auto-epuizează depinde de starea dumneavoastră. Cu toate acestea, cu această procedură, ele dispar de obicei după aproximativ șase săptămâni. Celelalte suturi sunt îndepărtate între 10 și 14 zile după operație.
Recuperare
Recuperarea după artroscopia genunchiului este mult mai rapidă decât chirurgia tradițională deschisă. Cu toate acestea, este important să urmați cu atenție instrucțiunile chirurgului ortoped.
Poate fi necesar să purtați ciorapi de compresie care ajută la menținerea circulației, precum și diverse orteze (genunchiere, atele).
Este important să vă mențineți genunchiul curat și uscat timp de aproximativ 10 zile după operație. În niciun caz nu înmuiați genunchiul într-o baie până când rănile nu sunt complet vindecate.
Efectuați exercițiile recomandate de kinetoterapeutul dvs., deoarece acestea vor ajuta la îmbunătățirea mișcării și a forței la genunchi.
Pot exista dureri și umflături la nivelul genunchiului cel mai adesea la una până la trei săptămâni după operație. În unele condiții (artrită, modificări degenerative, după microfracturi și intervenții chirurgicale reconstructive mai mari și mai complexe), aceasta poate dura mai mult. Încercați să vă mențineți picioarele ridicate deasupra nivelului pieptului pe un scaun sau pernă atunci când vă odihniți. Se recomandă o compresă rece (învelită într-un prosop de gheață) de 3-4 ori pe zi. Acest lucru va ajuta la reducerea umflăturilor și vânătăilor. Este recomandabil să nu aplicați gheață direct pe piele, deoarece aceasta o poate deteriora.
Urmați sfaturile medicului dumneavoastră despre conducere. Nu trebuie să conduceți până nu sunteți sigur că puteți face o oprire de urgență fără a vă simți inconfortabil. Acest lucru se întâmplă de obicei la aproximativ una până la trei săptămâni după operație.
Ar trebui să vă puteți relua activitățile normale după șase până la opt săptămâni, în funcție de gravitatea problemei și de nivelul dvs. de fitness (cu excepția intervenției chirurgicale reconstructive a PKV și ZKV și a unor fracturi).
Fizioterapie
Întărirea mușchilor coapsei este cel mai important lucru. Înotul și ciclismul (ergometrul) sunt modalități excelente de a construi acești mușchi și de a îmbunătăți mobilitatea genunchiului.
Fiecare pacient este unic. Timpul necesar recuperării depinde de tipul de rănire, de nivelul dvs. de fitness și de dacă ați avut complicații. După artroscopia genunchiului, mici cicatrici vor rămâne pe genunchi din incizii.
Posibile complicații
Conform datelor din literatură, procentul general al posibilelor complicații ale artroscopiei este mai mic de 0,5%. Cel mai adesea sunt nesemnificative și tranzitorii (dispar complet în 5-7 zile).
Potențialele probleme postoperatorii includ:
• Cheaguri de sânge
• Acumularea de sânge în genunchi
Sunați imediat la medicul ortoped dacă simțiți următoarele:
• Căldură constantă sau roșeață în jurul genunchiului
• Durere constantă sau în creștere
• Umflături semnificative la genunchi
• Creșterea durerii la nivelul mușchilor gambei
Avantajele artroscopiei genunchiului
Spre deosebire de chirurgia deschisă, artroscopia are ca rezultat mai puțină durere și rigiditate, mai puține complicații, șederi mai scurte în spital (dacă există) și o recuperare mai rapidă.
Pentru întrebări și informații suplimentare:
- Artroscopia gleznei - Dr. Chanko Chankov - MHAT și DCC Vita
- Artroscopia articulației șoldului - Dr. Chanko Chankov - MHAT și DCC Vita
- Artroscopia genunchiului
- Examinări medicale gratuite la spitalul Vita
- 5% sunt copii bulgari cu hipertensiune arterială datorată obezității - MHAT NKB