Ecografia abdominală poate fi utilizată pentru a obține imagini ale sistemului hepatobiliar, urogenital și pelvian.
În acest articol ne vom concentra doar pe obținerea și interpretarea corectă a imaginilor sistemului hepatobiliar, pancreasului, tractului gastrointestinal și peritoneului - în principal ținte abdominale.
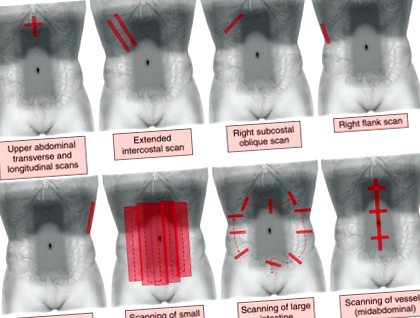
Ecografia abdominală standard este realizată cu un traductor curbiliniar cu o putere de 3,5-5 MHz, dar, desigur, pot fi folosiți și alți traductori și alte puteri.
Poziția traductorului în diferitele tipuri de scanări este prezentată în figura de mai jos.
Prin deplasarea traductorului așa cum se arată, sunt vizualizate diferite structuri ale abdomenului: pancreasul și partea stângă a ficatului împreună cu vena cavă inferioară, partea dreaptă a ficatului, triada portalului principal: 1) vena portal principală; 2) tractul biliar comun și 3) artera hepatică; vezica biliara, rinichii si splina sunt de asemenea vizibile.
Accesul abdominal secundar este utilizat pentru a vizualiza principalele structuri vasculare.
Intestinul subțire poate fi examinat printr-o serie de scanări paralele, așa cum se arată în diagramă, iar colonul pacientului este vizualizat în același mod. Paradoxal, buclele intestinale sunt mai bine vizualizate dacă există lichid intraperitoneal.
Utilizarea ultrasunetelor pentru a determina dimensiunea exactă a ficatului nu este foarte precisă, dar diametrul maxim al lobului drept nu trebuie să depășească 16 centimetri. Parenchimul hepatic trebuie să fie omogen și izoecogen sau ușor hipercolic în comparație cu cortexul renal. Dimensiunea vezicii biliare nu trebuie să fie mai mare de 5 x 10 centimetri Peretele anterior al vezicii biliare nu trebuie să fie mai gros de 3 milimetri. Diametrul maxim al fluxului total de bilă nu trebuie să depășească 7 milimetri (până la 10 milimetri la adulți și până la 12 milimetri după colecistectomie). Canalele biliare intrahepatice pot fi vizualizate mai ales accidental, nu pot fi întotdeauna văzute - sunt mai bine vizualizate la pacienții adulți ca tuburi cilindrice anecoice paralele cu vena portă.
Un ghid pentru identificarea pancreasului este localizarea venei splenice, care se află în spatele pancreasului. Conținutul de lichid al stomacului poate fi utilizat și ca fereastră cu ultrasunete. Pancreasul are în mod normal un aspect omogen și este izoecogen sau ușor ecologic în comparație cu ficatul.
Splina are un diametru de până la 12 centimetri și o grosime de până la 5 centimetri - stabilită de-a lungul liniei axilare medii.
Pentru a examina tractul gastrointestinal cu traductorul, trebuie aplicată presiune pe peretele abdominal. Stomacul este vizualizat printr-o abordare subscifoidă, utilizarea accesului transplenal lateral vizualizează mai bine fundul stomacului. Este posibil să se vizualizeze accesul subskifoid și partea distală a esofagului, folosind lobul hepatic stâng ca fereastră acustică. Duodenul înconjoară capul pancreasului și treimea sa superioară poate fi vizualizată între aortă și artera mezenterică superioară. Intestinul subțire este scanat dinamic în incizii - cum ar fi cercurile suprapuse. După identificarea cecului, coloana este vizualizată prin incizii transversale sau transversale la nivelul sigmei din bazin. În cele din urmă, rectul poate fi vizualizat numai atunci când vezica urinară este plină de urină. Regula "3, 6 și 9" se referă la dimensiunea elementelor individuale ale tractului gastrointestinal, după cum urmează: dimensiunea intestinului subțire sub 3 cm, coloana sub 6 cm și cecul sub 9 cm. Această regulă este utilizată pentru a diferenția departamentele individuale ale tractului gastro-intestinal.
Sistemul hepatobiliar, pancreasul și splina
Prezența gazului în SISTEMUL PORTAL HEPATAL este o expresie a pieloflebitelor (tromboflebită supurativă a venei porte) și este o urgență medicală, mai ales dacă pacientul este în stare de șoc. Cea mai frecventă etiologie pentru dezvoltarea tromboflebitei venei portale sunt următoarele patologii: 1) afectarea mucoasei gastrointestinale (ischemie intestinală, ocluzie arterială și/sau venoasă a arterei mezenterice, precum și perforația unui ulcer peptic); 2) sepsis intraabdominal (colecistită, abces, diurticulită); 3) ileus. Modul B permite diagnosticarea precoce a acestei patologii: se vizualizează focare hiperecogene, care se mișcă în sângele sistemului portal, în ramurile finale ale sistemului portal, aceste sigilii hiperecogene sunt stabilite în parenchim. Dacă procesul este sever, structurile liniare de gaz sunt vizualizate în lobii hepatici. Tromboflebita supurativă a venei porte ar trebui să se distingă de: 1) prezența gazului în arborele biliar și 2) sigiliile hiperecogene normale care se găsesc întâmplător în parenchimul hepatic.
A - incizie intercostală transversă a ficatului, se vizualizează colectarea gazelor în sistemul venos portal
B - incizia longitudinală a părții stângi a ficatului, se vizualizează aerobilia
C - secțiune transversală a ficatului stâng, aerobilia este vizualizată ca conducători
E&F - aerobilia cu Doppler și fără ajutorul acestuia
La diagnosticarea hepatomagaliei, examinarea sonografică este utilă pentru stabilirea etiologiei sale.Hepatomegalie cu vene hepatice dilatate, vena cavă inferioară și ventriculul drept dilatat al inimii indică prezența insuficienței cardiace drepte. Un ficat în formă de stea se găsește la pacienții cu hepatită acută, sindrom de șoc toxic și steatoză hepatică. Ciroza ficatului provoacă inițial hepatomegalie, dar odată cu evoluția patologiei, ficatul devine neregulat și are un parenchim nodular. Prezența hipertensiunii portale este evaluată de diametrul venei porte, care în această patologie depășește 13 milimetri, iar diametrul venei splenice și mezenterice superioare este de peste 10 milimetri, cu variații de până la 20% în fazele individuale ale inhalare. Dilatarea venei paraumbilicale de peste 2 milimetri este 100% sensibilă la prezența hipertensiunii portale. Semnele secundare ale hipertensiunii portale sunt: 1) splenomegalie și 2) ascită. Pentru tratamentul hipertensiunii portale, se utilizează cel mai adesea un SHUNT PORTOSISTEM INTRAHEPATAL TRANSJULAR, a cărui funcție adecvată este raportată de Doppler abdominal, iar prezența stenozelor de-a lungul standului indică o scădere a capacității sale funcționale (malfu).
A - ascită anecoică
B - partea contractată a ficatului cu structură neregulată
C - din nou ascită, o săgeată indică vena paraumbilicală
D - ligament falciform
E&F - splenomegalie
Leziunile hepatice focale sunt de obicei asociate cu hepatomegalie și sunt ușor de identificat. În primul rând, trebuie să ne gândim la prezența unui abces hepatic, mai ales dacă ecografia se efectuează în caz de urgență. Abcesul hepatic este o leziune bine definită, eterogenă, în care nu există perfuzie centrală a scanării Doppler. În leziune pot exista bule ecogene de gaz. Istoricul și testele serologice ne vor ajuta să diferențiem abcesul hepatic amoebic de alte infecții posibile.
Tumorile hepatice metastatice sau interne sunt cel mai adesea constatări accidentale. Rezultatele ecoului în acestea sunt variabile și cel mai adesea după stabilirea ecografiei lor este necesară efectuarea unei scanări CT a abdomenului.
Tromboza venei hepatice sau așa-numitul sindrom Bud-Chiari se manifestă cu debut acut: ascita se dezvoltă rapid, apare durere abdominală ascuțită și se observă hepatomegalie. În stadiul acut al trombozei, ficatul este mărit și sensibil la presiune - constatările ecoului sunt, de asemenea, eterogene: cel mai adesea venele hepatice apar izoecogene în comparație cu parenchimul adiacent (datorită prezenței trombului ecogen intraluminal), iar Doppler prezintă o lipsă a fluxului sanguin.
Tromboza venă portă acută este cel mai frecvent cauzată de: traume, metastaze neoplazice, afecțiuni hipercoagulabile și deshidratare acută. Vena portală este dilatată, dar adesea patologia nu poate fi dovedită până nu se folosește Doppler.
Ecografia unei grefe hepatice evidențiază cel mai adesea anomalii ale arterei porte sau ale venei portale (stenoză, tromboză) și/sau constatări anormale în fluxul biliar general: stricturi, necroză, calculi.
În caz de urgență, colestaza este asociată în primul rând cu prezența ficatului de șoc (hepatită ischemică), sepsis sau afectarea fluxului sanguin hepatic sau hepatita toxică cel mai frecvent cauzată de medicamente. Când se detectează colestaza, trebuie să comparăm dimensiunea căilor biliare intrahepatice și extrahepatice pentru a exclude obstrucția (de la calculii biliari sau carcinomul capului pancreasului). O cantitate totală de debit biliar de peste 1,1 centimetri este foarte sugestivă pentru obstrucție.
Colangita acută, cea mai frecventă complicație a coledocolitiazei, este o cauză frecventă de febră la pacienții din secția de urgență. Din păcate, examinarea cu ultrasunete în colangita acută are o sensibilitate scăzută: cel mai adesea pietrele se găsesc în fluxul biliar general, iar ecografia normală nu exclude prezența colangitei acute.
Colecistita acalculă acută este o altă patologie obișnuită în practică
Nutriția parenterală (pe termen lung), ventilația mecanică, traume, sepsis, utilizarea pe termen lung a anumitor medicamente (opiacee, vasopresori etc.), precum și transfuzii multiple - toți aceștia sunt factori care stimulează dezvoltarea stazei biliare, vezica biliară ischemică și se inflamează fără prezența calculilor biliari. Dacă nu este tratată, colangita acalculă acută progresează spre epiema biliară/gangrena biliară și sepsis cu aproximativ 40% mortalitate. Rezultatele ultrasunetelor, inclusiv semnul sonografic pozitiv al lui Murphy (atunci când traductorul apasă pe vezica biliară, pacientul își ține respirația), o dimensiune a peretelui vezicii biliare mărită de peste 3,5 milimetri, o vezică biliară dilatată și hidropile biliare sunt adesea găsite. Trebuie avut în vedere faptul că dimensiunea crescută a peretelui vezicii biliare poate fi o constatare fals pozitivă în prezența așa-numitei „hepatite ale vezicii biliare”, adică atunci când ficatul este umflat, vezica biliară este extrem de dificil de vizualizat. Peretele vezicii biliare poate fi, de asemenea, fals îngroșat pozitiv în ascită, hipoproteinemie și insuficiență cardiacă.
Calculii biliari sunt vizualizați ca structuri hiperecogene mobile cu umbră acustică posterioară.
Calculii biliari pot provoca colecistita acută, care arată similar cu colecistita acalculă acută. Complicațiile colecistitei acute, cum ar fi empiemul biliar, trebuie identificate deoarece duc la creșterea mortalității. Cu toate acestea, empiemul vezicii biliare nu poate fi întotdeauna diferențiat sonografic de colecistita acută. Semnele sonografice în favoarea gangrenei vezicii biliare sunt: 1) prezența membranelor intraluminale care plutesc în vezică, care reprezintă mucoasa vezicii biliare și 2) sigilii anecogene în peretele vezicii biliare sau în lumenul acesteia, care sunt colecții de gaze. Perforația acută a vezicii biliare cu revărsarea bilei în abdomen și dezvoltarea peritonitei biliare este rară. Perforarea subacută are ca rezultat de obicei un abces periechogen în fosa vezicii biliare, ficat sau cavității peritoneale, care este vizualizată ca o colecție de lichide cu modificări inflamatorii în țesutul adipos din jur.
Colecistita emfizematoasă este, de asemenea, o complicație rară asociată cu prezența infecției bacteriene care formează gaze și se observă predominant la diabetici adulți. Ne gândim la acest diagnostic atunci când găsim o reflexie puternică a gazului în peretele vezicii biliare și mișcarea colectării gazului către lumenul vezicii biliare.
Patologia pancreatică este de obicei detectată prin tomografie computerizată. În pancreatita acută, CT cu contrast este utilizat pentru a stabili diagnosticul, stadializarea și urmărirea pacientului. Ecografia pancreasului este doar o metodă alternativă, care este utilizată în principal pentru monitorizarea alternativă a complicațiilor inflamației pancreatice: colecții de lichide, abces pancreatic, pseudoaneurism, tromboză a venelor portale și/sau spinale și dezvoltarea unui compartiment abdominal.
Pseudochistul este vizualizat ca o masă tumorală anecogenă bine definită, adesea cu localizări multiple și prezența unor separări interne. Prezența resturilor interne, precum și nivelurile de lichide sugerează prezența fie a hemoragiei, fie a infecției (puroi). Căile pancreatice/biliare dilatate sunt brusc întrerupte de prezența unei mase tumorale hipoecogene situate în capul pancreasului.
Abcesul splenal este vizualizat diferit în funcție de stadiul infecției - similar cu toate abcesele intra-abdominale. Sonografia poate fi, în acest caz, utilizată ca ghid pentru aspirarea percutanată și plasarea cateterului. Dacă pacientul este în stare de șoc, ar trebui să căutăm date despre ruptura splinei: devreme sau târziu - acest lucru este valabil mai ales pentru pacienții traumatici.
Ruptura spontană a splinei ca rezultat al metastazelor, bolilor hematologice, infarctului splenic sau infecțiilor splenice, precum și ruperea pseudoaneurismului arterei splenice va avea ca rezultat dezvoltarea hemoperitoneului. Splina se poate regenera după o splenectomie.
Trauma la organele abdominale solide este de obicei diagnosticată prin CT, sonografie și aici este doar o metodă alternativă pentru pacienții care nu sunt transportabili și nu pot fi supuși CT. Lacerările hepatice/splenice acute sunt vizualizate ca zone fragmentate hiper- sau hipoecogene. Zonele hiperecogene difuze cu structuri hipoecogene se găsesc în leziunile hepatice acute.
Hematomul hepatic subscapular este vizualizat ca un pinten hipoecogen crescendo care înconjoară organul.
Tractul gastrointestinal și peritoneul
În caz de urgență, cea mai importantă sarcină a examinatorului cu ultrasunete este de a determina dacă există sau nu insuficiență intestinală, care este prezentată clinic de simptomele metabolismului intestinal permanent sau temporar afectat și mai precis de malabsorbție. Acest lucru se poate datora diferitelor cauze: traume, ischemie (arterială, venoasă sau șoc), obstrucție (aderențe, hernie), boli infiltrative, cum ar fi carcinoid, neoplazie, amiloidoză, boli funcționale, cum ar fi pseudoobstrucția, paralizia, excesul bacterian și boala inflamatorie intestinală .
Dilatarea gastrică acută, precum și gastro-staza, care se observă în principal în boala ulcerului peptic, sunt vizualizate ca o colecție mare de lichide cu structuri ecogene multiple în ea și, uneori, cu colecții de gaze în fluid.
A - vedere endoscopică a coloanei
B - adenocarcinomul colonului
C - vedere sonografică a unui stomac dilatat acut
E - ileus obstructiv
F - dilatat pe o buclă intestinală de 3 cm datorită prezenței unei tumori intestinale - săgeata
G - metastaze peritoneale - în cazul cancerului ovarian
H - peretele intestinal subțire - săgeata - și țesutul mezenteric hiperecogen - o constatare în boala Crohn
Sonografia tractului intestinal relevă modificări dinamice în peretele intestinal și în jurul intestinului, deoarece peristaltismul crescut pe fundalul unui abdomen acut este un argument împotriva intervenției chirurgicale de urgență.
Ischemia mezenterică acută poate fi cauzată de tromboză venoasă sau arterială, sau de ambele, sau de stări de hipodebit (șoc). Embolia mezenterică se stabilește cel mai bine prin CT cu abdomen îmbunătățit prin contrast. Sonografia Doppler relevă ocluzii mezenterice arteriale și defecte de microperfuzie ale peretelui intestinal. Descoperirile cu ultrasunete în ischemia intestinală (afectarea pe partea dreaptă este predominantă aici) includ: bucle intestinale dilatate masiv, îndepărtarea peristaltismului, subțierea peretelui intestinal, iar în ocluziile arteriale subțierea este mult mai pronunțată, gaz intraluminal, gaz în revărsarea venei porte.
Ecografia relevă adesea o cantitate minimă de lichid peritoneal, iar motivele acestei descoperiri sunt cel mai adesea: prezența neoplaziei, herniei, bolii Crohn, colelitiaza sau invaginării. Obstrucția prelungită provoacă paralizie intestinală, deși cusăturile rămân dilatate după nivelul de paralizie și contractate înainte de nivelul de paralizie.
În colita pseudomembranoasă există o subțiere semnificativă a peretelui intestinal (adesea manifestat ca pancolită), colapsul lumenului, modificarea grăsimii intestinale și, uneori, ascită hemoragică.
Ecografia poate detecta și leziuni primare ale tractului gastro-intestinal: diverticul acut, neoplazie.
Sonografia poate identifica, de asemenea, pneumoperitoneul (gaz liber în peritoneu), care este vizualizat ca linii ecogene de pe suprafața ventrală a ficatului.
- Capitolul XII - Imagistica în medicină internă - vezica biliară
- Boli inflamatorii ale maxilarelor ICD K10
- Cele mai rare și mai ciudate boli
- Întrebări - Dr. Uzunova - Boli oculare
- Planetele interioare