Colita pseudomembranoasă este o boală inflamatorie acută a colonului, care în cazuri ușoare poate apărea ca inflamație minimă sau umflare a mucoasei colonului. În cazurile mai severe, mucoasa este adesea acoperită cu exudate nodulare aderente sau difuze. Aceste plăci exudative ridicate au o dimensiune de 2-5 milimetri. Fuziunea acestor plăci generează un aspect endoscopic al pseudomembranelor gălbui care acoperă căptușeala colonului.
La sfârșitul secolului al XVIII-lea, înainte de disponibilitatea antibioticelor, Feeney a raportat primul caz de colită pseudomembranoasă, numind-o „colită difterică”. Hall și O'Toole au descris pentru prima dată Clostridium difficile în 1935. Bacteria a fost implicată pentru prima dată ca cauză a colitei pseudomembranoase în anii '70. În ultimii 100 de ani, colita pseudomembranoasă s-a schimbat de la o boală fatală cauzată de un eveniment postoperator în epoca antibioticelor la o complicație obișnuită a utilizării antibioticelor care poate duce la morbiditate gravă, dar de obicei este ușor tratată.
Colita pseudomembranoasă este de obicei asociată cu utilizarea antibioticelor, care pot modifica echilibrul florei intestinale normale și permite creșterea excesivă a unor organisme. Clindamicina, lincomicina, ampicilina și cefalosporinele au fost implicate în cele mai multe cazuri raportate, dar orice agent antimicrobian (inclusiv antifungic, antiviral și metronidazol) poate provoca boala, indiferent de cantitatea sau calea de administrare.
C. difficile, un bacil anaerob gram-pozitiv, care formează spori, este izolat în aproape toate aceste cazuri. Cazuri rare au fost asociate cu Staphylococcus aureus, specii Salmonella, Clostridium perfringens, specii Yersinia, specii Shigella, specii Campylobacter, citomegalovirus, Entamoeba histolytica și specii Listeria.
Alte condiții decât administrarea antimicrobiană pot predispune la colita pseudomembranoasă de C. difficile. Astfel de afecțiuni includ ischemia intestinală, intervenția chirurgicală recentă a intestinului, uremia, modificarea dietei, modificarea motilității intestinului, malnutriția, chimioterapia, șocul și boala Hirschsprung.
Incidența diareei asociate antibioticelor variază de la 5% la 39%, în funcție de tipul de antibiotic. Colita pseudomembranoasă complică 10% din cazurile de diaree asociată cu antibiotice. C. difficile se găsește în materiile fecale de 15-25% dintre adulții asimptomatici, tratați cu antibiotice, spitalizați.
C. difficile este o componentă neobișnuită a florei intestinale sănătoase. Se găsește la 3-5% dintre adulții sănătoși, dar 50% dintre bebeluși și copii au bacteriile și toxinele sale. Colita pseudomembranoasă este o boală surprinzător de rară la sugari și copii mici - o populație recunoscută ca fiind colonizatori asimptomatici frecvenți. Incidența scăzută a colitei la populația pediatrică se datorează puterii sistemului imunitar. Anticorpii împotriva C. difficile se găsesc adesea la pacienții tineri infectați.
Populațiile cu risc ridicat includ vârstnicii, pacienții din unitatea de terapie intensivă, persoanele cu uremie, persoanele cu arsuri, persoanele supuse unei intervenții chirurgicale abdominale, femeile supuse operației cezariene și pacienții cu cancer. O presupunere este că acești pacienți nu sunt mai sensibili la boală, dar prezintă un risc crescut de infecție nosocomială. C. difficile poate fi transmis nosocomial, prin mâinile personalului sau prin obiecte contaminate. Poate supraviețui sub forme de spori pentru o perioadă de 5 luni.
Colita pseudomembranoasă este o boală inflamatorie a colonului. În unele cazuri (5-19%) boala este localizată în apendice și la capătul proximal al colonului. Modificarea echilibrului florei intestinale normale cauzată de antibiotic permite creșterea excesivă a C. difficile. Colita este rezultatul producerii bacteriene a unei cantități mari de toxine. Cele mai importante toxine sunt toxina A (enterotoxina) și toxina B (citotoxina). O teorie explică severitatea variabilă a bolii clinice prin niveluri de producție diferențiate ale unei toxine sau ale altei izolate bacteriene selectate.
Toxinele se leagă de mucoasă, atacă membranele și microfilamentele celulelor mucoasei și, ulterior, duc la contracția citoplasmatică, hemoragie, inflamație, necroză celulară și pierderea proteinelor. De asemenea, interferează cu sinteza proteinelor mucoasei, stimulează chimiotaxia granulocitelor și cresc permeabilitatea capilară, reacțiile mioelectrice intestinale și peristaltismul. Invazia țesuturilor de C. difficile a fost raportată în cazurile letale de colită pseudomembranoasă la copii și adolescenți cu afecțiuni maligne hematologice.
La examenul endoscopic colită pseudomembranoasă se caracterizează prin noduli sau plăci crescute de culoare galben-alb care formează pseudomembranele pe suprafețele mucoasei colonului. Leziunile endoteliale cauzate de evenimentul inițial sau procesul bolii provoacă zone mici de necroză a suprafeței epiteliale. Eliberarea de neutrofile, resturi nucleare și alte elemente inflamatorii din lamina propya pe epiteliu duce la formarea de pseudomembrane. Pseudomembranele pot avea un diametru de până la doi centimetri, împrăștiate între zone ale mucoasei normale sau eritematoase. Cu toate acestea, în cazul bolilor severe, se pot observa pseudomembranele de fuziune care acoperă întreaga mucoasă.
Clasificarea leziunilor pseudomembranoase se poate face pe baza gradului și profunzimii modificărilor inflamatorii, cu clasificarea leziunilor de tip 1 („leziuni de vârf”, inflamația suprafeței focale sau necroză) la tipul 3 (necroză mucoasă completă și semnificativă reziduuri inflamatorii). Examenul histologic al specimenelor de biopsie variază în funcție de cauza principală, de severitatea bolii și de evoluția timpului bolii.
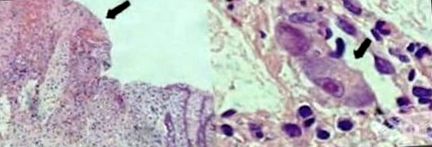
Cea mai timpurie caracteristică a colitei pseudomembranoase este o mică eroziune superficială a criptelor superficiale ale colonului și acumularea de neutrofile, fibrină, mucus și celule epiteliale necrotice (Figura 1). Exsudatul inflamator erup din criptele degenerative superficiale într-o configurație explozivă sau spongioasă. Lamina propria, adiacentă zonei de necroză, are o infiltrație de neutrofile și eozinofile. Reziduurile inflamatorii și neutrofilele sunt prezente liniar în fibrină și mucină.
În leziunile avansate, există necroză a criptelor superficiale cu infiltrare mai densă de neutrofile și plăci, cum ar fi o pseudomembrana de neutrofile, fibrină și resturi celulare care acoperă suprafața mucoasei. Majoritatea leziunilor implică mucoasa superficială. Rar, pot apărea ulcere purulente profunde.
În colita asociată cu antibiotice fără membrană, histologic epiteliul superficial apare punctat și focalizat. Există un infiltrat superficial de polimorfi neutrofili în lamina propria. Resturile nucleare se remarcă împreună cu dilatarea capilară și edemul superficial.
- Colita pseudomembranoasă - cauza este utilizarea necorespunzătoare a antibioticelor
- Colita pseudomembranoasă
- Colita pseudomembranoasă
- Colita pseudomembranoasă - asociată cu antibiotice
- Metodă pentru ameliorarea simptomelor colitei ulcerative Știința și medicina bulgară