B. Trifunova 1, J. Kazandjieva 2, Z. Demerdzhieva 1
1 Clinica de dermatologie și venereologie, Acibadem City Clinic Tokuda Hospital, Sofia
2 Departamentul de Dermatologie și Venereologie, Universitatea de Medicină - Sofia
În secolul 21, reacțiile alergice de contact fac parte din practica dermatologică de rutină. În fiecare an crește procentul persoanelor afectate - adulți și copii.
Dermatita de contact (CD) este o reacție inflamatorie polimorfă care afectează pielea datorită contactului cu agenți chimici, fizici sau biologici din mediu [1]. Atât pielea, cât și membranele mucoase pot fi afectate. Boala apare la orice vârstă [2]. Clasificarea europeană a CD, care îl împarte în dermatită de contact iritantă și alergică, dermatită de contact și dermatită de contact sistemică, este adoptată și reflectată în Consensul național pentru diagnosticul și tratamentul dermatitei de contact al Societății bulgare de dermatologie (2011) [3].
Clasificarea dermatitei de contact
Dermatită de contact iritantă
Dermatita de contact iritantă (DCI) este cea mai frecventă formă de CD. Poate afecta orice vârstă, chiar și nou-născuții. Există daune directe ale epidermei din cauza substanțelor iritante. În această formă nu există o sensibilizare prealabilă. Se manifestă clinic în primele câteva ore după contact. Potrivit unui număr de autori, dezvoltarea tabloului clinic depinde de următorii factori:
- factori exogeni: concentrația și cantitatea de iritanți, potențial de iritare iritantă, aderența și ocluzia locului, timpul de contact, mediul, temperatura, umiditatea, sezonul;
- factori endogeni: vârstă, rasă, sex, reacții alergice anterioare ale pielii, sarcina familială a atopiei.
Dermatita de contact iritantă are 10 fenotipuri: reacție acută, acută întârziată, reacție iritantă, cronică, traumatică, acneică, iritantă neeritematoasă, iritantă senzorială, dermatită de frecare, eczemă asteatotică [4].
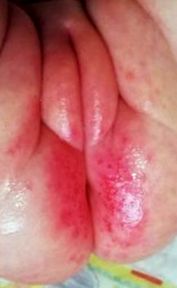
Se observă că cea mai frecventă formă de ICD la copii este așa-numita „dermatită de scutec”. Factorii predispozanți pentru apariția sa sunt mediul umed, infecția secundară cu Candida albigans, precum și utilizarea zilnică necorespunzătoare a diferiților detergenți iritanți și agenți topici în această zonă. (Fig. 1).
Figura 1. Dermatită de scutec.
Dermatită alergică de contact
Dermatita alergică de contact (AKD) este al doilea cel mai frecvent CD [5]. AKD este o reacție inflamatorie cutanată obișnuită care se dezvoltă după contactul pielii cu un alergen la un pacient sensibilizat anterior [6]. Apare ca o reacție de hipersensibilitate de tip IV întârziată [7]. Piercingurile, tatuajele temporare, utilizarea unei game largi de produse cosmetice sunt unele dintre cele mai frecvente cauze ale dermatitei de contact alergice.
Tablou clinic
CD se caracterizează prin apariția modificărilor localizate ale pielii (adesea cu forme geometrice sau liniare) la locul de contact cu alergenul. În dermatita alergică acută de contact există eritem, vezicule, papule, bulle. Dermatita cronică de contact este prezentă clinic cu papule, plăci, descuamare și lichenificare și se pot observa vezicule unice.
Rar, pot apărea pustule și/sau leziuni violete [8, 9]. Localizarea erupției cutanate variază în funcție de locul de contact cu alergenul. Palmele sunt cel mai adesea afectate, scalpul este mai puțin frecvent. În dermatita alergică de contact, pe lângă locul de contact, modificările pielii se pot răspândi și în alte părți ale corpului, așa-numitele. autosensibilizare sau reacție „id”. Forma erupției cutanate depinde foarte des de alergenul însuși (Fig. 2 și 3). La aeroalergeni, erupția este de obicei pe față și decolteu.
FIG. 2 și 3. AKD de la un tatuaj temporar.
Cosmeticele sunt una dintre cele mai frecvente cauze ale AKD în copilărie (Fig. 4). Alergenii pot fi atât ingredientele principale, cât și parfumurile și conservanții specifici acestui tip de produse cosmetice [10]. Majoritatea cazurilor de DCA provin din produse care nu mai sunt disponibile. Cremele, loțiunile și balsamurile pot conține ingrediente pe bază de plante și chimice care au un potențial alergic ridicat. Rujurile, umbrele și lacurile pentru copii pot duce, de asemenea, la apariția CD-ului. În ciuda interdicțiilor și normelor europene, studiile au descoperit un conținut de nichel, crom și cobalt peste 5 ppm admisibil [1] în produsele cosmetice pentru copii. Machiajul folosit de copii este deseori contaminat cu nichel. Se recomandă să nu cumpărați și să nu folosiți produse cosmetice achiziționate din magazinele de jucării din cauza lipsei controalelor de siguranță. Parfumurile și uleiurile aromatice pentru copii (datorită conținutului multor alergeni de parfum) sunt, de asemenea, printre principalii vinovați pentru apariția AKD.
Contactul cu metalele crește de obicei la vârsta școlară, cele mai frecvente cauze ale DCA din această categorie fiind nichelul, cromul și cobaltul. Nichelul se găsește în jucării, bijuterii, accesorii vestimentare din metal, ceasuri, bretele. Piercing-ul urechii este una dintre principalele cauze ale sensibilizării cu nichel, riscul de sensibilizare crescând odată cu numărul de piercing-uri [11]. Bretele din oțel inoxidabil, crom-cobalt și aliaj de titan-nichel pot provoca dermatită periorală (unghiulară sau alte forme de cheilită) și leziuni în mucoasa bucală.
Cromul este un ingredient folosit pentru tăbăcirea articolelor din piele. Purtarea încălțămintei din piele, în special vara, este o cauză majoră de sensibilizare și apariția KD la picioare, mai ales atunci când nu purtați șosete. În ultimii ani, pantofii au fost confecționați din cauciuc, ceea ce crește riscul de sensibilizare la acceleratorii de vulcanizare, antioxidanți ai cauciucului (tiuram și N-parafenilendiamina), adezivi și rășini (rășină para-terțiară fenol-formaldehidă) [12].
Diagnostic
Anamneza joacă un rol cheie în diagnostic. Descărcarea unui istoric detaliat este extrem de importantă în diagnosticul AKD. Datele privind durata bolii, prezența recidivelor, plângerile subiective ale pacientului sunt esențiale. Când iau anamneza, copiii ar trebui să fie întrebați în detaliu ce hobby-uri au, ce sport fac, dacă joacă vreun instrument muzical, dacă sunt angajați în vreo artă, care sunt activitățile lor preferate. O istorie detaliată ar trebui luată de la părinți, rude și profesori. Pentru pacienții mai tineri, este necesar să se solicite de la grădinițe și școli lista proiectelor școlare, care includ utilizarea lipiciilor, anvelopelor, vopselelor, plantelor și plastilinei.
Vârsta copilului are, de asemenea, o mare importanță. Cei mai mici copii sunt expuși la alergeni folosiți de părinți și babysitter (parfumuri, coloranți, spray-uri de păr). Datorită staturii lor scurte, copiii din grupa de vârstă între 6 luni și 3 ani sunt foarte aproape de podea și adesea reacții alergice sunt la pardoseală și la obiectele care se află acolo. La copiii mai mari, printre alergeni bine cunoscuți, AKD poate fi deblocat prin ochelari de înot sau ochelari virtuali pentru jocuri video 3D.
Standardul de aur pentru depistarea cauzei AKD este testarea epicutană (testul patch-urilor). Potrivit ICDRG (grupul internațional de cercetare a alergiilor de contact), copiii pot fi testați cu concentrația standard de alergeni utilizată pentru testarea la pacienții adulți [13]. Gama standard a testului de plasture conține 30 de alergeni. Plasturii se aplică pe pielea curată din zona spatelui, dar pot fi aplicate și pe umeri, coapse sau abdomen. (Fig. 4). Raportarea se face la ora 48, 72 sau 96. Citirea suplimentară se face în a 7-a zi (Fig. 5) [14].
FIG. 4. Aplicarea autocolantelor.
FIG. 5. Raportarea rezultatelor, reacție pozitivă la caton și metilizotiazolinonă.
Tratament
Principalul pas în tratamentul CD este diagnosticul corect, iar după testarea epicutană - evitarea contactului cu alergenul (hapten). Părinții copiilor ar trebui să fie bine informați cum să-și protejeze copiii de alergii dovedite. Aceștia trebuie să fie instruiți pentru a citi prospectele diferitelor produse pentru copii și pentru a cunoaște diferitele nume cu care pot fi denumiți alergenii [15].
Cu toate acestea, într-un tablou clinic mai sever, încetarea contactului cu alergenul "vinovat" nu este suficientă. Este necesar să se includă un tratament local și uneori sistemic.
Cremele bariere și emolienții sunt folosiți pentru a reduce permeabilitatea pielii, pentru a întări bariera pielii împotriva iritanților și a alergenilor de contact și pentru a normaliza microbiomul pielii [16]. Ingredientele sunt cel mai adesea vaselină, dimeticonă, silicon, dar există și ingrediente naturale precum extractul de ovăz etc.
Corticosteroizii topici sunt medicamentul ales în tratamentul CD. Funcția lor este antiinflamatoare. La copii este preferată utilizarea corticosteroizilor cu rezistență moderată și scăzută.
Inhibitorii de calcineurină sunt utilizați ca alternativă la corticosteroizi. Acestea sunt de obicei utilizate după tratamentul activ cu corticosteroizi pentru a preveni atrofia pielii [3].
Antihistaminicele sunt prescrise cel mai adesea pentru a controla mâncărimea. Sunt produse sub formă de sirop sau picături, ceea ce le face convenabile pentru aplicare și dozare în copilărie.
Bibliografie
[1] * Ppm - parte la milion
- Tratamentul bolilor mitocondriale, ediția 42013 Pediatrie practică
- Micronutrienți și imunitate în copilărie Pediatrie practică
- Abordare clinică a infecțiilor tractului urinar, numărul 11-122019 Practică Pediatrie
- Ce știm despre sinuzită în copilărie
- Lapte pentru sugari cu agenți de îngroșare - primul pas în tratamentul GER în copilărie Practic