Dermatomiozita - boala și simptomele acesteia. Ce o provoacă? Diagnostic și clasificări. Tratamentul este eficient în țara noastră? Prevenire, prognoze
Ce este dermatomiozita?
În dermatomiozită, se dezvoltă inflamația țesutului conjunctiv. Mușchii netezi, mușchii scheletici și pielea pot fi afectați. Patologia poate afecta și organele interne, dar mult mai rar.
Clinica dermatomiozitei se caracterizează prin poliartralgii, slăbiciune musculară, febră, apariția calcificărilor pielii și a cheratozelor, inflamația vaselor de sânge mici și superficiale. Pentru diagnosticarea exactă sunt necesare observații clinice, teste de laborator și hardware. Terapia principală este hormonală; tratamentul este determinat de faptul dacă boala se află într-o fază activă sau dacă pacientul este în remisie.
Cauzele și mecanismul dezvoltării bolii
Nu există un răspuns unic la întrebarea cauzelor care duc la dermatomiozită. În zilele noastre, medicina acceptă faptul că agenții infecțioși sunt un factor important. S-a stabilit că vârful bolilor dermatomiozitei apare în sezonul epidemiilor infecțiilor virale respiratorii acute.
Există dovezi incontestabile ale unei predispoziții genetice la această patologie. Cu toate acestea, este important să înțelegem că nu boala în sine este moștenită, ci tulburările imune care pot duce la dermatomiozită.
Reacțiile imune patologice contribuie la dezvoltarea dermatomiozitei. în dermatomiozită, țesutul muscular se află într-o stare de suprasaturare a celulelor imune. Când speciile de celule imune sunt activate, ele devin toxice pentru miocite, i. celulele musculare. Acest lucru duce la deteriorarea țesutului muscular, considerat autoimun.
Un factor declanșator în dezvoltarea bolii poate fi degerături, infecții acute, stres, hipertermie, vaccinare, reacție alergică la medicamente etc.
Dermatomiozita și polimiozita
Dermatomiozita se manifestă prin patologii ale țesutului muscular și ale pielii, în timp ce polimiozita nu are manifestare dermatologică. Ambele tipuri de patologii aparțin grupului de miopatii inflamatorii idiopatice. Ratologia poate fi acută sau cronică.
Simptomele dermatomiozitei
Clinica dermatomiozitei este diversă și debutul ei nu este întotdeauna cu simptome clare. Majoritatea pacienților au o stimă de sine slabă, oboseală, slăbiciune musculară - care crește în câteva săptămâni; leziuni ale pielii. La copii și adolescenți, debutul este adesea brusc, cu dureri musculare severe, febră și scădere rapidă în greutate.
Printre simptomele rare ale bolii se numără leziunile mușchilor din gât, care duc la tulburări de înghițire și vorbire. Pneumoniile de aspirație nu sunt excluse. Astfel de simptome sunt uneori diagnosticate greșit ca afectarea circulației cerebrale.
Leziuni musculare
Principalul semn al acestei boli este slăbiciunea crescândă a mușchilor. Tulburările musculare din dermatomiozită arată astfel:
- Mușchii gâtului: este dificil să ridici capul de pe pernă, să întorci sau să inclini capul;
- Mușchii membrelor superioare: este greu să speli fața, să pieptene părul;
- Mușchii membrelor inferioare: problema este să stai într-un vehicul; a se ridica de pe scaun; odată cu dezvoltarea bolii mersul se schimbă, mișcările devin necoordonate;
- Mușchii esofagieni: dificultăți la înghițire;
- Mușchii laringelui: tuse dureroasă, respirație șuierătoare, respirație șuierătoare.
În același timp, crește slăbiciunea și durerea musculară. În absența tratamentului, apare atrofia musculară.
O atenție specială este necesară așa-numitelor Semnul lui Gotron: este o erupție deasupra articulațiilor, care poate fi plană sau convexă, cu o culoare roșie aprinsă, cu pielea solzoasă.
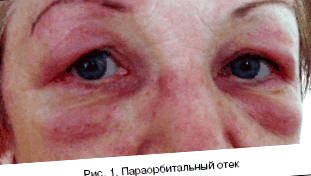
Este posibilă și o erupție heliotropă - este roșu aprins, localizată pe pleoape sub formă de ochelari, în jurul nărilor, pomeților, decolteului și a spatelui superior. De asemenea, a fost raportat eritem, o roșeață asociată cu dilatarea vaselor de sânge la coate și genunchi.
O erupție dureroasă poate apărea și pe trunchi
O manifestare specifică este așa-numita mâna mecanicului când mâna de pe palme devine roșie, albă și crăpată. Alte manifestări sunt mâncărimea, fotodermatita, „asteriscurile” vasculare, adică. mici hemoragii subcutanate.
Pune-o pe
Articulațiile mici sunt cel mai adesea afectate, mai rar coatele și genunchii. Uneori, acest simptom este confundat cu artrita reumatoidă. În absența tratamentului, artrita deformantă se dezvoltă uneori cu entorse (subluxații) ale articulațiilor. Examinarea cu raze X nu a relevat prezența eroziunilor.
Calcinoză
Calcinoza este depunerea de săruri de calciu în țesuturile moi, piele sau anumite organe - cum ar fi rinichii. În principiu, acest lucru nu ar trebui să se întâmple într-un corp sănătos. Calcinoza este observată în stadiile avansate ale dermatomiozitei juvenile.
Sărurile de calciu se pot acumula în jurul fibrelor musculare, în țesutul subcutanat, deasupra coatelor și genunchilor și după rănirea articulațiilor degetelor. O altă zonă de acumulare poate fi fesele.
Sistemul respirator
Afectarea sistemului respirator poate afecta plămânii, pleura și mușchii respiratori. Pacientul cu această problemă are insuficiență respiratorie, dificultăți de respirație, tuse progresivă.
Pneumonia de aspirație sau alveolita fibroasă se pot dezvolta în plămânul afectat. S-au descris, de asemenea, inflamația pleurei, precum și inflamația mușchilor intercostali și a diafragmei.
Sistemul cardiovascular, mușchii netezi
S-a constatat că nu există simptome specifice pentru afectarea inimii și a vaselor de sânge. Aritmii sau tulburări de conducere pot fi uneori găsite în teste. Miocardita și modificările fibroase ale mușchiului cardiac sunt rare; se poate prezenta ca insuficiență cardiacă congestivă. Au fost de asemenea descrise leziuni vasculare specifice, cum ar fi sindromul Raynaud. Acesta este un spasm al vaselor periferice, în care se deteriorează alimentarea cu sânge a membrelor.
Sistem urinar
Sistemul urinar este rar afectat de boală. Sunt posibile manifestări ale sindromului nefrotic și ale insuficienței renale. Modificările inițiale se manifestă prin proteinurie sau prin prezența proteinelor în urină.
Tipuri și clasificare a dermatomiozitei
Formele existente de dermatomiozită sunt clasificate în funcție de cauza și evoluția bolii. Se consideră dermatomiozita primară, secundară, copilărie sau juvenilă, polimiozita.
Erupția caracteristică marchează articulațiile afectate
Dermatomiozita primară
Se caracterizează prin slăbirea mușchilor scheletici, care afectează pielea și membranele mucoase - apariția roșii și umflături. Patologia se dezvoltă treptat și poate avea o formă acută sau cronică:
- Cu o dezvoltare treptată și lentă, se dezvoltă umflături și roșeață a pielii din jurul ochilor și a părților expuse ale corpului - față, gât, încheieturi. Acest lucru se datorează umplerii patologice a vaselor de sânge. Există plângeri de dureri articulare și musculare, slăbiciune musculară. Condițiile subfebrile se dezvoltă cu o temperatură de aproximativ 37,1 până la 38 de grade.
- Dermatomiozita acută este asociată cu febră și o creștere rapidă a temperaturii la 39 de grade. Starea generală a organismului se deteriorează brusc. Focurile inflamatorii apar foarte repede pe pielea feței, trunchiului și membrelor. Forța musculară se pierde brusc, chiar și pacientul își poate pierde complet abilitățile motorii.
- Forma cronică este exprimată prin apariția erupțiilor pe piele chiar înainte de simțirea leziunilor musculare. Mușchii sunt mai puțin afectați și deteriorarea lor este semnificativ mai lentă decât în forma acută.
Secundar
Forma secundară este recunoscută prin erupția violetă și slăbirea mușchilor proximali. Umflături violete apar în jurul ochilor; în 25% din cazuri boala este combinată cu apariția unui neoplasm malign. La unii pacienți, boala se dezvoltă înainte de apariția tumorilor, timp de una sau două luni. În altele, cele două patologii se dezvoltă în paralel; există un al treilea grup în care dermatomiozita se dezvoltă după descoperirea unei tumori.
Combinația dermatomiozitei cu o tumoare este de trei ori mai frecventă la bărbați decât la femei. Acest tip de patologie dublă poate fi explicat printr-o reacție încrucișată între antigenele musculare și tumorale; cu activare prin infecție virală latentă și răspuns imunitar ulterior. Simptomele clinice ale formelor secundare și primare pot coincide; în secundar, însă, organismul bolnav nu răspunde la tratament.
La copii
La copii, riscul patologiei este în grupa de vârstă 4-10 ani, echivalent cu ambele sexe. În jumătate din cazuri, patologia începe acut, cu dureri musculare ascuțite, febră și erupții cutanate. Mai mult, boala se dezvoltă ca la adulți.
Cu toate acestea, există trăsături distinctive, de exemplu, vasele mici ale creierului sunt grav afectate. Fluidul se colectează în zonele inflamate și umflate, inclusiv în articulațiile afectate. De asemenea, se constată depunerea sărurilor de calciu în țesuturile moi.
- Dermatomiozita pediatrică începe cu dureri musculare ascuțite și febră. Pacientul simte o slăbiciune generală; în primele două zile există o scădere bruscă a greutății. Zone individuale ale pielii capătă o nuanță purpurie, erupții violete și roșii pot apărea în jurul ochilor; în unele cazuri, erupția se răspândește pe obraji, gât, încheieturi, picioare și partea din față a pieptului.
- Slăbiciunea musculară crește; acest lucru duce la imobilizarea pacientului. De multe ori, în astfel de cazuri, se simte durerea, ceea ce poate duce la diagnosticarea greșită, cum ar fi poliartrita. Dacă, între timp, apar mai multe simptome ale dermatomiozitei, cum ar fi probleme de vorbire și de înghițire, fluctuațiile vor fi depășite. Diagnosticul prompt și precis la copiii bolnavi este extrem de important din cauza riscului de deces. Este ridicat datorită schimbării rapide a mușchilor sistemului respirator, cu insuficiență respiratorie ulterioară.
- Este posibilă pneumonia congestivă sau de aspirație, care, în caz de tratament inadecvat, duce și la un rezultat letal.
Polimiozita
Polimiozita afectează mușchii scheletici, în principal mușchii membrelor. Se caracterizează prin durere, scădere în greutate și atrofie musculară. În polimiozită, modificările patologice afectează și mușchii netezi ai plămânilor și ai inimii.
Cercetare și diagnostic
În cazul unor astfel de simptome se recomandă consultarea unui reumatolog, terapeut, dermatolog. Examinarea trebuie să includă un test de sânge, electromiografie, biopsie, ultrasunete și electrocardiogramă. Tratamentul se face de obicei cu hormoni steroizi - prednisolon. În 50% din cazuri, organismul nu răspunde și apoi se recomandă imunosupresoare - de exemplu, injectarea de metotrexat.
Tratamentul în Bulgaria
Tratamentul pentru dermatomiozită depinde de formă și curs; dacă, de exemplu, sunt afectați mușchii respiratori sau reflexul de înghițire, sarcina va fi asigurarea funcțiilor afectate. Se utilizează corticosteroizi - prednisolon, sub supraveghere medicală. Stările acute sunt controlate cu o doză mai mare, care este optimizată în timpul tratamentului și este de obicei redusă. Cel mai adesea, cu un răspuns bun, simptomele acute sunt controlate în decurs de o săptămână, dar tratamentul efectiv este lung și, de obicei, în decurs de unul sau doi ani.
Medicamente
Tratamentul standard implică utilizarea corticosteroizilor. Cu toate acestea, acestea pot fi ineficiente și apoi sunt prescrise imunosupresoare cu acțiune citostatică, cum ar fi metotrexat, ciclosporină, azatioprină.
Dermatomiozita folosește derivați de 4-aminochinoline precum hidroxiclorochina. Pentru normalizarea funcției musculare, neostigmina este recomandată sub formă de injecții, cocarboxilază, vitamine din grupul B, suplimente de calciu. Se practică și administrarea intravenoasă de imunoglobuline.
Alte moduri
Una dintre metodele moderne de tratament pentru dermatomiozita este limfocitoforeză. Aceasta este o procedură complexă pentru curățarea sângelui de cantități excesive de limfocite; se efectuează numai în marile centre medicale care dispun de echipamentele necesare și specialiști calificați.
Plasmaforeza este o abordare similară, care înseamnă și purificarea hardware a sângelui. Procedura în sine durează aproximativ 6 ore și în acest timp factorul reumatoid, mediatorii inflamatori, fragmentele reziduale de bacterii și altele sunt eliminate din plasma sanguină. un curs terapeutic include până la 20 de proceduri și durează în medie o lună și jumătate pentru a fi finalizat. Împreună cu componentele nedorite din plasmaforeză, componentele utile pot fi îndepărtate din sânge, drept urmare pacientul poate prezenta ulterior deficiențe, cum ar fi hemoglobina, potasiul și altele. starea sa generală se îmbunătățește, dar efectul este relativ scurt - după câteva luni, terapia trebuie repetată.
Pe lângă astfel de proceduri, se aplică și cea clasică kinetoterapie; scopul său este de a proteja pacientul de contracturile musculare și alte probleme prin gimnastică adecvată.
Prognostic, reabilitare și prevenire
Forma avansată de dermatomiozită amenință pacientul cu un rezultat fatal. În primii doi ani după diagnostic, 40% dintre pacienți mor. Acest lucru se datorează deteriorării ireversibile a mușchilor respiratori și sângerărilor din tractul gastro-intestinal.
- Formele severe de patologie cu mișcare lentă determină deformarea și scurtarea membrelor, handicap. Cu tratamentul în timp util cu steroizi de tip prednisolon, supraviețuirea se îmbunătățește.
În ceea ce privește prevenirea - nu pot fi indicate măsuri preventive pentru a preveni manifestările severe ale bolii. Profilaxia secundară își propune să evite recidivele și să încetinească progresia dermatomiozitei. Acest lucru necesită ca pacientul să fie supus unui examen medical și să efectueze seria de medicamente profilactice recomandate. Exercițiul terapeutic, adecvat stării și stadiului bolii pacientului, poate fi util în menținerea sănătății musculare și generale.
- Asimetria ventriculilor laterali simptome ale tulburărilor, cauzelor, diagnosticului și tratamentului
- Boala Scheuermann-Mau cauze, simptome, dacă să adere la armată, diagnostic și tratament
- Anevrismul aortic al simptomelor cavității abdominale, tratament, intervenție chirurgicală, diagnostic, dietă în boli
- Colecistita fără pietre - simptome și tratament
- Siringomielia - care sunt simptomele, tratamentul bolii
