Tromboembolismul este o obstrucție acută sau cronică a unui vas arterial sau venos de către un cheag. Tromboembolismele apar de obicei în zone de îngustare bruscă a vasului sau la locul bifurcațiilor (ramura vasului). Tromboembolia cuprinde două afecțiuni corelate care fac parte din același spectru, tromboza venoasă profundă și embolia pulmonară.
Factori de risc pentru embolie trombotică sunt:
- boli pulmonare cronice nespecifice, în special cele cu hiperhemoglobinemie și hematocrit crescut (indicând coagularea sângelui)
- boli cardiovasculare, în special cele cu aritmii
- tumori maligne - sindromul Trusso
- intervenții chirurgicale - în perioada postoperatorie, în special în primele 2-3 zile
- imobilizare prelungită
- utilizarea anumitor medicamente, cum ar fi contraceptivele orale
Cea mai frecventă manifestare a tromboembolismului este tromboembolismul pulmonar sub forma mai multor forme clinice și morfologice - tromboembolism masiv și microtromboembolism. Embolia pulmonară este un blocaj al unei artere din plămâni de către o substanță care a trecut din alte părți ale corpului prin sânge (embolie).
În caz de tromboembolism masiv al trunchiului principal și al ramurilor principale ale arterei pulmonare, există vase complet sau parțial obstruate de trombi roșii pliați în serpentină, localizați liber în lumenul vascular. Afecțiunea este acută, se termină fatal în câteva minute.
Obturarea incompletă sau implicarea doar a uneia dintre ramurile principale poate dezvolta o inimă pulmonară acută cu șoc obstructiv. Rareori, hipertensiunea pulmonară se dezvoltă în episodul acut și în organizarea tromboembolismului.
Tromboembolismul arterelor pulmonare lobare, sublobare și segmentare este acut, cu șoc clinic. În multe cheaguri de sânge, afecțiunea pune viața în pericol și este fatală.
Tromboembolismul celor mai mici ramuri ale arterelor pulmonare ia forma microtromboembolismului pulmonar. De obicei, motivul dezvoltării sale sunt mulți trombi mici din plexurile venoase ale pelvisului sau care provin din urechea inimii drepte. Afecțiunea este de obicei recurentă din cauza bolii prezumtive.
Atunci când este detectată embolia pulmonară, aceasta este caracterizată ca fiind acută sau cronică. În ceea ce privește diagnosticul patologic, embolia este acută dacă este localizată central în lumenul vascular sau dacă înfundă un vas de sânge. Embolia pulmonară acută determină de obicei ruperea vasului afectat. Embolia este cronică, dacă este excentrică și este adiacentă peretelui vasului, reduce diametrul arterial cu mai mult de 50%.
Cea mai frecventă leziune a vasculaturii pulmonare este embolia pulmonară, iar cele mai frecvente emboli sunt trombii derivați din venele picioarelor. Trombii pot fi găsiți în arterele pulmonare în 20 până la 60% din autopsii, deși multe sunt mici și probabil nu au consecințe clinice. În practică, peste 90% din embolii semnificative clinic apar în venele profunde ale picioarelor și coapselor și sunt asociate cu staza venoasă. Efectele clinice ale tromboembolismului variază în funcție de volumul embolilor și de starea circulației pulmonare și sistemice.
Unele, dar nu toate, consecințele fiziologice ale embolie trombotică poate fi explicată prin obstrucția mecanică a stratului vascular. Efectele emboliei asupra schimbului de gaze sunt:
- ventilație crescută a zonei moarte
- pneumoconstricție
- afectarea sintezei surfactantului pulmonar
Tromboza apare de obicei ca o formație de trombocite în valvele venelor extremităților inferioare. Dezvoltarea ulterioară se observă cu acumularea de trombocite și fibrină și progresia către un cheag de fibrină roșie, care poate fie să se dezintegreze și să fie eliminată, fie să conducă la ocluzia completă a venei. Sistemul trombolitic endogen are ca rezultat dizolvarea parțială. Trombul este apoi organizat și introdus în peretele venos.
Embolii pulmonari apar de obicei din cheaguri de sânge provenite din sistemul venos profund al extremităților inferioare. Cu toate acestea, ele pot proveni rareori din pelvian, renal sau venele extremităților inferioare sau din ventriculul drept. Odată ce ajung la plămâni, cheagurile mari de sânge se pot așeza pe bifurcația arterei pulmonare principale și pot provoca șoc hemodinamic. Cheagurile de sânge mai mici se mișcă de obicei mai distal, înfundând vasele mai mici din periferia plămânilor.
Producția de surfactant afectată este un efect întârziat care provoacă edem și atelectazie. Efectele hemodinamice ale emboliei sunt ușoare, cu excepția cazului în care mai mult de 50% din stratul vascular este ocluit. Acestea includ creșterea presiunii arterelor pulmonare și, în cazuri severe, insuficiență cardiacă congestivă și șoc. Embolia pulmonară masivă este o cauză binecunoscută de moarte subită, care poate fi practic instantanee sau poate dura câteva minute. Principalele artere pulmonare cresc cu trombi, care sunt adesea înfășurate sau răsucite și poartă amprenta valvelor venoase. Parenchimul pulmonar prezintă o mică modificare, cu excepția obstrucției trombului, care se datorează probabil circulației bronșice.
Embolul proaspăt este slab aderat la peretele vasului, dar se poate distinge de cheaguri după ingestie deoarece dilată artera, au o suprafață mai granulară și mai uscată și par mai puțin elastice. Liniile Zahn sunt diagnostice. Cheagurile de sânge mai vechi aderă la diferite grade. Mecanismele fibrinolitice determină dizolvarea embolului în câteva zile, după cum se arată în angiogramele seriale. Organizarea embolilor și recanalizarea refac lumenul vascular mai lent, în câteva săptămâni. Embolul intră din miofibroblaste ale intimei vasculare, pe măsură ce celulele endoteliale migrează la suprafața cheagului și invadează materialul trombotic pentru a forma noi canale vasculare în acesta. Treptat, cheagul se transformă într-o creastă sau într-o rețea la intimă.
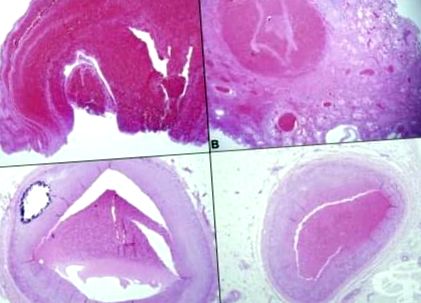
Figura prezintă un mic tromboembolism periferic al arterei pulmonare, care este organizat și are un canal mic recanalizat. Este puțin probabil ca o astfel de embolie pulmonară mică să fie observată sau să provoace probleme, cu excepția cazului în care există multe dintre ele care sunt inserate în circulația pulmonară simultan sau pentru o perioadă de timp. Acest lucru poate duce la hipertensiune pulmonară.
Benzile de țesut conjunctiv fibros prin această ramură arterială pulmonară recanalizată indică prezența tromboembolismului pulmonar la distanță. Dacă în acest proces sunt implicate multe artere pulmonare, poate apărea hipertensiune pulmonară.
Sub săgeata albă, o bandă fibroasă poate fi văzută în artera pulmonară periferică dintr-un tromboembolism pulmonar organizat la distanță. Rețineți că plăcile ateromatoase ale arterei pulmonare din partea dreaptă sunt indicative ale efectului unei astfel de embolizări - hipertensiune pulmonară.
Cauza venoasă embolie trombotică este tromboza venelor picioarelor - venele femurale, poplitee și profunde femurale. Tromboza plexurilor venoase ale bazinului - paraprostatic, paravaginal și altele. Rareori, cauza este trombii atriului drept. În tromboza arterială, deteriorarea pereților vaselor de sânge este necesară pentru formarea trombozei, deoarece inițiază coagularea, dar majoritatea trombilor venosi se formează fără epiteliu deteriorat.
Celulele roșii din sânge și fibrina sunt principalele componente ale trombilor venosi. Se atașează de endoteliu pe peretele vaselor de sânge, de obicei cu o suprafață netrombogenă, cu fibrină. În general, trombocitele reprezintă un procent mai mic din compoziția trombilor venosi decât cele arteriale. Procesul este considerat a fi inițiat de producția de trombină indusă de factorul tisular, ducând la depunerea de fibrină.
- Hemangiom al ficatului Patologie
- Tumori ale glandelor salivare Patologie
- Tumori ale meningelor Patologie
- Embolie și anevrism cerebral - simptome și diagnostic
- Leziuni celulare în hipoxie Patologie