Diabetul zaharat este o boală metabolică cronică în care există o epuizare a secreției de insulină, afectarea acțiunii insulinei sau ambele.
Astăzi, alegerea medicamentelor pentru tratamentul diabetului de tip 2 este foarte mare, dar în diabetul de tip 1 rămâne doar una - insulina. Aceeași alternativă se confruntă și cu persoanele cu diabet zaharat de tip 2 care nu realizează o compensare adecvată a zaharurilor din sânge, în ciuda terapiei cu doze maxime de medicamente orale și/sau injectabile.
De ce este așa?
Celulele beta ale pancreasului sunt responsabile pentru sinteza și secreția de insulină ca răspuns la creșterea nivelului de zahăr din sânge. În diabetul de tip 1, la momentul debutului, există distrugerea cu 90% a celulelor producătoare de insulină. Din acest motiv, la persoanele cu acest tip de diabet, terapia cu insulină este singurul tratament posibil.
În diabetul de tip 2, principalul mecanism patogenetic pentru creșterea zahărului din sânge este rezistența la insulină (blocarea acțiunii insulinei la nivel celular). Deși există suficiente depozite de insulină în pancreas, pe măsură ce boala progresează la unele persoane, acestea se epuizează și necesitatea pentru tratamentul insulinei este disponibil.
Pe scurt, indicațiile absolute pentru tratamentul cu insulină sunt:
- Diabet zaharat de tip 1;
- Diabetul zaharat de tip 2 în posibilități terapeutice epuizate cu alte medicamente sau în condiții care necesită tratament cu insulină, cum ar fi operații, infecții severe, etc;
- Tratamentul diabetului zaharat în timpul sarcinii;
- Condiții acute, cum ar fi cetoacidoza diabetică, precoma și coma hiperosmolare și acidoză lactică.
Experiența a arătat că, atunci când unui diabetic i se spune că trebuie tratat cu insulină și injectat de mai multe ori pe zi, anxietatea și insecuritatea acestuia cresc. Și pentru un control bun al zahărului din sânge, pacientul trebuie să fie foarte bine instruit, să știe cum să lucreze cu stiloul de insulină și să doze insulină. Aici rolul terapeutului este foarte important.
Funcționarea necorespunzătoare a stiloului de insulină și a locurilor de injectare a insulinei sunt greșeli frecvente care duc la un control slab al diabetului.
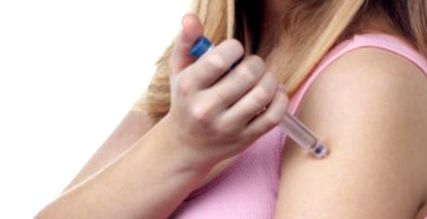
Insulina se injectează prin apucarea unui pli cutanat cu degetul mare și arătătorul.
Injecția este administrată în țesutul subcutanat, ținând stiloul și acul la 90 de grade față de suprafața pielii.
După introducerea acului, împingeți pistonul ușor și așteptați cel puțin 10 minute pentru a vă asigura că toată insulina este injectată.
Insulina este absorbită cel mai rapid atunci când este injectată în abdomen, deci este de dorit ca insulina cu acțiune rapidă să fie plasată acolo - cu excepția unui diametru de 2 cm în jurul buricului.
Insulina este absorbită cel mai lent atunci când este injectată în coapse, iar insulina cu acțiune îndelungată sau intermediară (adică insulina de seară, care se administrează de obicei la 22 pm) se recomandă să fie injectată în treimea exterioară mijlocie a coapsei.
Uneori, pentru comoditate, pacienții plasează insulina în zona brațelor. Acolo, absorbția sa este mai lentă decât cea a abdomenului, dar mai rapidă decât cea a coapselor.
Deși acest loc de injectare nu este recomandat în practica zilnică, acesta ar putea fi o alternativă la insulina cu acțiune intermediară/lungă.
Se recomandă să respectați aceeași zonă de aplicare pentru diferite tipuri de insuline, schimbând locurile de aplicare.
Dozarea insulinei
Persoanele cu diabet trebuie instruite să ajusteze dozele de insulină injectată în funcție de nivelul zahărului din sânge, de cantitatea de alimente pe care o consumă (carbohidrați), de activitatea fizică și de condițiile cu necesități variate de insulină (infecție, stres, foamete). Vom privi în detaliu în articolul următor.
Materialul este informativ și nu poate înlocui consultația cu un medic. Asigurați-vă că consultați un medic înainte de a începe tratamentul.
- Manual de diabet 11 reguli pentru îngrijirea picioarelor
- Manual de diabet - în caz de infecție
- Rețete populare Tratamentul osteoporozei cu remedii naturale
- Tulburări de salivație Cauze, simptome, diagnostic, tratament competente pentru sănătatea iLive
- Fecalele de oaie - descriere, cauze, tratament