Există mai mult de o sută de boli articulare, dar osteoartrita este cea mai frecventă. Boala se caracterizează prin modificări degenerative-distrofice progresive în țesutul cartilajului cu distrugerea ulterioară a cartilajului, se răspândește la nivelul osului și al sistemului musculo-scheletal al articulațiilor. Osteoartrita este de obicei considerată un semn al bătrâneții, dar apare adesea la copiii cu vârsta cuprinsă între 30 și 40 de ani. Boala este inclusă în clasa 13 din ICD 10 (Clasificarea internațională a bolilor) sub numărul M15 - M19.
Conținutul paginii
Formele bolii
Osteoartrita afectează diferite forme și dimensiuni ale articulațiilor, dar mai adesea suferă cei care au o sarcină grea:
- coapsa;
- articulatia genunchiului;
- gleznă;
- umăr;
- articulațiile coloanei vertebrale.
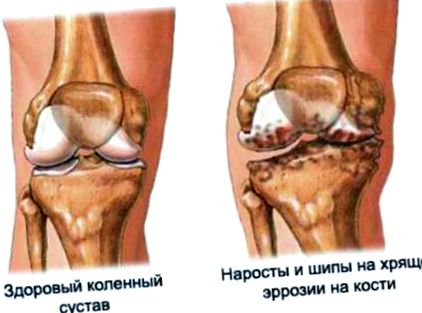
Organ sănătos stâng, cartilaj distrus dreapta, osteofite vizibile - creșteri osoase
După numărul de articulații afectate, cauza apariției acesteia, localizarea, boala este clasificată după cum urmează:
- primar,
- secundar,
- generalizat,
- uncovertebral.
Când bolul principal de artroză (idiopatică) suferă persoanele de peste 40 de ani. Există o boală fără un motiv aparent. Afectează mai multe suprafețe ale cartilajului articular nealterat. Osteoartrita secundară este rezultatul impactului asupra articulațiilor osteoartritei primare, apare dintr-un motiv stabilit.
Deformarea osteoartritei se caracterizează prin modificări distructive pronunțate ale epifizelor osoase, manifestate prin deformări semnificative ale articulațiilor, afectarea progresivă a funcției motorii.
Osteoartrita generalizată (poliartroză, artroză) apare atunci când două sau mai multe articulații sunt rănite simultan.
Există, de asemenea, o formă neocabeblebrală a osteoartritei coloanei vertebrale. Boala se manifestă sub forma unor formațiuni asemănătoare cârligului între procesele celei de-a treia și a șaptea vertebre cervicale.
La locul localizării, osteoartrita se caracterizează prin deteriorarea acestor articulații:
- central,
- coxartroza șoldului,
- homeopatie - periartroză,
- genunchi - gonartroză,
- central,
- osteoartrita articulațiilor periferice.
Motive
Cauzele osteoartritei sunt variate. Unele sunt bine cercetate, altele nu au fost stabilite cu precizie până în prezent:
- ereditatea în linie dreaptă;
- vârsta (mai ales bolnavă după 60 de ani);
- sex (articulațiile sunt mai frecvent afectate la femei);
- leziuni, vânătăi, fracturi ale articulațiilor cu deteriorarea cartilajului;
- operațiuni comune;
- boli endocrine - hipertiroidism, diabet zaharat;
- activitate fizică sistemică;
- lipsa mișcării;
- modificări metabolice:
- dezvoltarea anomaliilor;
- Obezitate (afectează mai mult articulațiile de susținere - femur, genunchi, gleznă).
Tulpina picioarelor este o cauză frecventă a osteoartritei timpurii
Se consideră că osteoartrita este un rezultat inevitabil al îmbătrânirii. De ce, atunci când osteoartrita primară generalizată afectează articulațiile la oameni la o vârstă foarte fragedă, este încă neclar. Boala se dezvoltă în același scenariu ca și monoartroza.
| IMPORTANT. Am încercat toate, toate rețetele de la medicina populară, de la frecare cu usturoi, băi de picioare și gimnastică până la o compresă cu urină. Nu pot spune că ceva m-a ajutat mult. Decizia a venit pe neașteptate . |
Cartilaj deteriorat treptat și structuri articulare conexe. În primul rând, cartilajul în sine, care protejează oasele, este distrus. Procesul distructiv se mută apoi la oasele cartilajului subiacente. Mai târziu, se formează osteofite - creștere osoasă dureroasă. Când apar, articulațiile uzate încep să se deformeze.
Etapele bolii
Osteoartrita se caracterizează printr-un debut treptat și modificări ulterioare ale articulației. Există 5 etape sau grade în dezvoltarea sa (clasificare în funcție de Kosinskaya).
Stadiul incipient al osteoartritei genunchiului pe raze X
Etapa 1. Cartilaj ușor deteriorat. Perechea de compuși este bine definită. Alte componente ale articulației nu se modifică. Modificările cu raze X lipsesc.
Etapa a 2-a. Perechea compusă se restrânge de la starea normală cu 1/3 până la 2/3. Apare un număr mic de osteofite. Apar semne de osteoscleroză. Modificările cu raze X sunt absente sau minime.
Etapa a 3-a. Diferența articulațiilor continuă să scadă. Au fost găsite osteofite mari și mici. Glandele pineale ale oaselor sunt distruse. Osteoscleroza este mai pronunțată. Modificări moderate în roentgenogram.
A patra etapă. Toate modificările sunt anunțate. Osteofitele sunt doar mari, fisura articulară este foarte îngustă - până la 1 mm, osteoscleroza este exprimată. Modificările pronunțate ale articulației sunt clar vizibile.
Etapa a cincea. Simptomele, enumerate în etapa 4 continuă să crească. Suprafețele articulate au contururi inseparabile. Epifizele oaselor în locuri cu sarcină crescută sunt reduse cu 1/3 din normă. Articulațiile încep să se deformeze.
Simptome
Există o altă clasificare a osteoartritei. Nu se bazează pe semne de modificări ale structurii articulației, ci pe simptome, manifestări clinice ale bolii. Prin prezența și dezvoltarea simptomelor, sunt recunoscute 3 grade ale bolii.
Trei grade de osteoartrita deformantă a articulațiilor periferice ale piciorului
Gradul 1. Manifestările osteoartritei sunt slabe. În ciuda faptului că nu există semne externe ale osteoartritei, apar deja modificări ale membranei sinoviale și ale lichidului. Acestea afectează nutriția țesutului cartilajului. Cuplul nu poate desfășura o activitate fizică normală. Pentru a le crește răspunsul la durere și a reduce ușor mobilitatea.
Gradul II. Există semne externe ale bolii. Durerea în osteoartrita devine intensă, crescând semnificativ după efort. Există o criză, rigiditate după o scurtă ședere picioare (cu osteoartrita membrului inferior). Volumul mișcărilor este redus semnificativ.
Simptomele oboselii musculare sunt cunoscute. Osteofitele apar în această perioadă. Articulația se deformează treptat. După aderarea la sinovita secundară, suprafața articulației devine fierbinte, umflate și umflate. Cu osteoartrita degetelor, se identifică formațiuni dense, dureroase - nodulii Gibarden.
Gradul III. Modificările apar în aparatul muscular. Datorită scăderii amplitudinii mișcărilor, mușchii se atrofiază, se contractă sau, invers, se întind. Funcția musculară este redusă. Când fibrele musculare se scurtează, se formează contracturi. Când se întinde, articulația se va slăbi.
Tabloul clinic al bolii este agravat de poliostatortroza articulară. Pacientul nu poate efectua munca obișnuită pentru el. Simte durere chinuitoare cu mișcări mici. Boala articulară duce adesea o persoană la un pat de spital, chiar mai grav - la rănire.
Diagnostic
Diagnosticul se face pe baza reclamațiilor pacienților, a examinării articulațiilor, a laboratoarelor și a metodelor instrumentale de examinare:
- Examen cu raze X - radiografie în 2 sau mai multe proiecții;
- RMN;
- ultrasunete (ultrasunete);
- tomografie computerizată (CT);
- artroscopia articulațiilor mari;
- analize clinice de sânge;
- examinări bacteriologice, histologice ale lichidului sinovial.
Ecografie - studiul nu este mai sigur, mai simplu și mai informativ
Metoda de examinare este prescrisă de un medic cu manifestări severe de osteoartrita, o radiografie este suficientă.
Metode terapeutice
Osteoartrita articulațiilor este tratată în principal în mod conservator. În cazuri dificile, intervenția chirurgicală este posibilă. În timpul exacerbărilor, în primul rând, sarcina pe articulație este redusă. Cârje sau stuf sunt utilizate în acest scop. Tratamentul conservator include:
- medicamente nesteroidiene pentru osteocondroză;
- glucocorticosteroizi sintetici;
- condroprotectori;
- proceduri de fizioterapie;
- burghiu de antrenament (LFK);
- masaj muscular regional;
- sanatoriu și terapie spa.
Pentru medicamentele antiinflamatoare nesteroidiene cu acțiune triplă (analgezic, antiinflamator, antipiretic) se utilizează:
- indometacin,
- nimesulidă,
- voltaren (diclofenac),
- naproxen,
- ortofen,
- meloxicam,
- tselokoksib,
- ibuprofen și altele.
AINS în formele severe ale bolii și durerea severă sunt prescrise ca injecții intraarticulare. Cu trecerea mai ușoară a osteoartritei, utilizați tablete, geluri, unguente, supozitoare. Pentru a evita complicațiile din stomac și intestine, se prescriu injecții intramusculare în locul comprimatelor.
Durerea și inflamația în osteoartrită sunt tratate cu analogi sintetici ai hormonilor suprarenali. Ei folosesc:
- prednisolon,
- dexametazona,
- flosteron,
- hidrocortizon,
- diprospan.
Unguentul cu efect dublu combină un antibiotic cu un corticosteroid
Medicamentele antiinflamatoare steroidiene sunt utilizate pentru injecții intraarticulare, cum ar fi unguente și tablete. GKS are multe efecte secundare și contraindicații. Înainte de a utiliza unguente hormonale „inofensive”, programarea trebuie să contacteze un medic.
Pentru a preveni progresia degenerării cartilajului, sunt prescrise injecții cu rumalon, arteparonă și, de asemenea, condroitină, glucozamină și alți condroprotectori.
Antrenament fizic terapeutic
Exercițiile pentru osteoartrită primesc o atenție serioasă. LFK nu este doar un set de exerciții, ci o parte a medicinei clinice care studiază efectul exercițiului asupra corpului. Încărcarea dozei articulațiilor este posibilă fără exacerbări - în perioada de recuperare sau în timpul remisiilor. Principiile claselor sunt:
- luând în considerare caracteristicile individuale ale organismului (vârstă, boală, sănătate etc.);
- instruire sistematică și consecventă;
- durata, restabilirea funcției articulației pierdute este posibilă cu un antrenament continuu;
- creșterea treptată a sarcinii;
- ciclicitate - sarcina trebuie înlocuită cu repaus.
Gimnastica restaurativă cu osteoartrită de șold
Dacă sunt îndeplinite toate condițiile fizioterapiei, se pot obține rezultate pozitive. Cele mai simple exemple de exerciții:
- Pentru a dezvolta un genunchi cu gonartroză, puteți sta cu o imitație de mers pe jos. Pentru a face acest lucru, trebuie să luați pe rând pentru a vă relaxa picioarele înainte și înapoi. Nu poți tolera apariția durerii.
- Cu coxartroza, muștele normale se prelungesc într-o poziție predispusă. Atunci când efectuați un exercițiu popular de "ciclism" cu coapsa, articulația genunchiului este inclusă în lucrare.
- Când perihelopatochnom periartroză mișcări circulare ale mâinilor. Brațele pot fi ridicate în sus și în jos, lipite înapoi până la oprire.
Pe lângă coloana vertebrală, o persoană are toate perechile împerecheate. Chiar dacă o conexiune este afectată, este recomandabil să folosiți al doilea organ sănătos atunci când efectuați exercițiile. În acest fel, este mai bine să dezvolți conexiuni musculare stabile în două direcții - creierul.
Alimentare electrică
Nu există o dietă specială pentru osteoartrita. Dacă nu există restricții, mâncarea poate fi simplă. De aceea este necesar să respectați principiile de bază ale alimentației sănătoase. Organismul trebuie să primească un număr suficient de substanțe nutritive esențiale.
Hash-ul armean furnizează colagen cartilajului deteriorat
- Proteine - sursele de proteine animale sunt peștele, carnea, ouăle, laptele, proteinele vegetale sunt bogate în leguminoase, în special soia.
- Grăsimi - este mai bine să folosiți diferite uleiuri vegetale.
- Glucidele se găsesc în mod natural în legume, fructe, miere.
- Vitaminele B se găsesc în cereale, tărâțe, pâine neagră.
- Minerale - lipsa de calciu și alte elemente se aplică tuturor produselor lactate, legumelor, fructelor.
Dieta pentru osteoartrita este prescrisă pentru supraponderalitate sau cu boli concomitente precum diabetul, obezitatea, guta. Articulațiile dureroase au nevoie cu siguranță de colagen. Se găsește în pulpa de vită și porc și alte oase. La gătit se transformă într-un bulion. Sursa colagenului este jeleul rusesc și hashul armean - un bulion bogat și bogat de oase de vită.
Măsuri preventive
Prevenirea osteoartritei poate fi indicată prin trei propoziții scurte.
- Activitate fizică suficientă.
- Dieta echilibrată adecvată, nu o dietă modernă.
- Greutate corespunzătoare normei fiziologice, ținând cont de vârstă.
- Curățarea articulațiilor de săruri cu prepararea orezului și recomandări Dureri articulare
- Gout diet 6 meniu clasic, de șapte zile Dureri articulare
- Stimulare electrică musculară Dureri articulare
- Metode de tratament al osteocondrozei articulației genunchiului Dureri articulare
- Metode de anestezie a durerilor de spate