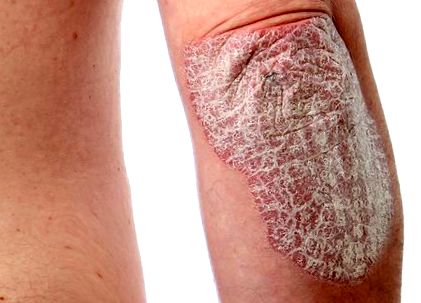
Psoriazis (herpes solzos) este o boală cronică a pielii neinfecțioasă care se manifestă sub formă de descuamare și erupții cutanate. Se caracterizează printr-un curent ondulat, cu perioade de remisie (îmbunătățire) și perioade de exacerbare. Boala se poate dezvolta la orice vârstă, dar cel mai adesea psoriazisul afectează persoanele la o vârstă fragedă.
Intensitatea psoriazisului poate varia în diferite faze. Boala poate afecta doar mici pete de piele sau poate acoperi întregul corp. De multe ori boala progresează, pacienții observă că în timp (în următoarea perioadă de exacerbare) psoriazisul afectează o zonă mai mare a pielii. Pe lângă piele, psoriazisul poate afecta și unghiile, acesta poate apărea în formă izolată.
Psoriazis - cauze ale bolii
Cauza psoriazisului este necunoscută, dar pentru a provoca boala pot fi modificări imunologice în organism (agresivitate autoimună), tulburări neurologice, tulburări metabolice. Ereditatea, imunitatea redusă după boală, stresul contribuie la apariția psoriazisului.
Astăzi, printre cauzele și factorii pentru dezvoltarea psoriazisului se numără următoarele:
Predispozitie genetica (teoria genetică pentru dezvoltarea psoriazisului). Psoriazisul este mai probabil să se dezvolte dacă și rudele suferă de boală. Poate că o parte din grupul de gene sunt responsabile de apariția psoriazisului.
Tulpina nervoasă și mentală (teoria neurogenă pentru dezvoltarea psoriazisului). Se știe că psoriazisul poate fi cauzat de răsturnări emoționale puternice. Stresul se referă la factori serioși în dezvoltarea acestei boli. La persoanele cu psoriazis, stresul poate determina agravarea bolii.
Tulburări hormonale. Modificările în activitatea glandelor endocrine cu secreție internă pot declanșa un mecanism în dezvoltarea psoriazisului.
Tulburări metabolice . Problemele metabolice ale unor vitamine și oligoelemente (în special siliciu) pot contribui la apariția plăcilor psoriazice.
Paraziți. Se consideră o teorie parazitară a dezvoltării psoriazisului, conform căreia boala este cauzată de anumiți paraziți intestinali. Numeroase studii arată că printre persoanele care suferă de psoriazis, mulți sunt purtători de diverse infecții parazitare. Potrivit oamenilor de știință, un rol special în dezvoltarea bolii poate juca ascaris, giardia și altele. Se consideră că produsele toxice eliberate de acești paraziți sunt alergeni puternici, provocând un dezechilibru în sistemul imunitar.
Infecții virale. În centrul apariției erupției psoriazice se află o încălcare a sistemului imunitar. Celulele imune devin agresive la nivelul celulelor pielii, ducând la apariția plăcilor psoriazice.
Simptomele psoriazisului
Psoriazisul se manifestă prin apariția unor pete solzoase, plăci roșii foarte mâncărime. Petele sunt mai frecvente pe pielea scalpului, coatelor, genunchilor, în locurile de pe pliurile pielii. În timp, solzii de suprafață se curăță ușor, în locul lor rămân solzi mai densi, situați în adâncime. Odată cu progresul psoriazisului, se observă așa-numitul fenomen Kebner: apariția plăcilor psoriazice în zgârieturi sau leziuni ale pielii.
Acestea sunt simptomele tipice diferitelor tipuri de psoriazis:
Psoriazisul în plăci arată ca zone de piele roșie, inflamată, uscată, îngroșată, fierbinte la atingere acoperite cu solzi alb-argintii (plăci psoriazice) ridicate deasupra suprafeței pielii sănătoase. Pielea din aceste locuri este predispusă la descuamare. Pe alocuri, pielea descuamată rămâne pete roșii care sunt ușor rănite și sângerează. Plăcile psoriazice se îmbină de obicei între ele, cresc în dimensiune și formează o placă de plăci („lac de parafină”). În psoriazisul pliurilor, scalarea este slabă. În același timp apar pete roșii, care sunt situate în pliurile pielii (inghinală, zona organelor genitale externe, suprafața interioară a coapselor, pliurile abdomenului, axilele).
Psoriazisul prin picurare se caracterizează prin leziuni foarte uscate, mici, roșii sau violete ridicate deasupra suprafeței pielii, asemănătoare cu lacrimi sau felii. Aceste elemente afectează zone întinse ale pielii. Psoriazisul prin picurare se dezvoltă adesea în rândul celor care au suferit de o infecție streptococică (de exemplu, faringită sau angină pectorală).
Psoriazisul pustular apare ca vezicule ridicate deasupra suprafeței pielii nealterate, umplute cu conținut transparent. Pustulele sunt înconjurate de o piele umflată de culoare roșie, care se decojeste ușor. Psoriazisul unghiilor se caracterizează prin decolorarea unghiilor, a limelor unghiilor, a apariției petelor, petelor, liniilor transversale ale unghiilor, îngroșarea pielii din jurul limelor unghiilor, îngroșarea și nodurile sau pierderea completă a unghiilor.
Artrita psoriazică este însoțită de procese inflamatorii la nivelul articulațiilor și țesutului conjunctiv. Artrita psoriazică afectează cel mai adesea articulațiile mici ale falangelor, degetelor și degetelor de la picioare distale, ducând la dactilită psoriazică. Eritrodermia psoriazică se manifestă prin descuamarea și inflamația pe scară largă, descuamarea pielii pe o suprafață mare a corpului, umflarea, durerea pielii, mâncărime intensă a pielii.
Alte simptome ale psoriazisului includ:
sângerări în zone ale pielii.
apariția eroziunilor și gropilor pe unghii;
posibile dureri articulare și umflături.
Clasificarea psoriazisului
Există următoarele tipuri de psoriazis:
psoriazis vulgar (sau comun);
psoriazisul palmelor și tălpilor picioarelor;
Psoriazisul apare în trei etape:
Stadiul avansat al psoriazisului. Aceasta este prima etapă a bolii, care se caracterizează prin deteriorarea stării, în care există o creștere a dimensiunii erupțiilor proaspete.
Stadiul staționar al psoriazisului. Această perioadă se caracterizează prin păstrarea imaginii existente a bolii. Erupția și alte simptome ale psoriazisului nu devin mai mult sau mai puțin.
Stadiul regresiv al psoriazisului. Aceasta este ultima fază a bolii în care erupția cutanată este absentă.
În funcție de prevalența procesului patologic, psoriazisul este:
limitat - afectează zone mici ale corpului;
frecvente - afectează zone semnificative ale corpului;
generalizat - afectează aproape întregul corp.
În funcție de sezonul în care boala escaladează, psoriazisul este:
iarna - exacerbarea psoriazisului apare de obicei în timpul sezonului rece;
vara - agravarea psoriazisului are loc în timpul verii;
nedefinit - când perioadele de exacerbare a psoriazisului nu sunt legate de niciun anotimp al anului.
Diagnosticul psoriazisului se face de către un dermatolog pe baza unui tablou clinic tipic. O biopsie a pielii este utilizată pentru a confirma diagnosticul.
Acțiuni ale pacientului
Puteți face plajă timp de 15 minute pe zi. Ar trebui să vă abțineți de la alcool, să evitați stresul dacă este posibil, să vă urmăriți greutatea, să purtați un stil de viață sănătos, să aveți grijă corespunzătoare de piele.
Tratamentul psoriazisului
Pentru tratamentul psoriazisului se utilizează emolienți, medicamente keratoplastice, medicamente topice (unguente, loțiuni, creme) care conțin glucocorticoizi (hidrocortizon, prednisolon, dexametazonă), medicamente care conțin piritionat de zinc, unguent care conține analogi de vitamina D3, hidroxiantron. În formele severe de psoriazis, ineficiența terapiei externe, deteriorarea mai mult de 20% a suprafeței pielii prescrie o terapie sistemică medicamentoasă, care include citostatice (metotrexat), retinoizi sintetici (retinol acetat, retinol palmitat, tretinoin), glucocorticoizi și altele. ).
Un rol special în tratamentul psoriazisului ia unele substanțe biologic active, printre care ar trebui să remarcăm:
Siliciu. În ultimii ani, medicii vorbesc din ce în ce mai mult despre rolul siliciului în dezvoltarea psoriazisului. Una dintre componentele pentru tratamentul psoriazisului sunt preparatele și complexele vitamino-minerale care conțin siliciu. Pe de o parte, siliciul îmbunătățește starea pielii, iar pe de altă parte - acționează ca un sorbent, care absoarbe antigenii care joacă un rol în dezvoltarea psoriazisului.
Vitamina D. Se știe că unul dintre cele mai importante minerale necesare pentru combaterea cu succes a psoriazisului este calciul. Cu toate acestea, vitamina D este necesară pentru absorbția normală a calciului.
Ulei de pește și acizi omega-3. Pentru a elimina procesul inflamator din psoriazis, acizii grași polinesaturați omega-3, care conțin o cantitate mare în ulei de pește, trebuie introduși în organism.
Lecitină. Această substanță este necesară pentru recuperarea rapidă a celulelor epiteliale care mor din cauza psoriazisului. Medicamentele cu lecitină permit organismului să facă față mai rapid procesului inflamator și să restabilească integritatea pielii.
Terapia non-medicamentoasă constă în fotochimioterapie sistemică: iradiere cu raze ultraviolete cu o lungime de undă de 320-400 NM pe fundalul luării fotosensibilizatorilor (terapia PUVA). Folosiți și crioterapie, plasmafereză.
Pacientul trebuie să respecte o dietă specială. Dieta pentru psoriazis trebuie echilibrată. Pacientul trebuie să excludă din produsele alimentare rafinate, preparatele picante și produsele de patiserie. Ar trebui să vă monitorizați cu atenție sănătatea și să evitați răceala în orice mod, deoarece orice încălcare a imunității poate provoca dezvoltarea bolii.
Printre posibilele complicații - artrita, depresia datorată stimei de sine scăzute.
Prevenirea psoriazisului
Prevenirea bolii este imposibilă, dar există metode care permit slăbirea manifestărilor psoriazisului și reducerea numărului de exacerbări ale bolii. Pielea trebuie păstrată să nu se usuce, trebuie evitată expunerea prelungită la soare, încercați să nu răniți pielea. Ar trebui evitate situațiile stresante, iar medicamentele al căror aport exacerbează manifestarea psoriazisului (de exemplu,? -Blockers, litiu), renunță la fumat, limitează consumul de alcool. Și amintiți-vă că tratamentul psoriazisului ar trebui încredințat profesioniștilor.
- În absența drojdiei și bicarbonatului de sodiu Faceți-vă propria drojdie pentru pâine!
- În absența oligoelementelor
- În absența oricărui mineral, părul devine alb
- Propolisul albinelor în inflamație (bartolinită) BG-Mamma
- Interferon alfa-2b pegilat - alegerea mai bună pentru infecția cu hepatită C.