1. Ce este sindromul ovarului polichistic?
Sindromul ovarului polichistic/SOP / este, de asemenea, cunoscut sub numele de sindrom de ovare polichistice sau Sindromul Stein-Leventhal. A fost descrisă pentru prima dată de Stein și Levental în 1935 la femeile cu obezitate, amenoree, infertilitate, creșterea părului crescută și prezența mai multor chisturi ovariene.
SOP este cea mai frecventă tulburare hormonală la femeile aflate la vârsta fertilă, afectând 1 din 10 femei din întreaga lume.
Cauza exactă a bolii nu este cunoscută, dar se crede că există un dezechilibru hormonal. În plus, se crede că factorii genetici și de mediu joacă un rol în dezvoltarea PCOS. Există adesea o istorie familială - mama, sora, care au și PKOS, dar până acum nu a fost identificată nicio genă care să stea la baza bolii. Sindromul ovarului polichistic este o cauză principală de infertilitate la femei și este responsabil pentru o serie de simptome care pot afecta starea fizică și emoțională a corpului.
În ciuda numelui său - ovare polichistice, multe femei nu au chisturi ovariene. Din acest motiv, în 2013, un juriu independent de experți a recomandat instituțiilor de sănătate naționale să schimbe denumirea bolii, deoarece aceasta confunda și împiedica într-o oarecare măsură îngrijirea medicală bună a pacienților, precum și activitatea cercetătorilor.
2. Care sunt hormonii implicați în sindromul ovarului polichistic?
Hormonii implicați în patogeneza SOP sunt:
• Androgeni - hormoni sexuali masculini. Toate femeile, împreună cu hormonii sexuali feminini, produc, de asemenea, o anumită cantitate de hormoni sexuali masculini (androgeni). Femeile cu PKOS au niveluri semnificativ mai ridicate de androgeni, a căror sursă sunt ovarele, dar glandele suprarenale pot fi, de asemenea, implicate. Excesul de androgeni este responsabil pentru multe dintre simptomele PCOS - acnee, chelie nedorită a modelului masculin (hirsutism), grăsimea scalpului, căderea părului (alopecie androgenă) și menstruația neregulată.
• Insulină. Acest hormon permite organismului să injecteze glucoză din sânge (zahăr din sânge) în celulele musculare, țesutul adipos, unde servește ca energie. În SOP, corpul este mai puțin sensibil la acțiunea insulinei. Există un așa-numit rezistenta la insulina. Acest lucru determină organismul să producă mai multă insulină, ceea ce, la rândul său, produce mai mulți hormoni sexuali masculini (androgeni). Ca urmare a rezistenței la insulină, aproximativ 10% dintre femeile cu ovare polichistice prezintă un risc crescut de a dezvolta diabet de tip 2 la vârsta de 40 de ani.
• Progesteron. Lipsa de progesteron contribuie la menstruația neregulată.
În SOP, se dezvoltă întregul spectru clinic al sindromului metabolic:
- obezitate abdominală/centrală, obezitate de tip android/
- tulburări de toleranță la glucoză sau diabet zaharat de tip 2
- dislipidemie cu trigliceride crescute, LDL-colesterol și HDL-colesterol scăzut
- hipertensiune arterială/hipertensiune arterială/
- rezistența la insulină cu hiperinsulinism, a cărui expresie este prezența acanthosis nigricans - asprirea și pigmentarea crescută a pielii în gât, axile, pliurile pielii și vulva
3. Care sunt simptomele polichistozei ovariene?
Simptomele PKOS pot începe la scurt timp după pubertate, dar se pot dezvolta mai târziu, în adolescență sau la o vârstă fragedă. Deoarece simptomele pot fi cauzate de alte cauze sau pot trece neobservate, diagnosticul de SOP este deseori întârziat.
De obicei, femeile cu PKOS au menstruație neregulată sau absentă ca urmare a lipsei ovulației. Cel mai adesea ciclul menstrual este la fiecare 40-60 de zile, mai rar de 2-3 ori pe an. Este posibilă menstruația grea, frecventă și dureroasă. Unele femei au mai multe chisturi în ovare, dar altele au.
Alte simptome ale bolii sunt:
• Creștere în greutate. Aproximativ jumătate dintre femeile cu SOP sunt supraponderale și obeze, cărora le este dificil să se alimenteze.
• Oboseală ușoară. Multe femei raportează oboseală crescută și lipsă de energie. Acestea se pot datora tulburărilor de somn la femeile cu PKOS.
• Apariția părului masculin nedorit, o afecțiune cunoscută sub numele de hirsutism. Zonele în care există o creștere excesivă a părului pot include fața (buza superioară, bărbia, perciunile), brațele, spatele, pieptul, abdomenul. Hirsutismul în PKOS este o consecință a cantității crescute de hormoni sexuali masculini.
• Căderea părului, ungerea scalpului. Căderea părului la femeile cu SOP poate crește la vârsta mijlocie.
• acnee. Acneea este cauzată și de o cantitate crescută de androgeni. Cu PKOS pot exista și alte probleme ale pielii, cum ar fi asprirea pielii cu aspect de culoare maro închis pe gât, gât, axile, vulva, apariția unor pete întunecate pe față, piept, brațe, coapse.
• Infertilitatea. SOP este principala cauză de infertilitate la femei. Unele femei cu SOP pot rămâne însărcinate în mod natural, dar altele au nevoie de tratament pentru infertilitate.
• Modificări ale dispoziției. SOPC poate crește probabilitatea de schimbări ale dispoziției, depresie și anxietate.
• Durere pelvină. Durerea pelviană se poate datora sângerărilor menstruale mai grele sau poate fi în afara perioadelor menstruale.
• Durere de cap. Modificările hormonale ale SOP pot provoca dureri de cap.
• Tulburari de somn. Femeile cu PKOS suferă adesea de insomnie sau somn slab. Cea mai frecventă tulburare de somn în SOP este apneea de somn, care se caracterizează prin pauze scurte în apneea de somn.
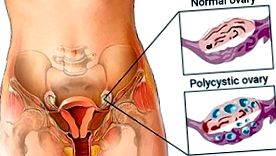
4. Ce sunt chisturile ovariene?
Definiția unui chist este o cavitate umplută cu lichid. Chisturile pot apărea oriunde în corp. În PKOS, femeile pot dezvolta „chisturi” din cauza incapacității de a elibera ovulul din ovar. Foliculii ovarieni continuă să crească și formează numeroase chisturi, care la ultrasunete arată ca un „șir de perle”.
În ciuda denumirii de sindrom ovarian polichistic ovarian, femeile cu PKOS nu trebuie să aibă chisturi ovariene.
Pe de altă parte, femeile fără SOP pot avea chisturi din alte cauze. Cel mai frecvent tip de chisturi ovariene sunt chisturile funcționale.
Acest tip de chist este numit funcțional deoarece se dezvoltă adesea în timpul ciclului menstrual. Există 2 tipuri de chisturi funcționale:
• Chisturi foliculare. De obicei, dispar singuri în decurs de 1 până la 3 luni. Se formează atunci când oul nu poate fi eliberat în mod obișnuit și acest lucru este asociat cu o creștere mai lungă a foliculului ovarian.
• Chisturi luteale sau chisturi ale corpului galben. La fel ca chisturile foliculare, chisturile luteale dispar de obicei spontan. Se formează după ce foliculul s-a rupt și ovulul a fost eliberat, adică după ce s-a produs ovulația. După aceea, totuși, foliculul se închide și lichidul începe să se acumuleze în el, formând un chist. Acest chist poate continua să crească și să provoace durere, sângerare sau torsiune a ovarului. Există un risc crescut de a dezvolta acest tip de chist atunci când se utilizează medicamente pentru infertilitate care stimulează ovulația, de ex. Clomifen.
Chisturile ovariene se pot forma și în endometrioză. Ele pot proveni din ovar/cistadenom/sau din țesuturi din afara ovarelor/chisturi dermoid /.
- Chelie masculină la femei - hirsutism Dr. Maria Georgieva
- Pubertate Dr. Maria Georgieva
- Maria Ilieva a suferit o dietă brutală din cauza tânărului Ivo Arakov
- Maria Capone Comportamentul slujitorilor este umilitor - Politică
- Maria Kachamakova, autoarea cărții FORUM HEALTH Portalul pentru o viață mai sănătoasă - Pagina 13 din 16