Cheie cuvinte: abces pulmonar, tratament chirurgical, drenaj transtoracic conform Monaldi, rezecții pulmonare, rezultate pe termen lung.
Cuvinte cheie. Abces pulmonar, tratament chirurgical, drenaj transtoracic Monaldi, rezecții pulmonare, rezultate pe termen lung
În ultimele trei decenii s-a înregistrat o scădere accentuată a incidenței abceselor pulmonare. Motivele pentru acest lucru stau în rafinamentul antibioterapiei, introducerea de noi antibiotice mai puternice, îmbunătățirea anesteziei, îmbunătățirea igienei ortodontice umane.
În era pre-antibiotică, tratamentul chirurgical al abcesului pulmonar a fost metoda aleasă, indiferent dacă este drenaj transtoracic sau toracotomie și rezecție pulmonară. Mulți dintre autorii acestei perioade au analizat diferitele tehnici chirurgicale: King and Lord; Dulce; Schweppe; Knowles și Kane [10]. Prognosticul la pacienții cu abces pulmonar cronic a fost extrem de grav - decesul a avut loc la aproximativ 40% dintre ei [3, 21]. După descoperirea antibioticelor și utilizarea lor pe scară largă în practica medicală, tratamentul conservator a ieșit în evidență în combinație cu reabilitarea endoscopică a arborelui bronșic și a cavității abcesului și a dus la o vindecare permanentă a aproape 90% dintre pacienți. Cu toate acestea, prognosticul rămâne grav la pacienții adulți și imunocompromiși și la pacienții cu tulburări distrofice severe și cavități mari de abces [15].
Ultimele două decenii au văzut o revenire la drenajul transtoracic Monaldi al abcesului pulmonar acut. Indicațiile pentru utilizarea sa sunt abcesele stenocopice cu un diametru mai mare de 4 cm, în care tratamentul conservator nu a reușit [1, 2].
Abcesul pulmonar cronic este definit ca o cavitate rotunjită în plămân umplută cu puroi, reprezentată radiologic cel mai adesea cu prezența unui nivel hidro-aeric în acesta [6, 15]. În ultimii ani, a existat o creștere a numărului de pacienți cu abces pulmonar cronic. Acest lucru se datorează utilizării crescânde a metodelor de tratament care încalcă competența imunitară a organismului, cum ar fi imunosupresia și chimioterapia, abuzul de alcool și creșterea numărului de dependenți de droguri și pacienți cu SIDA.
Am urmărit studierea indicațiilor pentru tratamentul chirurgical la pacienții cu abces pulmonar acut și cronic; rezultatele postoperatorii timpurii și tardive, precum și factorii care îi afectează.
În Clinica de Chirurgie Toracică de la SBALBB „St. Sofia ”pentru perioada ianuarie 1997 - octombrie 2008, au fost operați 82 de pacienți cu abces pulmonar. Dintre aceștia, 11 (13,4%) au fost drenați transtoracic cu un diagnostic de abces pulmonar acut și 71 (86,6%) pacienți au fost operați cu un diagnostic de abces pulmonar cronic. Au fost studiați următorii indicatori: sex, vârstă, etiologie, tablou clinic, tip de intervenție chirurgicală, escare, prezența complicațiilor, flora bacteriană izolată din cavitatea abcesului intraoperator și durata de ședere a tuburilor de drenaj în cavitatea pleurală. Dintre aceștia, 17 (20,9%) erau femei și 65 (80,1%) erau bărbați cu o vârstă medie de 48,5 ani (14 până la 68 de ani). 1 (9,1%) femei și 10 (90,9%) bărbați au suferit o intervenție chirurgicală de abces acut. 16 (22,5%) femei și 55 (77,5%) bărbați au fost operați pentru abces cronic.
Majoritatea pacienților cu abces acut - 8 (72,7%) au avut antecedente de patologie pulmonară: 5 (45,5%) au avut pneumonie, 2 (18,2%) tuberculoză, 1 (9,1%) au avut bronșiectazii concomitente. Trei pacienți (27,3%) au avut pneumonie prin aspirație. Experimental, un abces pulmonar acut s-a format la 8-14 zile după episodul de aspirație. Principalele simptome la acești pacienți au fost tuse cu expectorație purulentă la 10 (90,1%) pacienți, febră până la 39,5 0 C la 9 (81,8%) pacienți, dureri toracice la 6 (54,5%) pacienți și dificultăți de respirație și oboseală la 5 (45,5%).
Au fost identificați mai mulți factori predispozanți majori pentru dezvoltarea abcesului cronic și un număr mare de pacienți au o combinație a acestora. La 16 pacienți (22,5%) nu a fost identificată nicio cauză specifică a abcesului pulmonar. 50 (70,4%) dintre pacienții operați sufereau de alcoolism cronic, 38 (53,5%) aveau igienă ortodontică slabă, 12 (16,9%) aveau abces după pneumonie, 9 (12,7%) aveau tulburări cerebrovasculare, 6 (8,5%)) cu diabet, 3 (4,2%) cu tulburări psihice, în 2 (2,8%) abcesul a apărut după o intervenție chirurgicală gastro-intestinală și în 1 (1,4%) după o intervenție chirurgicală dentară și orofaringiană. Simptomele la acești pacienți au fost tuse cu expectorație purulentă în 68 (95,8%), febră 65 (91,5%), durere 39 (54,9%), scădere în greutate 29 (40,8%), dificultăți de respirație și oboseală 27 (38%) și hemoptizie 19 (26,8%).
Majoritatea pacienților cu abces acut - 9 (81,8%) au fost tratați conservator cu antibioterapie în medie 1,5 săptămâni (între 1 și 2 săptămâni). În 6 (54,5%) dintre ei tratamentul a fost cu un singur antibiotic, iar în restul de 3 (27,3%) a fost cu două sau mai multe antibiotice. Microorganismele aerobe și anaerobe au fost izolate preoperator de agenți patogeni, spută și secreții bronșice luate pentru FBS pentru microflora patogenă. Anaerobii au fost izolați în 8 (72,7%) cazuri, inclusiv: Bacteroides sp. (n = 4); Fusobacterum sp. (n = 2); Peptococi (n = 1); Propionobacterium (n = 1). Mai mulți aerobi Bach izolați în restul de 3 cazuri (27,3%) - Pseudomonas aeruginosa, Enterobacter, Klebsiella pneumoniae și alte microorganisme Gr (-); Staphylococcus aureus, Escherichia coli.
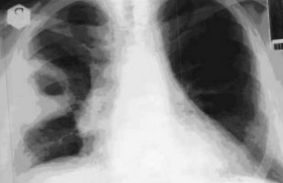
Metodele de diagnostic preoperator includ radiografii faciale (Figura 1) și profiluri (Figura 2) la toți pacienții. În 13 (65%) dintre aceștia pentru a evalua densitatea densitometrică și localizarea abcesului s-a efectuat CT de plămâni (Figura 3), în 7 (35%) ultrasunete ale toracelui (Figura 4). La toți pacienții, FBS a fost efectuat pentru a evalua arborele traheobronșic pentru a exclude neoplasmele și a lua material pentru examinare microbiologică.
FIG. 1. Radiografie pulmonară de fază în abcesul pulmonar
FIG. 2. PAT al plămânilor în abcesul pulmonar
FIG. 3. Imagine cu ultrasunete a unui abces pulmonar
La toți cei 11 pacienți tratați cu drenaj trastoracic, am folosit anestezie locală cu soluție de 1,0% lidocaină pentru respirație spontană, un set standard de toracenteză de 22 Ch trocar, un ac de puncție de 14 Ch și un cateter de 20-22 Ch. După localizarea abcesului prin CT a plămânilor, suplimentat, dacă este necesar, cu ultrasunete ale toracelui, se efectuează drenajul transstoracic. La puncție, un exsudat purulent este evacuat și trimis pentru examinare microbiologică. Toracenteza a fost efectuată cu un trocar 22 Cr și s-a introdus un cateter transtoracic 20-22 Ch. Acesta din urmă este inclus în coloana de apă cu aspirație activă de 20 cm. Lipsa ermetismului indică o fistulă bronhopleurală. După 2 ore se efectuează controlul cu raze X.
FIG. 4. Radiografie la externarea aceluiași pacient
Localizarea abcesului cronic este dată în Tabelul 1.
Tabelul 1. Localizarea abcesului pulmonar cronic
Localizare
Hagan-Hardy
Chidi-Mendelsohn
SBALBB „Sf. Sofia"
Necesitatea tratamentului chirurgical al abcesului cronic a fost dictată de eșecul terapiei conservatoare la 64 (90,1%) pacienți, de ineficacitatea drenajului transtoracic la 3 (4,2%) și hemoptizie masivă la 4 (5,6%). Toți pacienții au suferit toracotomie cu rezecție pulmonară diferită - 46 (64,8%) lobectomii, 7 (9,9%) rezecții segmentare, 7 (9,9%) rezecții atipice, 5 (7,0%) pulmonectomii, 3 (4,2%) lobectomii cu decorticare a restului pulmonar, 2 (2,8%) polisegmentectomii, 1 (1,4%) bilobectomie inferioară (Tabelul 2).
Tipul operației
Număr
Interes
Materialul pentru examinarea microbiologică a fost prelevat intraoperator pentru a specifica antibioterapia postoperatorie. Rezecțiile atipice au fost efectuate pe umbre ale cavității periferice suspectate de neoplasm. La acești pacienți, diagnosticul intraoperator rapid a relevat pneumoscleroza abcesivă. Diagnosticul de abces pulmonar cronic a fost confirmat prin examinarea histologică a materialului operator.
Indicații pentru drenaj
- Localizarea ferestrei cu un diametru de peste 4 cm.
- Sepsis care nu răspunde, în ciuda tratamentului cu antibiotice.
3. Abces pulmonar tensionat, a cărui convexitate comprimă mediastinul.
Indicații pentru tratamentul chirurgical
- Abces mare de peste 4 cm și fără răspuns la terapia medicamentoasă.
- Febra persistentă și intoxicație semnificativă fără răspuns la terapia cu antibiotice după 4-6 săptămâni.
- Abces cronic care durează 6-8 săptămâni.
- Dovezi radiografice ale răspunsului inadecvat, inclusiv îngroșarea pereților și bronșiectazii locale.
- Hemoptizie recurentă și/sau masivă.
- Prezența fistulei bronho-pleurale și a empiemului.
- Suspiciune de carcinom canceros.
Doar 10-15% dintre pacienți sunt supuși tratamentului chirurgical. Abcesul pulmonar complicat de hemoptizie la pacienții non-chirurgicali este indicat pentru embolizarea arterei bronșice.
Frecvența tratamentului chirurgical pentru abcesul pulmonar este dată în Tabelul 3
Tabelul 3. Frecvența tratamentului chirurgical pentru abcesul pulmonar
| Hagan-Hardy | 11% |
| Chidi-Mendelsohn | 21% |
| Esther-Shaw | 17% |
| SBALBB „Sf. Sofia" | 10% |
Rezultate
Nu a fost observată mortalitate intraoperatorie la pacienții noștri. La 2 (10%) pacienți, au apărut complicații asociate cu ocluzia cateterului de către mase necrotice și coagulate, necesitând înlocuirea acestuia. Fistula bronhopleurală a fost detectată bronhoscopic la 2 (5%) pacienți și a fost îndepărtată prin obstrucție endoscopică. La 12 pacienți, abcesul a devenit cronic și s-a efectuat rezecția pulmonară. Un pacient (5%) alcoolic cu diabet și ciroză hepatică a murit. În 1 (5%) a existat tuberculoză avansată cu infecție suprapusă de la Gr (-) otr. aerobic și bronhostenoză, care au murit de insuficiență pulmonară. În toate celelalte, perioada postoperatorie a decurs fără probleme cu o îmbunătățire rapidă a stării lor clinice. Imaginea sepsisului a dispărut în mai puțin de 48 de ore. Șederea medie a pacienților în clinică este de 19 zile (de la 12 la 31 de zile). Durata medie a drenajului pleural este de 15 zile (de la 9 la 26 de zile).
Examenul microbiologic al izolatului intraoperator la 54 dintre pacienți (76,1%) a arătat prezența microorganismelor patogene, atât aerobe, cât și anaerobe. În aproape toate cazurile, au fost identificate mai multe microorganisme. Pseudomonas a fost detectat cel mai adesea în cavitatea abcesului - la 18 pacienți (25,4%). În 14 cazuri Bacteroides fragilis a fost izolat (19,7%), în 13 (18,3%) Fusobacterium nucleatum, în 12 (16,9%) Staphylococcus aureus, în 10 (14,1%) specii Prevotella, în 6 (8,5%) Streptococcus și Acinetobacter, în 4 (5,6%) specii Lactobacillus, în 3 (4,2%) Campylobacter gracilis, Veillonella, Eggertella lenta, Peptostreptococcus anaerobius și Enterobacter, în 2 (2,8%) specii Actinomyces și Micromonas micros.
Patomorfologic, la toți pacienții operați pentru abces cronic dezvoltat ca urmare a procesului inflamator purulent-necrotic al plămânului, s-a găsit o cavitate cu un perete gros. Țesut fibros matur bogat în colagen. Pneumonia a fost găsită în parenchimul pulmonar din jur. În cavitate se observă țesut necrotic degradat și multe leucocite neutrofile (exsudat purulent). În două dintre cazurile studiate, druze de actinomicet au fost detectate în cavitatea abcesului.
O perioadă postoperatorie complicată a fost observată la 16 (22,5%) dintre pacienții operați. Au fost observate complicații severe care necesită reintervenție la 7 (9,9%) pacienți. Trei au fost plasate pe drenaj intrapleural din cauza empiemului postoperator; doi au suferit o reintervenție pentru hemoragia postoperatorie (retroracotomie și hemostază) și una pentru cavitatea reziduală (toracoplastie extrapleurală). La 1 (1,4%) dintre aceștia, odată cu formarea unei fistule bronhopleurale după lobectomia superioară dreaptă, a fost necesară rezecția ciocanului bronșic. În ciuda tratamentului intensiv și a terapiei antibiotice adecvate, intoxicația severă a dus la insuficiență respiratorie și cardiovasculară, ducând la deces. În celelalte cazuri, extravazarea pe termen lung din drenajul intrapleural a fost găsită cel mai des (de 4 ori), iar la doi pacienți acest lucru a fost asociat cu formarea unei cavități reziduale. La 3 pacienți, plaga operatorie a fost suprimată, iar la 2 a existat atelectazie parțială eliminată prin bronhoaspirare și inhalare.
Discuţie
Intervenția chirurgicală este indicată atunci când procesul devine cronic în ciuda tratamentului antibiotic adecvat; în cavități mari de abces (peste 4 cm), în care terapia conservatoare nu este capabilă să elimine focalizarea purulentă fără reziduuri; în prezența hemoptizei masive, care nu poate fi controlată cu medicamente sau endoscopie; sub suspiciunea de malignitate. Dacă este posibil, trebuie efectuat după reabilitarea maximă a cavității abcesului utilizând toate metodele posibile - tratament medicamentos, fizioterapie și reabilitare endoscopică. Eșecul drenajului percutanat transtoracic conform lui Monaldi în tratamentul abcesului pulmonar acut este o condiție prealabilă pentru cronicitatea acestuia și necesită rezecție pulmonară.
Tuburi de intubație cu două lumeni sunt utilizate în timpul intubației. Principalele lor avantaje în abcesul pulmonar sunt posibilitatea ventilației separate a celor doi plămâni și prevenirea afluxului de secreții infectate de la pacient în plămânul sănătos.
Volumul intervenției chirurgicale depinde în mod direct de locația și dimensiunea cavității abcesului. Datorită procesului inflamator sever, a prezenței aderențelor masive în cavitatea pleurală și a limfadenopatiei concomitente, prelucrarea elementelor hilare în majoritatea cazurilor este îngreunată semnificativ. Din acest motiv, rezecțiile pulmonare pentru abcesele cronice reprezintă o adevărată provocare pentru chirurgul toracic, necesitând o calificare ridicată și o experiență extinsă. Se efectuează cea mai frecventă lobectomie, cu un raport inferior/superior de 2,5: 1. Aceeași dependență este observată în raportul stânga/dreapta - aproape de două ori mai des a fost efectuată o intervenție chirurgicală pe plămânul drept. Acest lucru este destul de înțeles, având în vedere că cel mai comun mecanism patogenetic pentru apariția abcesului pulmonar este aspirația. În ceea ce privește localizarea, datele se corelează cu rezultatele altor autori [9, 12, 20]. Mărimea cavității abcesului este un indicator de prognostic direct și este crucială pentru durata șederii postoperatorii [7, 14, 15]. În cavitățile de abces mai mari (peste 4 cm) rezecția nu se efectuează întotdeauna strict anatomic. Acest lucru perturbă etanșeitatea parenchimului pulmonar rămas și duce la creșterea permeabilității aerului în perioada postoperatorie.
Pseudomonas și Staphylococcus aureus sunt izolate cel mai adesea de microorganismele aerobe din cavitatea abcesului, iar speciile Bacteroides fragilis, Fusobacterium nucleatum și Prevotella din cele anaerobe și, în aproape toate cazurile, se găsesc mai multe microorganisme patogene. Un raport similar de microorganisme izolate din cavitatea abcesului a fost raportat de alți autori [6, 11]. Analiza rezultatelor arată că tipul de microorganisme izolate afectează semnificativ severitatea și durata perioadei postoperatorii. Recuperarea pacienților cu floră anaerobă în cavitatea abcesului este semnificativ mai dificilă. Perioada de recuperare este dificilă și în prezența S. aureus și/sau K. pneumoniae [15]. Hammond și colab. [13] stabilesc o relație între diferite mecanisme patogenetice și diferiți agenți patogeni. Prezența P. aeruginosa și K. pneumoniae se datorează cel mai adesea infecției nosocomiale la pacienții supuși unui tratament conservator pe termen lung.
În concluzie, drenajul tubular percutanat este o metodă de tratare a abcesului pulmonar acut, ușor de realizat din punct de vedere tehnic, aplicabilă pacienților grav bolnavi nepotrivite pentru rezecția pulmonară, asociată rareori cu complicații grave. Se realizează vindecarea completă și de durată a pacienților cu resorbția completă a cavității abcesului și numai în cazuri izolate la pacienții compromiși poate necesita rezecție pulmonară din cauza cronicii procesului.
În caz de cronicizare a procesului, hemoptizie semnificativă, suspiciune de malignitate sau eșec al terapiei conservatoare în termen de două luni, este indicată rezecția pulmonară. Rezultatele postoperatorii sunt acceptabile cu o vindecare de peste 90% dintre pacienții cu mortalitate care nu depășește 1-2%, deși incidența complicațiilor postoperatorii rămâne relativ mare.
Literatură
Conectați-vă sau înregistrați-vă gratuit pentru a accesa conținutul complet și articolele revistei în format PDF.
- Abces pulmonar - când este nevoie de tratament chirurgical
- Cauze, simptome, diagnostic, tratament ale abcesului hepatic Competente pentru sănătatea iLive
- Abces pulmonar
- Abcesul renal duce la tratarea necorespunzătoare a pietrelor la rinichi
- Durerea în bazin, picioare și picioare și tratamentul acestora cu medicamente alternative