Numim hernie hiatală intrarea organelor abdominale în piept prin deschiderea hiatală a diafragmei, prin care trece în mod normal esofagul. În anumite circumstanțe, această deschidere se lărgește și stomacul, colonul și alte organe abdominale pot pătrunde în piept.
Deși existența herniei hiatale a fost descrisă în primele texte medicale, această afecțiune a fost acordată o atenție serioasă doar în secolul trecut datorită asocierii sale cu boala de reflux gastroesofagian (GERD) și a complicațiilor sale. Există, de asemenea, o legătură între a fi supraponderal și a avea o hernie hiatală. De multe ori nu provoacă simptome și este detectat accidental. În cazuri rare, se pot dezvolta complicații care pun viața în pericol.
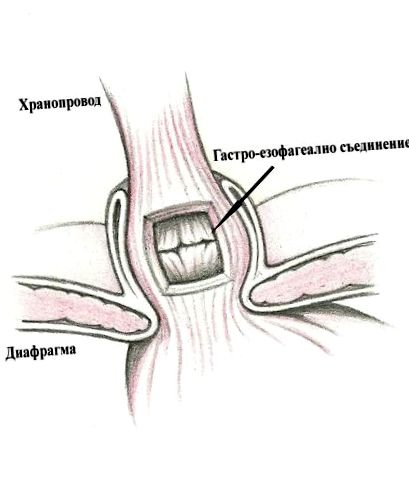
Esofagul trece prin hiatul diafragmatic între picioarele diafragmei pentru a ajunge la stomac. Deschiderea diafragmatică are aproximativ 2 cm lungime și este compusă din fibre muscular-aponevrotice de la picioare, începând de pe ambele părți ale coloanei vertebrale, trecând în jurul esofagului și alăturându-se centrului tendinos al diafragmei. Mărimea hiatului nu este o valoare constantă - se restrânge atunci când crește presiunea intraabdominală, de exemplu la ridicarea greutăților și tuse.
Esofagul intră în stomac chiar sub diafragmă sub un unghi acut. Ultimii săi 3-5 cm se numesc sfincterul esofagian inferior (DES). Acest sfincter este doar funcțional, nu anatomic - la măsurarea presiunii în esofag (manometrie) în această zonă se găsește presiune ridicată. Partea superioară se află în mod normal în zona hiatului, iar partea inferioară - în cavitatea abdominală. Partea abdominală a esofagului este acoperită de un strat fibros de țesut conjunctiv numit ligament frenoesofagian, care fixează DES sub diafragmă. Orice creștere bruscă a presiunii intraabdominale afectează partea abdominală a DES și duce la o creștere a presiunii sfincteriene, prevenind astfel revenirea conținutului gastric la esofag. Unghiul acut care se formează între stomac și capătul esofagului (așa-numitul unghi His) acționează ca o supapă și, de asemenea, previne refluxul.
Compusul gastroesofagian acționează ca o barieră împotriva conținutului gastric acid printr-o combinație de mecanisme, prevenind efectul acestuia asupra esofagului. Componentele acestei bariere sunt picioarele diafragmei, DES și unghiul lui His. Prezența unei hernii hiatale compromite bariera antireflux - presiunea în zona DES scade și curățarea esofagului de conținutul acid este afectată. Pacienții cu hernii hiatale au o relaxare tranzitorie mai lungă a DES, mai ales noaptea. Combinația acestor factori crește semnificativ timpul de expunere al acidului clorhidric la mucoasa esofagiană.
Iritarea prelungită a esofagului din conținutul gastric acid poate duce la scurtarea acestuia din cauza fibrozei fibrelor musculare longitudinale și astfel predispune contracția stomacului în piept.
Este mult mai frecvent în țările dezvoltate. Incidența herniei hiatale crește odată cu vârsta, de la 10% la persoanele sub 40 la peste 70% la cei peste 70 de ani. Acest lucru se explică prin pierderea elasticității și slăbirea musculară odată cu vârsta. Cu o scădere a elasticității țesuturilor, articulația gastroesofagiană nu poate reveni la locația sa normală sub diafragmă după ingestie. Pierderea tonusului muscular în jurul deschiderii diafragmatice poate duce la expansiunea acesteia.
La pacienții cu obezitate morbidă, creșterea presiunii intra-abdominale predispune la trecerea organelor abdominale în piept.
Herniile hiatale devin mai mari în timp și este posibil ca întregul stomac să intre în piept. Riscul de prindere, volvulus și perforație ajunge la 5%. Această complicație este potențial letală și necesită tratament chirurgical. Datorită mortalității ridicate asociate acestei complicații, se recomandă tratament chirurgical planificat în diagnosticul acestei boli.
Hernia hiatală este semnificativ mai frecventă la femei. Acest lucru se explică prin forțele care acționează asupra zonei gastroesofagiene în timpul sarcinii și al nașterii.
Există patru tipuri de hernii hiatale:
Tipul I (alunecare)> 90% - articulația gastroesofagiană este deasupra diafragmei din cauza incompetenței membranei frenoesofagiene.
Simptomele acestui tip de hernie sunt aceleași ca și pentru GERD:
- arzând în spatele sternului
- regurgitarea substanțelor acide în gură
- disfagie (în strictură benignă)
- dureri de spate (ulcere penetrante în esofagul lui Barrett)
Tipul II (paraesofagian) - articulația gastroesofagiană rămâne intraabdominală și o parte a stomacului, cel mai adesea fundul trece pe lângă el și este localizat intratoracic. În aceste cazuri, simptomele sunt asociate cu compresia inimii (palpitații) și a plămânilor (dificultăți de respirație).
Tipul III (mixt) - articulația gastroesofagiană împreună cu o parte a stomacului este localizată în piept - simptome de presiune și GERD
Tipul IV - în sacul herniar, pe lângă stomac, există și alte organe intra-abdominale
Majoritatea pacienților nu au plângeri, dar hernia hiatală predispune la GERD sau agravează simptomele refluxului preexistent.
Pacienții pot avea reflux fără o hernie hiatală. Durerea unei hernii hiatale seamănă cu natura și localizarea bolilor de inimă. Există adesea dificultăți de respirație și palpitații.
Nu există o relație clară între mărimea herniei și severitatea simptomelor.
Complicații specifice herniilor hiatale:
- Complicații esofagiene - sângerări datorate esofagitei, eroziuni superficiale (așa-numitele ulcere (ale lui Cameron)) sau ulcere mai profunde care duc la anemie cu deficit de fier. Incidența herniilor hiatale mari la pacienții cu anemie feriprivă este de 6-7%. Hemoragiile masive sunt rare, dar potențial letale
- Complicații neesofagiene - încarcerare
- Durerea bruscă ascuțită a pieptului și a abdomenului superior, combinată cu greață fără incapacitate de vărsat și incapacitate de a plasa un tub nazogastric, se numește triada Borchardt și este indicativă a acestei complicații. Necesită tratament chirurgical urgent.
Pentru diagnosticarea și determinarea tipului de hernie hiatală, se utilizează în principal metode imagistice și endoscopice:
Radiografii ale esofagului și stomacului cu contrast de bariu
În multe cazuri, herniile hiatale se găsesc întâmplător pe radiografiile toracice cu altă ocazie. Cu toate acestea, utilizarea contrastului de bariu permite o bună orientare anatomică și oferă informații despre dimensiunea sacului herniar și a defectului.
Constatări tipice sunt dilatarea capătului esofagului în herniile de tip I, orificiul hiatal dilatat, prezența pliurilor stomacale deasupra diafragmei și refluxul de contrast cu esofagul.
Examinarea contrastului permite diferențierea diferitelor tipuri de hernii.
Fibrogastroscopie
La tipul I, diagnosticul se face imediat ce trece prin partea distală a esofagului, arătând articulația gastroesofagiană și deschiderea diafragmatică de sub aceasta. În tipul II, articulația gastroesofagiană se află la locul său normal, dar după trecerea fibroscopului prin hiatul diafragmatic și examinarea stomacului, se observă un prolaps al unei părți a acestuia în piept.
Examenul endoscopic permite diagnosticarea complicațiilor, cum ar fi esofagita erozivă, ulcerele din hernia hiatală, esofagul Barrett, tumorile.
Manometria esofagiană și Ph-metria
Aceste metode au o sensibilitate redusă la diagnosticul herniilor hiatale, dar oferă informații despre funcția DES
Tratament non-chirurgical:
- Modificări ale stilului de viață care duc la reducerea simptomelor GERD - renunțarea la fumat, consum redus de cofeină, mese ușoare după-amiaza, ridicarea corpului la culcare.
- Antiacide - blocante H2, inhibitori ai pompei de protoni (PPI)
- Medicamente care îmbunătățesc motilitatea esofagiană și gastrică
- Corectarea anemiei cu deficit de fier
Cele mai eficiente terapii medicamentoase sunt PPI - bine tolerate, cu efecte secundare rare - cefalee, diaree, dureri abdominale. Pot fi folosite mult timp, deși utilizarea lor este asociată cu apariția polipilor gastrici - formațiuni hiperplazice benigne care nu malignizează.
Interventie chirurgicala:
Principalele tehnici utilizate pentru tratarea GERD și a herniilor hiatale sunt:
* Nissen
Poate fi efectuat atât în mod deschis, cât și laparoscopic.
După eliberarea sacului herniar și disecția capătului esofagului, dimensiunea deschiderii hiatale este redusă prin sutura picioarelor diafragmei. Apoi se formează o manșetă de 360 ° din fundul stomacului din jurul articulației gastroesofagiene.
Ca variantă se utilizează hemifundoplicarea anterioară de 180o Dor sau ciorba posterioară de 180o.
* Belsey Mark IV
Tehnica cu acces transtoracic. Se aplică două rânduri de suturi între esofag și fundul stomacului, care sunt strânse secvențial, restabilind astfel zona de presiune ridicată sub diafragmă. Picioarele diafragmei sunt suturate pentru a corecta deschiderea hiatală dilatată.
Tehnica accesului abdominal. Suturile trebuie să treacă prin părțile anterioare și posterioare ale cardiei gastrice și prin fascia preaortică sau lig. arcuatum (locul în care cele două picioare ale diafragmei fuzionează în spatele esofagului). Când sunt strânși, unghiul dintre esofag și stomac devine mai ascuțit și mecanismul antireflux este întărit.
Tehnicile chirurgicale antireflux elimină simptomele GERD la 90% dintre pacienți. În majoritatea cazurilor, alegerea tehnicii depinde de chirurgul care știe cel mai bine. Cea mai preferată tehnică este fundoplicarea laparoscopică Nissen.
- Distonie vegetativă - Terapie energetică cu SCENAR - Dr. Marieta Jeleva, Centrul de Medicină Energetică
- Recuperare după operație pentru hernia de disc BG-Mamma
- Posibilități de aplicare a tapetului neuromuscular - Centrul Medical; Dr. Mikhail Iliev
- Recuperare după ruperea meniscului la sportivi - Centrul Ortopedic Kinov
- Centrele Eco SPA Centrul SPA Hotel Pirin Park