Spitalul Tokuda - Sofia
Amenoreea este absența sângerărilor menstruale. Acest lucru este normal la femeile prepubertale, gravide și în postmenopauză. Amenoreea primară este absența menarchei până la vârsta de 16 ani. vârsta în prezența unei creșteri normale și a caracteristicilor sexuale secundare. În absența caracteristicilor sexuale secundare, diagnosticul amenoreei primare ar trebui să înceapă la vârsta de 13 ani. vârstă. Pubertatea apare atunci când crește secreția hormonului de eliberare a gonadotropinei (GnRH) din hipotalamus (HT), care este suprimat prepubertal. GnRH stimulează secreția și sinteza hormonilor gonadotropi LH și FSH din hipofiza anterioară. Acestea stimulează secreția hormonilor sexuali de către gonade, inițierea apariției dezvoltării sexuale secundare. Progresia pubertății la fete începe de obicei între 9-11 ani. îmbătrânesc cu telarhie, urmată de accelerarea creșterii și menarhă. Vârsta medie pentru debutul menarchei a fost de 12,7 ani (9-15 ani), 15 ani fiind + 2 SD, 16 ani + 3 SD peste vârsta medie. Pubarche apare de obicei între debutul telarchei și vârful de creștere.
Nivelul disfuncției endocrine a hipotalamusului - hipofizarului - ovarelor determină fiziopatologia amenoreei primare. Când procesul primar afectează ovarele, nivelul seric al gonadotropinelor LH și FSH este crescut, condițiile sunt de obicei constante și sunt clasificate ca hipogonadism hipergonadotrop. Când procesul primar afectează HT sau glanda pituitară, nivelul hormonilor gonadotropi este scăzut - hipogonadism hipogonadotrop [7].
I. Hipogonadismul hipogonadotrop
Cauze hipotalamice
Întârzierea constituțională în creștere și dezvoltarea pubertară reprezintă 30% din cazuri și este o variantă a normei în care există ereditate. Vârsta osoasă corespunde mai mult înălțimii decât vârstei calendaristice.
Defecte și sindroame genetice: sindromul Kallmann, deficitul de leptină sau defectul receptorului, Prader-Willi, sindromul Bardet-Biedl.
Afectarea fizică a HT de la tumori, procese infiltrative, traume, radioterapie craniană; Infecții ale SNC.
Cauze hipofizare
Defectele genetice care duc la amenoree primară și întârzierea dezvoltării pubertale sunt: defecte ale genei receptorului GnRH; mutații ale genei FSH ßsubunității.
Afectarea fizică a hipofizei se poate datora adenoamelor hipofizare, sindromului sella gol, infecțiilor, proceselor infiltrative, traumatismelor, chimioterapiei și radioterapiei, hipofizei autoimune, proceselor degenerative. Prolactinoamele duc la întârzierea pubertății, amenoreei și galactoreei. De obicei apar după vârsta de 1 an. Microadenoamele sunt mai frecvente, corespunzând la 80-90% din terapia medicamentoasă cu agoniști de dopamină [4]. Hiperprolactinemia apare nu numai în tumori, ci și în timpul sarcinii, hipotiroidism, insuficiență renală, ciroză. Craniofaringiomul este cea mai comună (80-90%) tumoare hipofizară în copilărie cu hipogonadism în 40% din cazuri.
II. Hipogonadism hipergonadotrop
Insuficiența gonadică primară, în care reglarea pozitivă a feedback-ului stimulează o creștere a FSH și LH, determină starea hipogonadismului hipergonadotrop. La persoanele cu un cariotip care implică cromozomul Y, există un risc de 25% de malignitate gonadică, necesitând gonadectomie profilactică.
Agenezia gonadică se referă la absența completă a gonadelor, mai frecvent asociată cu cariotipul 46, XY, care se prezintă cu organe genitale externe feminine și infantilism sexual.
Disgenezia gonadică este identificată cu sindromul Turner (TS) cu o frecvență de 1: 2000 nou-născuți. Mai mult de 50% au 45, cariotip X, alții - 46, XX cariotip cu un cromozom X anormal - inel, izocromozom, deleții genetice. La 20-35% dintre pacienții cu TS au mozaicism 45, X/46, XX. Variantele cariotipului determină diferența în expresia clinică. Lipsa genei SHOX determină statura scurtă; POF1 Anomaliile genei POF2 determină insuficiența ovariană prematură (POF). Prenatal și în primele luni de viață, se observă pierderea de ovocite, atrezia foliculară și fibroza stromală. Pubertatea poate apărea la 30% dintre pacienți și fertilitatea la 2-5%. Clinic, în perioada neonatală, se constată umflarea mâinilor și a picioarelor. În TS, se observă anomalii cardiace pe partea stângă (CoAo), pterygium, păr occipital scăzut, hipoplazie a unghiilor, cubitus valgus, osul metacarpian scurt, supraponderal, osteoporoză, otită cronică, asociere cu endocriidită autoimună. Anomaliile renale se găsesc la 50% dintre pacienți. La o vârstă ulterioară, există o întârziere a creșterii cu o înălțime finală de 147,3- + 6,0 cm, precum și pubertate întârziată cu infantilism sexual la majoritatea fetelor. Au fost raportate niveluri ridicate de FSH și niveluri scăzute de E2 [3, 8].
Disgenezie gonadică mixtă. La 5-9% dintre pacienții cu TS există un cromozom Y cu mozaicism 45, X/46, XY sau într-un cromozom suplimentar. Persoanele au o gonadă dungată și una cu funcție testiculară; fenotip feminin, intersex sau mascul în funcție de cantitatea de Y disponibilă.
Disgenezie gonadică pură. Pacienții au un cariotip 46, XX sau 46, XY cu gonade striate, infantilism sexual și înălțime normală.
III. Defecte ale enzimei steroizi
Hiperplazie suprarenală lipoidă congenitală - apare cu acumularea de colesterol în glandele suprarenale, lipsa steroidogenezei, crizele suprarenale cu pierderea de sare, 46, XY cu fenotipul feminin. Deficiență de 17-α hidroxilază, 17,20-desmolază, 17β-HSD [2]. Deficitul izolat de 17-α hidroxilază în steroidogeneză cu blocarea producției de cortizol și androgeni, creșterea DOC și corticosteronului prin stimularea ACTH crescută, care determină absența crizelor suprarenale, a hipertensiunii arteriale și a hipokaliemiei. Indivizii au un fenotip feminin, infantilism sexual, gonadotropine crescute. Deficitul de aromatază fără conversie de androgeni în estrogen. Se manifestă prin virilizare, organe genitale intersexuale, infantilism sexual sexual pubertar, amenoree, ovare polichistice, E2 scăzut, testosteron crescut.
Deficiența 5α-reductazei cu conversie redusă a testosteronului în dehidrotestosteron are variații clinice la 46, XY persoane. Diagnosticul târziu se poate prezenta ca femei fenotipice cu amenoree, voce îngroșată, mușchi măriți, clitoromegalie, fără ginecomastie.
Defecte genetice - mutații ale genei receptorilor FSH și LH.
Insuficiență ovariană precoce (POF) - datorită radioterapiei, infecțiilor, ooforitei autoimune (3-4%) asociate cu APS I și II, ovarelor rezistente, galactozemiei, idiopatică.
Sindromul de insensibilitate androgenă (AIS) - CAIS complet și PAIS parțial, are moștenire legată de X și este cauzat de insensibilitatea androgenă periferică. CAIS are un cariotip 46, XY, un fenotip feminin de înălțime normală și telarhe, păr rar sau lipsit, lipsa structurilor uterului și a lupului, gonade labiale sau inghinale palpabile, amenoree primară. Sindromul testiculului dispărut 46, cariotipul XY, cu regresie intrauterină a testiculelor - femei fenotipice, fără dezvoltare pubertală, cu FSH și LH crescute, testosteron scăzut, AMH și E2.
IV. Anomalii congenitale și anatomice
Cele mai frecvente anomalii care conduc la amenoree anatomice (15% din amenoreea primară) sunt himenul neperforat, septul vaginal transversal, care apar cu dureri pelvine ciclice, masă perirectală de sânge sechestrată în vagin. Tulburarea este corectată chirurgical. Atrezia vaginală - sindromul Mayer-Rokitansky-Kuster-Hauser, se datorează agenezei sistemului ductal Mueller cu aplazie a uterului și a vaginului superior la femeile cu dezvoltare sexuală normală și 46, XX cariotip.
Amenoreea primară poate fi asociată cu pubertatea întârziată, precum și cu debutul pubertății fără și cu exces androgen.
V. Amenoreea în combinație cu excesul androgen cu acnee și hirsutism
Abordarea diagnosticului
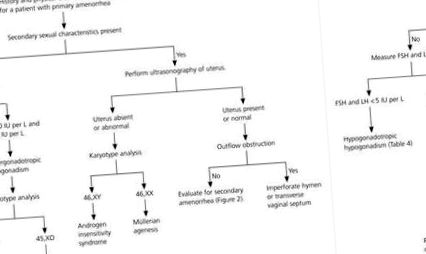
La copii și adolescenți, este necesară o abordare atentă, în concordanță cu vârsta, maturitatea psihologică și emoțională a pacientului (Fig. 1).
Istoricul medical. Istoricul familial al pubertății târzii la părinți; povara bolii; creșterea părintească și calculul creșterii finale țintă. Istoria perinatală. Istoricul bolilor, leziunilor, intervențiilor chirurgicale, tratamentului medical. Stare socială, civilă, factori psihosociali, activitate fizică, nutriție, simptome ale bolilor sistemice .
stare. Evaluarea înălțimii, greutății, IMC, curbelor de creștere și greutate, dezvoltarea intelectuală. Gradul de dezvoltare pubertară conform lui Tanner, caracteristic organelor genitale externe. Prezență de hirsutism, acnee, acantoză, galactoree, vitiligo, hiperpigmentare, vergeturi violete, simptome ale bolilor cronice, stigme dismorfice, hipertensiune arterială. Starea neurologică, fundul și perimetrele, evaluarea auzului și a mirosului.
Teste de laborator - vizând boli sistemice și infecții. Stare hormonală - niveluri serice de FSH, LH, E2, fT4, TSH, prolactină, 17 (OH) P, DHEAS, androstendionă, progesteron, testosteron, cortizol, ACTH.
Vârsta osoasă, evaluarea cu ultrasunete a structurilor genitale uterului, ovarelor, dacă este necesar RMN. RMN al HT și al hipofizei.
Analiza citogenetică.
Tratamentul amenoreei primare
În amenoreea funcțională începe cu progesteron timp de 10 zile în primele 10 zile ale lunii timp de 3 luni. Dacă nu apare sângerare, treceți la terapia combinată estrogen/progesteron. În caz de sângerare, tratamentul cu progesteron este suficient. În amenoreea primară, tratamentul cauzei de bază este necesar ca simptom al bolii.
Terapia de substituție hormonală în amenoreea primară este aceeași indiferent dacă hipogonadismul este hipo- sau hipergonadotrop. Scopul este de a induce pubertatea fără a accelera închiderea articulațiilor epifizare, de a optimiza potențialul de creștere, de a atinge masa osoasă optimă. Inițializarea pubertății ar trebui să înceapă la vârsta de 12-14 ani. vârstă în funcție de creșterea satisfăcătoare. Terapia cu estrogen începe singură cu o doză mică de 1/8 - ¼ din cea la adulți cu o creștere treptată pe o perioadă de 2 până la 4 ani, cu urmărirea pacienților la intervale de 6 luni. Terapia cu progesteron este importantă în prevenirea hiperplaziei endometriale și a carcinomului. Este inclus în caz de sângerare sau la 2-2,5 ani după începerea terapiei cu estrogeni timp de 7-10 zile ale ciclului.
FIG. 1. Algoritm pentru cele mai frecvente forme de amenoree primară [5]
1. Ahima, R. S. Grăsime corporală, leptină și amenoree hipotalamică. - N. Engl. J. Med., 351, 2004, N 10, 959-962.
2. Auchus, R. J. Genetica, patopiziologia și managementul P450c17. - Endocrinol. Metab. Clin. North Am., 30, 2001, nr. 1, 101-111.
3. Bondy, C. A. Îngrijirea fetelor și augurul cu sindromul Turner, un ghid al grupului de studiu TS. - J. Clin. Endocrinol. Metab., 2007, ianuarie. 92, nr. 1, 1025.
4. Gillam, M. P., M. E. Molitch și G. Lombardi. Progrese în tratamentul prolactinoamelor. - Endocr. Rev., 27, 2006, nr. 5, 485-534
5. Maestru-Vânător, T. și D. Heiman. Amenoree Evaluare și tratament. - Sunt. Fam. Medic, 15, 73, 2006, N 8, 1374-1382.
6. Consens revizuit din 2003 cu privire la criteriile de diagnostic și riscul de sănătate pe termen lung legat de SOP. - Zumzet. Reprod., 19, 2004. N 1, 41-47
7. Sarafoglou, K., G. F. Hoffmann și K. S. Roth. Endocrinologie pediatrică și erori înnăscute ale metabolismului, 2009, 557-575, 601-619.
8. Sybert, V. P. și E. McCauley. Sindromul Turner. - N. Engl. J. Med., 351, 2004, N 12, 1227-1238.
- Diagnosticul diferențial al coma, numărul 62014 Pediatrie practică
- Spitalul Alexandrovska folosește o nouă metodă pentru diagnosticarea cancerului - Bulgaria
- A DOUA CONFERINȚĂ ȘTIINȚIFIC-PRACTICĂ PREVENIREA, DIAGNOSTICUL ȘI TERAPIA
- Spitalul Alexandrovska folosește o nouă metodă pentru diagnosticarea cancerului - NOVA
- Copiii din familiile sărace suferă de 3 ori mai des de supraponderalitate și obezitate Practic