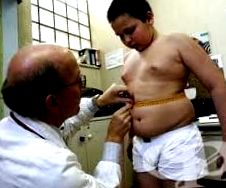
Obezitate în abdomen, Denumită și obezitate de tip abdominal, visceral, central, android sau „măr”, este un factor determinant major al sindromului metabolic (SM), denumit anterior sindromul X. Este o combinație a celor mai semnificativi factori de risc cardiovascular: obezitate abdominală, hipertensiune arterială, dislipidemie și rezistență la insulină cu hiperinsulinemie. De aceea se mai numește și „cvartetul mortal”.
Se estimează că aproximativ ¼ din populația adultă are în prezent SM. Este una dintre țările de frunte în ceea ce privește morbiditatea și mortalitatea la nivel mondial. Alte componente ale SM includ:
- tulburări de glucoză în repaus alimentar, toleranță redusă la carbohidrați (considerată o afecțiune pre-diabetică) sau diabet zaharat de tip 2 (diabet zaharat (aisberg al tulburărilor de glucoză)
- dislipidemie aterogenă (trigliceride ridicate, apolipoproteină B LDL-colesterol colesterol total și „rău” și colesterol HDL „bun” scăzut și apolipoproteină A1)
- hipertensiune arterială (hipertensiune arterială)
Cauzele SM nu sunt încă pe deplin înțelese, dar rolul a doi factori a fost cu siguranță dovedit:
- obezitatea centrală, care, ca screening de masă, este cel mai bine evaluată prin măsurarea circumferinței taliei
- prezența rezistenței la insulină, care este un factor important în dezvoltarea toleranței la glucoză afectată în obezitatea abdominală
Există diferite definiții ale SM în diferite grupuri de lucru, dar la adulții de astăzi, în practica clinică, se folosește definiția consensuală a Federației Internaționale a Diabetului din 2007, iar diagnosticul se face pe baza următoarelor criterii:
1. Prezența unui tip central de obezitate, care pentru rasa europeană este evaluată ca circumferință a taliei la bărbați peste 94 cm și la femei peste 80 cm. Cu un IMC> 30 mg/kg2, un tip visceral de obezitate este considerat inutil și nu este necesar.măsurarea circumferinței taliei,
plus cel puțin doi dintre următorii indicatori:
2. Nivel de trigliceride (Tg) peste 1,7 (150 mg/dl) mmol/l sau tratament specific pentru Tg crescut
3. Scăderea colesterolului HDL „bun” sub 1,29 mmol/l (50 mg/dl) la femei și sub 1,03 mmol/l (40 mg/dl) la bărbați sau tratament specific în legătură cu reducerea acestuia
4. Tensiunea arterială sistolică peste 130 mmHg și/sau diastolică peste 85 mmHg sau tratament specific pentru hipertensiunea arterială
5. Deficiență de glicemie în repaus alimentar - zahăr din sânge peste 5,6 mmol/l sau toleranță redusă la glucoză sau diabet de tip 2 diagnosticat
La copii și adolescenți, diagnosticul se face și pe baza criteriilor Federației Internaționale a Diabetului din 2007, care sunt următoarele pentru diferite grupe de vârstă:
De la 6 la 10 ani
1. Circumferința taliei peste percentila 90 pentru sexul și vârsta respectivă
SM nu poate fi dovedit. Sunt necesare studii suplimentare în sarcinile familiale pentru SM, diabet zaharat de tip 2, dislipidemie, hipertensiune, boli cardiovasculare și obezitate.
Primul și principalul factor este obezitatea combinată cu acanthosis nigricans, care este o expresie a hiperinsulinismului.
De la 10 la 16 ani
1. Circumferința taliei peste percentila 90 pentru sexul și vârsta respectivă
2. Tg crescut peste 1,7 mmol/l
3. HDL-colesterol „bun” redus sub 1,03 mmol/l (40 mg/dl)
4. Presiunea arterială sistolică peste 130 mmHg și/sau tensiunea arterială diastolică peste 85 mmHg
5. Glicemia de post peste 5,6 mmol/l
Peste 16 ani
Sunt utilizate criteriile pentru adulți.
Orice creștere a IMC la copii și adolescenți cu 0,5 mg/m2 este asociată cu o creștere a riscului de SM cu 50%, 1/3 din copiii și adolescenții cu obezitate îndeplinind criteriile pentru SM.
Obezitatea abdominală în copilărie și adolescență se corelează adesea cu rezistența la insulină (IR) și hiperinsulinemia, care, dacă nu se realizează pierderea în greutate sau nu se inițiază tratamentul, tind să persiste în timp, ducând la creșterea metabolismului cardiac. Risc cu dezvoltarea glucozei afectate. toleranță, diabet de tip 2 și SM.
Relația dintre cantitatea de grăsime din abdomen și sensibilitatea redusă la insulină a fost confirmată în multe studii. Aceasta din urmă se datorează faptului că în obezitatea de tip abdominal există un flux crescut de acizi grași liberi din grăsimea abdominală către ficat, susținând astfel metabolismul grăsimilor și nu al zahărului din sânge.
Acumularea de grăsime în abdomen este asociată cu modificări ale profilului de grăsime (dislipidemie), care sunt mai frecvente la bărbați.
Semnificația predictivă a circumferinței taliei pentru prezența modificărilor nivelurilor de Tg și HDL-colesterol determină introducerea termenului „talie hipertrigliceridemică”.
Dislipidemia aterogenă este adesea asociată cu boli hepatice grase nealcoolice (NSCLC), care amenință să devină una dintre cele mai frecvente boli în rândul copiilor. Se caracterizează prin depunerea crescută a grăsimii în ficat, al cărei conținut depășește 5 până la 10% din greutatea proprie și include modificări histologice care variază de la steatoză la steatohepatită nealcoolică. Steatohepatita se caracterizează prin depunerea de Tg în celulele hepatice și este o afecțiune benignă. În steatohepatita nealcoolică, pe lângă depunerea grăsimilor, există modificări inflamatorii și fibroase la nivelul ficatului, iar starea poate evolua către ciroză. În prezent, NSCLC este cea mai frecventă cauză de ciroză la copii și transplant de ficat la adulți în Statele Unite.
Obezitatea abdominală este, de asemenea, asociată cu dezvoltarea unui răspuns inflamator cronic, care joacă un rol important în apariția complicațiilor legate de obezitate. Există markeri crescuți ai inflamației, cum ar fi interleukina 6 (IL-6), factorul de necroză tumorală-alfa (TNF-α), proteina C-reactivă foarte sensibilă (hs CRP) și altele. Acest tip de inflamație este de grad scăzut și cronic și nu este identic cu inflamația cronică și acută clasică în infecții sau leziuni.
CRP foarte sensibil se formează în ficat sub influența IL-6 și TNF-α și este un factor de risc independent pentru dezvoltarea infarctului miocardic, moartea subită cardiacă, accident vascular cerebral, insuficiență arterială periferică.
SM netratată duce la dezvoltarea rapidă și progresivă a modificărilor vasculare aterosclerotice cu risc cardiovascular și cerebrovascular crescut, precum și la tulburări ale metabolismului glucozei, al căror rezultat final este diabetul de tip 2. Acestea au la rândul lor o durată redusă și o calitate a vieții înrăutățită., handicap și mortalitate crescute.
Toate aceste fapte necesită prevenirea, depistarea precoce și tratamentul componentelor individuale ale SM.
- Obezitatea infantilă - la ce complicații duce
- Obezitatea abdominală - un factor de risc pentru diabetul de tip 2
- Obezitate Care sunt riscurile pentru sănătate asociate cu obezitatea
- Obezitatea - ce tipuri este și la ce duce
- Obezitatea în timpul sarcinii duce la întârzierea nașterii și la alte complicații obstetricale