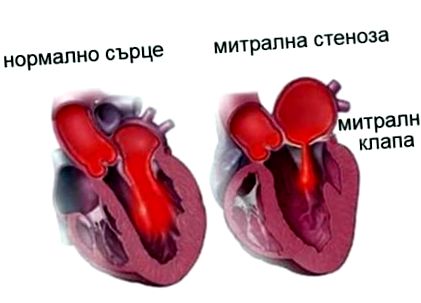
Stenoza mitrală este o boală cardiacă valvulară caracterizată prin îngustarea deschiderii valvei mitrale a inimii. Valva mitrală are de obicei aproximativ 5 centimetri pătrați în timpul diastolei. Orice reducere a suprafeței sub 2 centimetri pătrați provoacă stenoză mitrală. Fibrilația atrială este o complicație obișnuită a măririi rezultate a atriului stâng, care poate duce la complicații tromboembolice sistemice, cum ar fi accident vascular cerebral.
Aparatul valvei mitrale este format din inele mitrale, saci anteriori și posteriori, corzi și mușchii papilari anteromediali și laterali laterali. Este cel mai complex dintre valvele cardiace și este adesea afectat de boli.
Panourile din față și din spate au aproximativ aceeași zonă. Cu toate acestea, acestea diferă semnificativ ca formă și atașament inelar. Canalul mitral anterior este o structură asemănătoare limbii și are aproximativ un raport lungime-lățime. Vela din spate, pe de altă parte, are o formă de semilună și are un raport scăzut între înălțime și lățime. Ocupă două treimi din inelul valvei mitrale, care îi întărește cadrul și îl face mai favorabil recuperării chirurgicale. Cu toate acestea, poate fi mai susceptibil la patologii care determină fixarea pânzei, cum ar fi calcificarea inelară mitrală și boala reumatică.
Epidemiologie
Aceste etiologii diferite ale stenozei mitrale non-reumatice au distribuții de vârstă diferite. De exemplu, congenitalul este o boală a nou-născutului și copilăriei, în timp ce stenoza mitrală reumatică apare de obicei în deceniile a treia și a patra de viață, iar stenoza mitrală degenerativă - în deceniile a șaptea și a opta. Boala pare să afecteze mai mult femeile decât bărbații.
Etiologie
Cauzele mai puțin frecvente ale stenozei mitrale sunt calcificarea pliantelor valvei mitrale și ca formă de boli cardiace congenitale. Cu toate acestea, există cauze primare ale stenozei mitrale care rezultă din fisura valvei mitrale. Aceasta este cea mai frecventă boală cardiacă valvulară în timpul sarcinii.
Alte cauze includ endocardita infecțioasă, în care vegetația poate favoriza un risc crescut de stenoză. Alte cauze rare includ calcificarea anulară mitrală, fibroelastoză endomiocardică, sindromul carcinoid malign, lupus eritematos sistemic, boala Fabry și artrita reumatoidă.
Stenoză mitrală degenerativă
Calcificarea mitrală inelară este frecventă la vârstnici și este asociată cu hipertensiune arterială, boli aterosclerotice și adesea stenoză aortică. Calcificarea izolată a inelului mitral poate avea o semnificație hemodinamică redusă. Cu toate acestea, atunci când calcificarea se răspândește pe pânze, acest lucru le poate limita mobilitatea și poate crea un gradient de repaus pe toată supapa. Comprimarea sau calcificarea valvelor predomină la baza velelor. De asemenea, este important să rețineți că la pacienții cu calcificare anulară mitrală, comisurile sunt deschise. Acest lucru este în contrast cu valva reumatică, în care fuziunea comsurală este norma.
Dezvoltarea calcificării inelare mitrale este un proces cronic care implică modificări degenerative în inelul mitral care duc la calcificarea acestuia. Mecanismul exact de debut și progresie a afecțiunii rămâne de elucidat, deși unii sugerează că calcificarea inelară mitrală poate fi un proces aterosclerotic. Calcificarea inelară mitrală are consecințe prognostice și clinice importante. Este asociat cu un risc crescut de ateroscleroză, boală coronariană, accident vascular cerebral ischemic, fibrilație atrială, tulburări de conducere, endocardită infecțioasă și mortalitate cardiovasculară.
Un alt lucru demn de menționat aici este calcificarea anulară mitrală cazeoasă. Aceasta este o opțiune rară și adesea subestimată. Are două componente - un miez moale central și carcasa exterioară de calciu. Nucleul moale este format din calciu, colesterol și acizi grași într-un material alb, cazeos, ca pasta de dinți, din cauza necrozei de lichidare. Analiza microscopică a materialului cazeos a arătat eozinofile amorfe, macrofage și limfocite cu zone dispersate de calcificare și necroză. „Nucleul ecolucent moale” care înconjoară este „învelișul de calciu dur echo-luminos”. Datorită acestor descoperiri ecocardiografice, calcificarea anulară mitrală cazeoasă poate fi uneori interpretată greșit ca o tumoare, un abces sau un tromb.
Stenoza mitrală congenitală
Stenoza mitrală congenitală este o afecțiune extrem de rară, diagnosticată în principal intrauterin sau la scurt timp după naștere. Spectrul stenozei mitrale congenitale variază de la stenoza mitrală congenitală izolată la structurile subdezvoltate ale inimii stângi. Există două sisteme de clasificare: anatomice, propuse de Ruckman și Van Praagh în 1978 și funcționale, propuse de Carpentier și Chauvaud în 1990. Rezultatele clinice depind de vârsta de prezentare, leziunile asociate, gradul și mecanismul stenozei mitrale, regurgitația mitrală asociată și gradul de implicare a mușchilor papilari. În ultimele câteva decenii, progresele în tehnicile chirurgicale au condus la trecerea la reconstrucția valvei mitrale în schimbul mortalității și morbidității îmbunătățite. Din păcate, totuși, la fel ca în majoritatea intervențiilor chirurgicale congenitale, procedura de recuperare este paliativă, iar pacienții au nevoie de intervenții chirurgicale suplimentare pe tot parcursul vieții.
Stenoza mitrală indusă de radiații
Boala indusă de radiații este o complicație tardivă a radiațiilor. Prezintă de obicei două până la trei decenii după radioterapie și este asociat cu doza cumulativă de radiații. Poate fi dificil să se distingă stenoza mitrală indusă de radiații de stenoza mitrală degenerativă pură datorită unor constatări ecocardiografice comune, cum ar fi prezența calcificării inelare. Cu toate acestea, distincția constă în distribuția calciului. Spre deosebire de degenerativ, care implică în principal inelul posterior, stenoza mitrală indusă de radiații are ca rezultat de obicei calcificarea inelului mitral anterior. Alte descoperiri specifice bolii induse de radiații includ implicarea altor structuri cardiace, cum ar fi calcificarea severă și progresivă a valvei aortice și a canalului mitral anterior, îngroșarea vălului aortomitral și a pericardului, ducând la cardiomiopatie constrictivă în cazuri severe. O altă caracteristică este tendința de a produce leziuni regurgitante peste leziunile stenotice. Spre deosebire de stenoza mitrală degenerativă, indusă de radiații, se poate distinge ușor de stenoza mitrală reumatică din cauza lipsei de fuziune comunală și a lipsei implicării structurilor subvalvulare.
Fiziopatologie
Aria normală a deschiderii supapei mitrale este de aproximativ 4 până la 6 centimetri pătrați. În fiziologia cardiacă normală, valva mitrală se deschide în timpul diastolei ventriculare stângi pentru a permite curgerea sângelui din atriul stâng în ventriculul stâng. Valva mitrală normală nu va interfera cu fluxul de sânge de la atriul stâng la ventriculul stâng în timpul diastolei (ventriculare), iar presiunile din atriul stâng și ventriculul stâng în timpul diastolei ventriculare vor fi egale. Rezultatul este că ventriculul stâng se umple cu sânge în timpul diastolei ventriculare timpurii, doar o mică parte din sângele suplimentar contribuind la contracția atriului stâng în timpul diastolei ventriculare tardive.
Când aria valvei mitrale coboară sub 2 centimetri pătrați, valva împiedică fluxul de sânge către ventriculul stâng, creând un gradient de presiune prin valva mitrală. Acest gradient poate fi crescut prin creșterea ritmului cardiac sau a ritmului cardiac. Pe măsură ce gradientul prin valva mitrală crește, timpul necesar pentru umplerea ventriculului stâng cu sânge crește. În cele din urmă, ventriculul stâng necesită forță atrială pentru a se umple cu sânge. Pe măsură ce ritmul cardiac crește, timpul în care ventriculul stâng este în diastolă și se poate umple cu sânge (numit perioada de umplere diastolică) scade. Când ritmul cardiac depășește un anumit punct, perioada de umplere diastolică este insuficientă pentru a umple ventriculul cu sânge și presiunea se acumulează în atriul stâng, ducând la congestie pulmonară.
Când aria valvei mitrale atinge mai puțin de 1 centimetru pătrat, va exista o creștere a presiunii în atriul stâng (necesară pentru trecerea sângelui prin valva stenotică). Deoarece presiunea diastolică ventriculară stângă normală este de aproximativ 5 mmHg, un gradient de presiune a valvei mitrale de 20 mmHg datorită stenozei mitrale severe va avea ca rezultat o presiune atrială stângă de aproximativ 25 mmHg. Această presiune atrială stângă este transmisă vasculaturii pulmonare și provoacă hipertensiune pulmonară. Presiunile capilare pulmonare la acest nivel determină un dezechilibru între presiunea hidrostatică și presiunea oncotică, ceea ce duce la extravazarea lichidului vascular și la adunarea lichidului în plămâni (insuficiență cardiacă congestivă care provoacă edem pulmonar).
Supraîncărcarea constantă a presiunii atriale stângi va crește dimensiunea atriului stâng. Pe măsură ce atriul stâng crește în dimensiune, devine mai predispus să dezvolte fibrilație atrială.
Pacienții cu stenoză mitrală provoacă o serie de modificări hemodinamice care deseori determină deteriorarea stării clinice a pacientului. Scăderea ritmului cardiac asociat cu creșterea ritmului cardiac și scurtarea timpului diastolic duce adesea la insuficiență cardiacă congestivă. În plus, atunci când apare fibrilația atrială, embolizarea sistemică devine un pericol real.
Stenoza mitrală progresează de obicei lent (de-a lungul deceniilor) de la semnele inițiale ale stenozei mitrale la simptomele clasei funcționale II NYHA până la dezvoltarea fibrilației atriale la dezvoltarea simptomelor clasei funcționale III sau IV NYHA. Odată ce un individ dezvoltă simptome NYHA de clasa III sau IV, progresia bolii se accelerează și starea pacientului se agravează.
Tablou clinic
Simptomele clinice ale stenozei mitrale non-reumatice (valvulare) depind de stadiul bolii. În stenoza ușoară, inițial nu există plângeri. Mai târziu, capacitatea fizică scade, pacientul raportează dificultăți de respirație, tuse, opresiune în zona inimii și palpitații. Cu stenoza mai severă, severitatea dificultății de respirație crește, există dispnee nocturnă paroxistică (astm cardiac), episoade de edem pulmonar, hemoptizie. Odată cu apariția insuficienței cardiace drepte, apar edeme periferice, nocturie, revărsături pleurale (când sunt absente), greutate în hipocondrul drept datorită hepatomegaliei, apar ascite. Durerea toracică sau disconfortul asemănător anginei sunt observate la un procent mic de pacienți cu stenoză mitrală. Din cauza hipertensiunii pulmonare, a bolilor cardiace ischemice sau a emboliei coronariene.
Povara atriului stâng cu dezvoltarea modificărilor structurale și electrofiziologice în acesta duce la apariția fibrilației atriale. Uneori poate fi prima manifestare a stenozei mitrale. Pierderea contracției atriale și scurtarea diastolei în dezvoltarea fibrilației atriale sunt motivul reducerii umplerii ventriculare.
Simptomele obiective în stenoza mitrală (reumatică) non-reumatică sunt insuficiența mitrală, constatarea auscultatorie specifică, semne de creștere a presiunii capilare pulmonare, semne de hipertensiune pulmonară, manifestări ale scăderii debitului cardiac, aritmie absolută în fibrilația atrială.
La auscultație, prima bătăi a inimii este de obicei puternică și poate palpabilă datorită forței crescute la închiderea valvei mitrale.
Componenta P2 (pulmonară) a celui de-al doilea ton cardiac (S2) va fi puternică dacă hipertensiunea pulmonară severă se datorează stenozei mitrale.
Clicul este un sunet suplimentar care poate fi auzit după componenta A2 a celui de-al doilea ton al inimii (S2). Aceasta este deschiderea puternică a valvei mitrale atunci când presiunea din atriul stâng este mai mare decât presiunea din ventriculul stâng.
După deschidere se aude foșnetul diastolic mediu cu accentuare presistolică. Cel mai bine se aude cu clopotul stetoscopului deasupra. Zgomotul se accentuează în poziția decubitului lateral stâng și cu exercițiu izometric.
Stenoza mitrală dilatată prezintă semne de insuficiență cardiacă dreaptă (distensie venoasă jugulară, creștere parasternală, hepatomegalie, ascită) și/sau hipertensiune pulmonară.
Diagnostic
Stenoza mitrală este evaluată folosind măsuri neinvazive și invazive. Testele neinvazive sunt electrocardiograma, radiografia toracică, ecocardiograma. Testul invaziv pentru stenoza mitrală va include cateterizarea cardiacă.
Pe ECG, modificările undei P sugerează o mărire a atriului stâng. Prezența devierii axei drepte și hipertrofia ventriculului drept sugerează hipertensiune pulmonară severă. Un ECG detectează adesea aritmia atrială ca fibrilație atrială.
La radiografia toracică, stadiile incipiente ale stenozei mitrale sunt dimensiunea normală a inimii, îndreptarea marginii stângi a siluetei cardiace, arterele pulmonare principale proeminente, dilatarea venelor pulmonare superioare și deplasarea esofagului cu atriul stâng dilatat. În timpul stadiului cronic sever al stenozei mitrale, radiografia toracică va arăta mărirea tuturor camerelor, arterelor pulmonare și venelor pulmonare.
Ecocardiograma este un instrument foarte util pentru evaluarea etiopatologiei stenozei mitrale, morfologiei, severității și intervenției de tratament. Analiza morfologiei aparatului de valvă mitrală include mobilitatea și flexibilitatea velelor, grosimea și calcificarea velelor.
Cu ajutorul ecocardiografiei Doppler, se pot obține suficiente informații pentru a elabora un plan de tratament și, ca urmare, majoritatea pacienților nu au nevoie de proceduri invazive, cum ar fi cateterismul cardiac.
Ecocardiografia transesofagiană oferă imagini de calitate mai bună decât ecocardiografia transtoracică și este mai precisă în evaluarea trăsăturilor anatomice ale valvei și a prezenței unui tromb atrial stâng. Studiile au arătat că planimetria valvei mitrale este aplicabilă la majoritatea pacienților cu stenoză mitrală reumatică cu ecocardiografie transesofagiană tridimensională.
Cateterismul cardiac este o procedură invazivă. Cateterizarea cardiacă trebuie efectuată pentru a evalua severitatea stenozei mitrale atunci când testele neinvazive sunt neconcludente sau când există o discrepanță între testele neinvazive și rezultatele clinice privind severitatea stenozei mitrale.
Tratament
Tratamentul stenoză mitrală (valvulară) non-reumatică include terapia medicală, altoirea percutană a valvei mitrale și terapia chirurgicală. În prezent, nicio terapie medicală nu poate atenua obstrucția fixă a valvei mitrale. Terapia medicală este axată pe prevenirea endocarditei, îmbunătățirea simptomelor și reducerea riscului de tromboembolism.
Prevenirea endocarditei trebuie utilizată numai la pacienții cu risc crescut înainte de procedurile dentare care implică manipularea țesutului gingival sau perforarea mucoasei bucale. Pacienții cu risc ridicat sunt acei pacienți cu valvulă cardiacă protetică sau material protetic utilizat pentru repararea valvei, antecedente anterioare de endocardită infecțioasă și valvuloplastie cardiacă.
Dacă ritmul este sinusal, terapia medicală este utilizată pentru a îmbunătăți simptomele. Diureticele sunt folosite pentru ameliorarea congestiei. Blocantele beta și/sau blocantele canalelor de calciu ajută la simptomele ritmului cardiac.
Anticoagularea previne evenimentele tromboembolice. Anticoagularea este indicată la pacienții cu stenoză mitrală și fibrilație atrială (paroxistică, persistentă sau persistentă), evenimente embolice anterioare și prezența unui tromb atrial. Warfarina este utilizată în prezent ca anticoagulant. Aspirina sau alte medicamente antiplachetare nu sunt aprobate pentru a reduce riscul tromboembolic de stenoză mitrală.
Valvuloplastia percutană cu balon mitral este o procedură invazivă utilizată pentru gestionarea stenozei mitrale. Este indicat la pacienții simptomatici sau asimptomatici cu hipertensiune pulmonară cu stenoză moderată sau severă și morfologie valvulară favorabilă în absența trombului atrial stâng sau insuficiență mitrală moderată până la severă.
Operația de înlocuire a valvei mitrale este indicată la pacienții cu stenoză mitrală simptomatică moderată sau severă atunci când valvuloplastia percutană cu balon mitral este contraindicată. Metodele de tratament chirurgical includ comisurotomia (inima închisă sau deschisă) și proteza valvulară.
Stenoza mitrală (valvulară) non-reumatică este o boală cu un curs continuu, progresiv, care persistă de-a lungul vieții pacientului. De ani de zile, evoluția bolii este lentă și stabilă, în timp ce într-un stadiu ulterior se constată o deteriorare progresivă. Prognosticul la pacienții fără sau cu simptome ușoare este relativ bun. Rata lor de supraviețuire pe 10 ani este de peste 80%. Dezvoltarea simptomelor severe indică o deteriorare semnificativă a prognosticului, iar la astfel de pacienți supraviețuirea pe 10 ani este între 0% și 15%. Tratament chirurgical în mod semnificativ.
- Rețete populare Astm - există un remediu!
- Lapte A2 - o nouă modă în alimentația sănătoasă
- Ovaz
- Rețete populare Tratamentul osteoporozei cu remedii naturale
- Somn complet cu 4 surse naturale de melatonină