- Informații
- Simptome
- Produse
- Bibliografie
- Comentarii
- Conectivitate
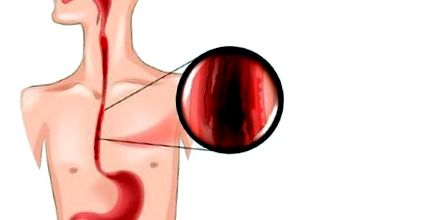
Varicele esofagiene sunt venele varicoase anormale ale esofagului. Sunt vene locale care servesc drept colaterale ale circulației venoase centrale. Varicele esofagiene se pot dezvolta în orice afecțiune care duce la hipertensiune portală, dar sunt cel mai frecvent asociate cu ciroză alcoolică. Astfel, caracteristicile demografice ale pacienților cu varice esofagiene sunt similare cu cele ale pacienților cu ciroză și hipertensiune portală. La nivel mondial, schistosomiaza hepatică este o cauză frecventă a varicelor esofagului. Varicele sunt de obicei asimptomatice până când se rup în lumenul esofagului și duc la hematemeză sau melenă.
Varicele esofagului cu sângerare se găsesc cel mai adesea în partea caudală a esofagului. Cu toate acestea, un loc de sângerare discret este de obicei dificil de identificat patologic.
Epidemiologie
Varicele esofagului apar la aproximativ jumătate dintre persoanele cu ciroză. Sângerarea apare la aproximativ o treime din persoanele cu varice și pune viața în pericol. Fiecare eveniment de sângerare prezintă un risc de deces între 20% și 30%. Până la 70% dintre pacienții netratați mor în decurs de un an de la evenimentul inițial.
La populațiile de pacienți cu ciroză hepatică, prevalența varicelor esofagiene este de 25 până la 70%, în funcție în primul rând de prevalența bolii hepatice în stadiu final. Dintre pacienții cu ciroză hepatică, 10-15% vor dezvolta varice în fiecare an. Varicele esofagiene și gastropatia congestivă se vor dezvolta în cele din urmă la majoritatea pacienților cu ciroză alcoolică. Cu toate acestea, la un subgrup de pacienți, esofagul varicos se poate stabiliza sau chiar regresa. Acest lucru este cel mai probabil să apară la pacienții cu ciroză alcoolică care încetează să bea, dar oprirea abuzului de alcool nu este o garanție a regresiei varicoase. Frecvența sângerării este legată de severitatea bolii de bază și cele mai multe episoade de sângerare apar în primii 2 ani de la detectarea varicelor. În prezent, chiar și cu un tratament optim, 25 până la 50% dintre pacienți mor după prima lor hemoragie. În primele 6 săptămâni după episodul inițial de sângerare, riscul de re-sângerare crește. Cel mai mare risc este în primele câteva zile. Mortalitatea medie asociată cu sângerările ulterioare este de aproximativ 25%, întrucât majoritatea pacienților cu risc crescut mor după prima hemoragie.
Boala hepatică prezintă o predispoziție sexuală, bărbații reprezentând mai mult de 60% dintre pacienții cu boli hepatice cronice și ciroză.
În general, boala hepatică alcoolică și hepatita virală sunt cele mai frecvente cauze ale tulburărilor esofagiene varicoase la ambele sexe. Cu toate acestea, bolile veno-ocluzive și ciroza biliară primară sunt mai frecvente la femei. La femeile cu varice esofagiene, boala hepatică alcoolică, hepatita virală, boala veno-ocluzivă și ciroza biliară primară sunt de obicei responsabile. La bărbații cu varice esofagiene, cauza este de obicei boala hepatică alcoolică și hepatita virală.
Tromboza venei porte și ciroza biliară secundară sunt cele mai frecvente cauze ale varicelor esofagiene la copii. Ciroza este cea mai frecventă cauză a varicelor esofagiene la adulți.
Factori asociați cu un risc crescut de hemoragie varicoasă primară:
- dimensiune varicoasă mai mare (diametru mai mare de 5 milimetri)
- prezența petelor roșii pe varice
- hipertensiune portală mai severă (presiune venoasă hepatică mai mare de 12 mmHg)
- ciroză mai severă, cu sau fără ascită (ciroză Child-Pugh clasa C)
Factori asociați cu un risc crescut de sângerare recurentă:
- severitatea sângerării inițiale
- vârsta peste 60 de ani
- infectie cu bacterii
- insuficiență renală
- alcoolism activ
Etiologie
Varicele esofagului se formează ca o manifestare a fazei târzii a diferitelor boli, ceea ce duce la o creștere a presiunii în sistemul venei porte. Acest lucru determină staza de sânge în venele esofagului, dilatarea, dilatarea venelor, formarea de noduli varicoși. Peretele de deasupra varicelor își pierde elasticitatea și se rănește ușor. Sângerarea apare adesea chiar și cu o examinare atentă cu un endoscop, atunci când mâncați alimente solide. Uneori, inflamația se alătură stării patologice, ceea ce face esofagul mai vulnerabil.
În majoritatea cazurilor, varicele esofagului apar ca o complicație a cirozei hepatice și a insuficienței hepatice. Boala este periculoasă, deoarece este asimptomatică și semnalul unei probleme este sângerarea bruscă puternică.
Varicele din esofag pot fi rezultatul unei structuri anormale. Defectul congenital în venele esofagului este rar și nu duce la expansiunea lor periculoasă, ca și în forma dobândită.
Ciroza ficatului afectează venele esofagului inferior, unde se află anastomozele portocalii. Varicele esofagului se dezvoltă și cu insuficiență cardiacă. În același timp, venele nu sunt deteriorate în tot esofagul.
Motivele apariției varice esofagiene cu sângerare include:
- Sindromul Mallory-Weiss - afecțiunea se caracterizează prin apariția rupturilor longitudinale ale esofagului în timpul vărsăturilor. În această patologie, apar aproximativ 10% din hemoragiile tractului digestiv.
- Deteriorarea esofagului din cauza leziunilor toracice
- Deteriorarea esofagului cu alimente aspre, corp străin
- Neoplasmul esofagului
- Leziuni iatrogene (apar la examinarea endoscopică)
- Eroziune și ulcere ale esofagului care afectează peretele vasului
- Intoxicații cu alcool
- Hemofilie
- Ulcer gastric, gastrită, hemoroizi
- Infecții intestinale
- Defecte ale venei porte
- Îngustarea venei hepatice
- Utilizarea prelungită a unui anumit grup de medicamente - antiinflamatoare nesteroidiene, aspirină
- Emoții negative pe termen lung, stres
- Boli cardiovasculare
- esofagită de reflux
Patogenie
Varicele esofagiene sunt vene dilatate patologic, cu pereți subțiri, în care hipertensiunea portală joacă un rol major în patogenie și fiziopatologie. Toți factorii care contribuie la dezvoltarea sindromului de hipertensiune portală sunt, de asemenea, capabili să crească riscul de varice, sângerări și hemoragii. Acestea includ boala hepatică în stadiul final, aportul excesiv de proteine, abuzul de alcool, ritmurile circadiene, exercițiile fizice și presiunea abdominală crescută. Acidul acetilsalicilic și alte medicamente antiinflamatoare nesteroidiene afectează peretele nodurilor dilatate și cresc riscul de sângerare, în timp ce infecțiile bacteriene contribuie și la sângerarea primară și recurentă.
Hipertensiunea portală este un sindrom care se dezvoltă ca urmare a afectării fluxului sanguin și a creșterii tensiunii arteriale în bazinul venei porte. Sindromul este considerat semnificativ clinic dacă gradientul de presiune între venele portal și hepatic depășește 10 mmHg. În majoritatea cazurilor, hipertensiunea portală apare ca urmare a cirozei. Țesutul cirotic din ficat perturbă fluxul normal de sânge, determinând revenirea fluxului sanguin prin vena portă și creșterea tensiunii arteriale în ea. În plus, în funcție de locație, se disting următoarele forme de hipertensiune portală: prehepatic, intrahepatic și extrahepatic.
Rupturile nodurilor varicoase cu tensiune pe pereți sunt foarte mari. Probabilitatea ruperii și sângerării nodului varicos începe cu o creștere a dimensiunii și diametrului nodului, precum și a presiunii din interiorul acestuia, care este proporțională cu presiunea venoasă hepatică. Dimpotrivă, nu există sângerări de la nodurile dilatate dacă presiunea venoasă hepatică este mai mică de 12 mmHg. Riscul de re-hrănire este redus semnificativ prin reducerea presiunii venoase hepatice cu mai mult de 20% față de valoarea inițială. Pacienții a căror presiune venoasă hepatică scade sub 12 mmHg sau cel puțin 20% din valoarea inițială au mai puține șanse de a sângera din varicele esofagiene, precum și un risc mai mic de ascită, peritonită bacteriană spontană și deces.
Tablou clinic
Sângerarea varicoasă esofagiană este foarte periculoasă. Nu există simptome ale varicelor esofagiene până când începe sângerarea. Cu toate acestea, odată ce începe sângerarea, există semne și simptome. Pacienții cu sângerări gastro-intestinale superioare - sângerări care provin din esofag și stomac, nu din intestin - pot căuta următoarele semne și simptome:
- vărsături de sânge roșu aprins sau de tip „boabe de cafea” (foarte întunecat și granular, cu sânge parțial digerat)
- sol (scaune însângerate - cu o culoare neagră strălucitoare)
- balonare
- puls rapid
- tensiune arterială scăzută
Foarte rapid, sângerarea varicoasă esofagiană poate duce la șoc și la scăderea nivelului de conștiință. Pacientul dezvoltă un grad de șoc hemoragic corespunzător cantității de sânge pierdute.
Diagnostic
Diagnosticul de varice esofagiene cu sângerare se bazează pe datele din anamneză, statutul obiectiv, examenul instrumental și fizic. Se efectuează endoscopic cu evaluarea activității, sursei și volumului sângerării. La pacienții cu sângerări semnificative clinic, examinarea endoscopică timpurie (până la 12 ore după internare) trebuie efectuată imediat după stabilizarea hemodinamicii. În caz de hemoragii ușoare, fără modificări ale hemodinamicii și care nu necesită transfuzie de sânge, examenul endoscopic poate fi efectuat în mod planificat.
Tratament
Utilizarea constrictorilor splanchnici și a antibioticelor la pacienții suspectați de varice. Agenții utilizați pentru hemostază la pacienții cu sângerări varicoase sunt vasopresina sau terlipresina analogă și somatostatina sau octreotida și vapreotida analogice. Acești agenți constrâng direct sau indirect vasele tractului gastro-intestinal, reducând astfel fluxul vascular către vena portă și reducând presiunea venoasă portală, ceea ce duce la hemostaza sângerării varicoase. Vasopresina este un vasoconstrictor puternic, eficient în realizarea hemostazei în varice. Utilizarea vasoconstrictorilor trebuie începută cât mai curând posibil dacă se suspectează sângerare varicoasă înainte de endoscopie și această administrare se continuă de obicei timp de 2 până la 5 zile după tratamentul endoscopic pentru a preveni re-sângerarea, deși sunt necesare studii suplimentare pentru a determina perioada adecvată.
Metodele endoscopice pentru tratarea varicelor esofagiene includ ligarea endoscopică a varicelor și scleroterapia prin injecție endoscopică. În varicele active care sângerează, este mai bine să efectuați ligarea profilactică a varicelor la o distanță de 5-10 milimetri până la 5 centimetri de nodul esofagogastric. Scleroterapia cu injecție endoscopică se realizează prin injectarea sclerosantului în varice și tratamentul se finalizează prin inducerea trombozei. Cu această metodă, ștergerea completă a varicelor este cea mai importantă pentru a preveni reapariția.
Tamponarea cu balon este o procedură temporară care poate fi utilizată la pacienții care sunt prea instabili din punct de vedere hemodinamic pentru a fi supuși unei proceduri endoscopice sau în cazul în care hemostaza endoscopică a eșuat. Se utilizează de obicei o sondă Sengstaken-Blakemore, iar hemostaza poate fi realizată în până la 80% din cazurile de sângerare activă. Dacă hemostaza nu se realizează în decurs de 2 ore, trebuie luat în considerare imediat un alt tratament, deoarece pot apărea complicații. Dacă se realizează hemostaza și pacientul se stabilizează după tamponarea cu balon, trebuie luat în considerare tratamentul suplimentar, cum ar fi radiologia sau intervenția chirurgicală.
Un șunt portosistematic intrahepatic transjugular poate realiza hemostaza în până la 95% din hemoragia varicoasă acută și reduce rata de sângerare. Reîncărcarea timpurie este observată în 25% până la 30% din cazuri și apar în principal din cauza stenozei sau a ocluziei stentului. Deoarece există o incidență ridicată a insuficienței hepatice sau a comei hepatice după procedură, nu există nicio diferență în ceea ce privește mortalitatea.
La pacienții cu ciroză Pugh A/B cu funcție hepatică bine conservată, se poate încerca tratamentul chirurgical (șunt splenorenal distal, angiectomie). Pe de altă parte, transplantul hepatic poate fi luat în considerare la pacienții cu ciroză decompensată Pugh B/C.
- Boli esofagiene - simptome, posibile complicații și tratament; Bulgaria SEGA
- Boli ale esofagului
- Esofagită; Inflamația esofagului
- Diverticulele esofagiene - unde sunt localizate
- Diverticulul patologiei esofagului