- Informații
- Tipuri
- Simptome
- Cercetare
- Bibliografie
- Comentarii
- Conectivitate
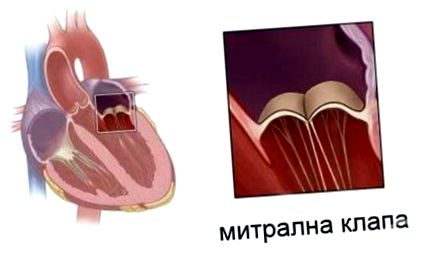
Valva mitrală, cunoscută și sub numele de supapă bicuspidă sau supapă atrioventriculară stângă, este o supapă cu două foi situată între atriul stâng și ventriculul stâng. Valva mitrală și valva tricuspidă sunt cunoscute împreună sub numele de valve atrioventriculare, deoarece se află între atrii și ventriculii inimii.
În condiții normale, sângele curge printr-o valvă mitrală deschisă în timpul diastolei cu contracția atriului stâng, iar valva mitrală se închide în timpul sistolei cu contracția ventriculului stâng. Supapa se deschide și se închide din cauza diferențelor de presiune, se deschide atunci când există mai multă presiune în atriul stâng decât ventriculul și se închide atunci când există mai multă presiune în atriul stâng decât atriul.
În condiții anormale, sângele poate curge înapoi prin valvă (insuficiență mitrală) sau valva mitrală poate fi îngustată (stenoză mitrală). Valva mitrală poate prolabora, de asemenea, odată cu vârsta și poate fi afectată de endocardită infecțioasă.
Un grup de boli ale valvei mitrale care nu se datorează bolii reumatice sunt boala mitrală non-reumatică.
Epidemiologie
Boala mitrală semnificativă clinic afectează 1% -2% din populația adultă, ducând la aproape 3.000 de decese în Statele Unite. Regurgitarea valvei mitrale, stenoza mitrală, calcificarea inelară mitrală pot fi manifestări ale bolii valvei mitrale. Stenoza mitrală clasică, care afectează în principal femeile, este de obicei după inflamație. Este cea mai frecventă boală cardiacă valvulară în timpul sarcinii.
Regurgitația mitrală este asociată semnificativ cu îmbătrânirea normală, crescând în prevalență odată cu vârsta. Se estimează că este prezent la peste 9% din persoanele cu vârsta peste 75 de ani.
Etiopatogenie
Motivele dezvoltării bolilor non-reumatice ale valvei mitrale sunt diferite, dar cel mai important de menționat este faptul că aceste boli nu au grupul beta - streptococ hemolitic A. Etiologia bolilor non-reumatice ale valvei mitrale poate fi:
- malformație congenitală sau defect cardiac congenital care implică valva cardiacă mitrală
- proces inflamator sau infecțios localizat în zona valvei mitrale
- deteriorarea pânzelor și acordurilor
- deteriorarea inelului fibros - calcificarea inelului
- dilatarea ventriculului stâng
- canalul atrioventricular congenital
- deteriorarea mușchilor papilari
Cauzele regurgitării valvei mitrale pot fi degenerative sau funcționale. În regurgitația mitrală degenerativă, neregulile supapelor care se dezvoltă în timp provoacă scurgeri sau slăbirea părților din supapă, împiedicând închiderea corectă a acesteia.
Regurgitația mitrală funcțională apare atunci când inima se dilată, de obicei ca urmare a unui atac de cord sau a unei insuficiențe cardiace. Pe măsură ce organul se mărește, îndepărtează pliantele valvei mitrale, împiedicându-le să se închidă corect.
Fiziologic și fiziopatologic, modificările care apar în bolile non-reumatice ale valvei mitrale pot fi descrise prin două modificări principale ale valvei mitrale:
- stenoză mitrală - îngustarea pliantelor valvei mitrale
- insuficiență mitrală - insuficiență valvulară mitrală în care se observă insuficiență (revenire) a sângelui din ventriculul stâng în atriul stâng în timpul sistolei (contracției) mușchiului cardiac
Tablou clinic
Tabloul clinic al bolii mitralei non-reumatice include simptome care rezultă din scăderea volumului minut. Pacienții se plâng de:
- dificultăți de respirație la efort sau în repaus
- palpitații
- aritmii - fibrilație atrială și flutter
Deoarece stenoza mitrală tinde să se dezvolte încet în timp, simptomele pot dura zeci de ani pentru a deveni vizibile. Acestea includ dureri în piept, oboseală și dificultăți de respirație. Afecțiunea poate duce la bătăi neregulate ale inimii, insuficiență cardiacă, accident vascular cerebral, o infecție cardiacă numită endocardită și lichid în plămâni numit edem pulmonar.
În majoritatea cazurilor de insuficiență mitrală, simptomele apar lent. Acestea pot include palpitații, dificultăți de respirație, dureri în piept, tuse și oboseală.
Majoritatea persoanelor cu stenoză mitrală nu au simptome. Când apar simptomele, acestea pot fi agravate de exerciții fizice sau orice activitate care crește ritmul cardiac. Acestea pot include:
- respirație problematică noaptea sau după efort
- oboseală
- durere toracică, care se adâncește cu activitate și trece cu odihnă
- infecții respiratorii frecvente, cum ar fi bronșita
- palpitații
- umflarea picioarelor și gleznelor
- Vocea husky
Simptomele pot începe cu un episod de fibrilație atrială. Sarcina, infecțiile respiratorii, endocardita sau alte afecțiuni cardiace pot provoca, de asemenea, simptome. Stenoza mitrală poate duce în cele din urmă la insuficiență cardiacă, accident vascular cerebral sau cheaguri de sânge în diferite părți ale corpului.
În insuficiența acută, apar edem pulmonar și manifestări ale debitului cardiac scăzut cu hipoperfuzie a organelor periferice.
Diagnostic
Diagnosticul bolii mitralei non-reumatismale se face folosind metode instrumentale neinvazive (electrocardiogramă, raze X și ecocardiografie) și metode invazive (cateterism cardiac).
Radiografia toracică în stenoza mitrală prezintă de obicei un atriu stâng mărit și poate prezenta dilatarea venelor pulmonare. Un ECG poate prezenta mărirea atriului stâng datorită presiunii crescute în atriul stâng. Ecocardiografia este utilă pentru determinarea severității bolii prin evaluarea presiunii sistolice a arterei pulmonare. Acest test poate prezenta, de asemenea, calcificarea sevei și un gradient de presiune pe valva mitrală. Stenoza mitrală severă este definită ca o zonă a valvei mitrale sub 1,5 centimetri pătrați. Stenoza mitrală progresivă are o zonă normală a valvei, dar va exista un debit crescut prin valva mitrală.
Radiografia toracică în regurgitația mitrală poate arăta atriul stâng mărit, precum și congestie venoasă pulmonară. De asemenea, poate prezenta calcificări valvulare, în special în regurgitația mitrală combinată și stenoza. Electrocardiograma prezintă de obicei o mărire a atriului stâng, dar poate prezenta și mărirea atriului drept dacă boala este suficient de severă pentru a provoca hipertensiune pulmonară. Ecocardiografia este utilă pentru vizualizarea fluxului regurgitant și calcularea fracției de ejecție. Poate fi, de asemenea, utilizat pentru a determina gradul de calcificare, precum și funcția și închiderea pliantelor valvei mitrale.
Tratament
Tratamentul boala mitrală non-reumatică este determinată de boala de bază.
Diureticele sunt folosite pentru combaterea congestiei pulmonare. Preparatele digitalice sunt administrate în prezența fibrilației atriale cronice. Cu ajutorul inhibitorilor ECA, gradul de regurgitare poate fi redus. În caz de insuficiență valvulară severă, se efectuează tratament chirurgical. Blocanții beta sunt utilizați pentru a menține ritmul cardiac mai mic. În caz de congestie pulmonară, se utilizează diuretice și restricție de sare. Pacienții cu stenoză mitrală severă ar trebui să evite activitatea fizică intensă. Tratamentul chirurgical este necesar deoarece prelungește viața și îmbunătățește calitatea acestuia.
Valvuloplastia mitrală cu balon percutanat este recomandată pacienților cu stenoză mitrală severă simptomatică. Dacă această procedură eșuează, poate fi necesară o intervenție chirurgicală a valvei mitrale, care poate include înlocuirea valvei, repararea sau comisurotomia. Anticoagularea este recomandată pacienților care au stenoză mitrală în contextul fibrilației atriale sau a unui eveniment embolic anterior. Nu este necesară nicio terapie la pacienții asimptomatici. Diureticele pot fi utilizate pentru a trata congestia pulmonară sau edemul.
Chirurgia este recomandată pentru regurgitația mitrală severă cronică la pacienții simptomatici cu o fracție de ejecție a ventriculului stâng mai mare de 30%, precum și la pacienții asimptomatici cu o fracție de ejecție a ventriculului stâng de 30-60% sau cu un volum diastolic ventricular final stâng mai mare de 40% . Reparația chirurgicală a pânzelor este preferabilă înlocuirii valvei mitrale, atâta timp cât este posibilă repararea. Regurgitația mitrală poate fi tratată cu vasodilatatoare, diuretice, digoxină, antiaritmice și anticoagulare cronică. Regurgitația mitrală severă trebuie monitorizată prin ecocardiografie la fiecare 3-6 luni.
- PROLAPSIA MITRALĂ A VALVEI ESTE O BOLĂ PERICULOASĂ?
- Afecțiuni non-reumatice ale valvei aortice ICD I35
- Prolaps de valva mitrala
- Prolapsul valvei mitrale - Farmacia Optima
- Prolapsul valvei mitrale este periculos?