Definiție
Ulcerul peptic este o zonă anormală a mucoasei care este deteriorată de pepsină și acid clorhidric din sucul gastric, cu dezvoltarea inflamației ulterioare a țesutului subiacent și înconjurător.
Ulterior, se dezvoltă eroziunea laminei proprii și a submucoasei, care poate provoca sângerări.
Majoritatea ulcerelor se dezvoltă fie în stomac, fie în duoden, unde pH-ul este relativ scăzut, dar ulcerul peptic se poate dezvolta și în esofagul inferior ca urmare a refluxului de conținut gastric și rareori în unele zone ale intestinului subțire. Ulcerele de coloană nu sunt ulcere peptice.
Epidemiologie
Dispepsia pe care o luăm deja în considerare poate provoca ulcer peptic cu ulcerație, dar de obicei se rezolvă spontan cu mucozită tranzitorie. Ulcerele peptice sunt frecvente în practică: s-a constatat că aproximativ 10% din populație a avut ulcer peptic într-o anumită parte a vieții, dar pe de altă parte multe ulcere peptice sunt asimptomatice; incidența anuală a ulcerului peptic simptomatic este de numai 0,3-0,5%.
Ulcerele duodenale sunt de 4 ori mai frecvente decât ulcerele gastrice și se dezvoltă în principal în capacul duodenal (prima parte a duodenului), deși ulcerele duodenale sunt frecvente pe peretele anterior al duodenului.
Ulcerele gastrice sunt observate în principal pe curbura mică a stomacului, în cea mai mare parte benignă - malignă doar aproximativ 5% din ulcerele cu această locație. Majoritatea carcinoamelor gastrice se văd în antrul piloric, dar ulcerele duodenale cazuistice sunt maligne. Malignitatea gastrică este mai frecventă în Japonia, Finlanda, Chile, Irlanda și China, factorii de mediu fiind cel mai probabil să fie cauza.
Etiologie
Etiologia bolii ulcerului peptic este multifactorială, mecanismele care protejează în mod normal mucoasa gastrică de auto-digestie sunt fie insuficiente, fie depășite prin combinații de factori nocivi. Cea mai frecventă cauză a bolii ulcerului peptic este prezența infecției cu Helicobacter pylori, precum și ingestia de medicamente ulcerogene. Vechea ipoteză a hiperacidității nu mai este susținută deoarece 70% din ulcerele gastrice și aproximativ 50% din ulcerele duodenale nu sunt asociate cu o aciditate crescută.
Ereditatea este, de asemenea, importantă: tendința de a dezvolta ulcere peptice s-a dovedit a fi moștenită. Ulcerele peptice sunt mai frecvente la pacienții cu grupa sanguină 0.
Pe lângă acești factori naturali, există o serie de factori sociali și de mediu, dintre care cel mai important este fumatul. Aportul de preparate ulcerogene + alcool exercită și un efect ulcerogen. Alimentele uscate nu provoacă ulcerații, dar agravează simptomele bolii ulcerului peptic. „Ulcerele de stres” sunt observate la pacienții grav bolnavi, cel mai adesea la pacienții cu terapie intensivă. Tulburarea pe termen lung în societate nu duce la ulcerații cronice este neclară, dar este probabil un factor declanșator al disconfortului gastro-intestinal și poate agrava simptomele. Hiperaciditatea, preispepsia și ulcerele accidentale sunt însoțitori obișnuiți ai tulburărilor psihosomatice.
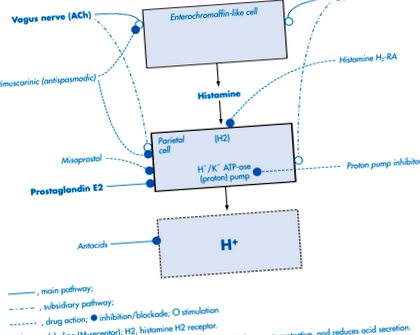
Echilibru între factorii de protecție și cei ulcerativi
În prezent, atenția se concentrează asupra factorilor care susțin integritatea funcțională a mucoasei gastrice/duodenale. acestea includ secreția de mucus care conține bicarbonat, precum și fluctuația naturală a celulelor mucoasei la fiecare 36-48 de ore, precum și factorii furnizați de sânge care promovează fie vindecarea proceselor mucoasei, fie sunt ucerogene pentru stomac/duoden, inclusiv bila reflux, prezența gastritei cronice (din gastrostază, dietă sau alcool), ischemie locală a organelor și hiperaciditate. Acest sold este ilustrat în diagrama de mai jos:
Deteriorarea mucoasei cauzată de refluxul bilei printr-un pilor slab închis este probabil cauza multor ulcere în zona antrului piloric.
Rolul infecției cu Helicobacter pylori este discutat în detaliu într-un articol separat de pe site-ul meu, prostaglandinele și enzimele lor de sinteză (ciclooxigenazele) sunt de asemenea de interes deoarece administrarea de doze mici de prostaglandine inhibă secreția acidă, favorizează vindecarea. Acest lucru explică parțial de ce utilizarea AINS este ulcerogenă.
caracteristici clinice
Sindromul durerii este esențial pentru boala ulcerului peptic și variază de la „disconfort” la durere severă. De obicei, este localizat în epigastru, secțiunea C a schemei inferioare:
În ulcerele pe termen lung, localizarea sindromului durerii se poate schimba și, de exemplu, durerea poate fi resimțită în spate sau scăzută în abdomen. Durerea este adesea descrisă ca "arsură" sau "încrețire". Adesea pacienții folosesc doar 1 deget pentru a indica localizarea sindromului durerii și acesta este așa-numitul "semn indicativ" - la gastrită pacienții folosesc întreaga palmă pentru a indica zona durerii. Prezența durerii în hipocondrul stâng sau drept nu este un semn fiabil al localizării ulcerului.
Durerea nocturnă spontană, ameliorată de aportul de lapte/antiacide și observată în principal dimineața devreme, este mai probabil să fie cauzată de prezența unui ulcer duodenal. Alimentele pot provoca adesea agravarea simptomelor, deși nu sunt ulcerogene în sine - acest lucru este valabil mai ales pentru consumul de alimente picante și băuturi cu cofeină. În ulcerul gastric durerea apare la aproximativ 2 ore după masă, iar în ulcerul duodenal aportul alimentar calmează durerea.
Durerea epigastrică ar trebui să ne conducă întotdeauna să ne gândim la prezența sindromului coronarian acut, dar durerea în acesta din urmă este foarte puternică, dar clinic nu este posibil să se facă distincția între cele două patologii, este necesar să se efectueze un ECG.
Cele mai importante caracteristici ale durerilor abdominale ale călcâiului sunt:
- Pacientul se trezește din somn din cauza apariției sindromului durerii
- Simptomele apar periodic
- Există adesea un istoric familial pozitiv de boală de ulcer peptic
Cercetarea și diagnosticarea bolii ulcerului peptic
Istoricul medical
Istoricul distinctiv este dificil de înregistrat deoarece problemele dispeptice sunt observate în multe condiții, inclusiv boala ulcerului peptic cauzată de medicamente, boala ulcerului peptic, sindromul intestinului iritabil, boala vezicii biliare și cancerul gastric, deși în ultimele două patologii lipsesc periodicitatea simptomelor.
Pacienții care necesită teste speciale sunt cei cu complicații precum hematemeza/melena sau stenoza pilorică, precum și cei care nu răspund la terapia corectă și pacienții care iau medicamente cu potențial ulcerogen și la care simptomele persistă în ciuda faptului că medicamentul ucerogen este nu mai este luat.
- Infecție fungică comună - legată de boli mintale Știință și medicină bulgară
- Psoriazis Ce este această boală și care sunt diferitele tipuri
- Boală renală psihosomatică
- Pancreatita este o boală dificil de tratat
- Creșterea în greutate poate fi un semn al unei boli ascunse