Bolile pulmonare purulente ocupă un loc important în patologia pulmonară datorită evoluției lor severe, cu multe complicații și o rată ridicată a mortalității. Acestea acoperă toate grupele de vârstă, inclusiv copiii și pacienții imunocompromiși. Diagnosticul precoce și precis și monitorizarea acestor boli sunt esențiale pentru tratamentul adecvat al acestora, datorită etiopatogenezei diverse.
Bronșiectazii
Bronșiectazia este o bronhie ireversibil dilatată care acoperă o parte a arborelui bronșic sau generalizată. Bronhiile afectate sunt dilatate, inflamate, cu elasticitate afectată și structură de susținere. Acest lucru duce la colaps și la dezvoltarea obstrucției bronșice localizate progresive. Se dezvoltă disfuncție mucociliară și scăderea patologică a clearance-ului ciliar. Există multe mecanisme patogenetice pentru dezvoltarea bronșiectaziei, dar una dintre principalele întrebări care apar în cursul diagnosticului și tratamentului este dacă infecția stă la baza dezvoltării lor sau dacă procesul inflamator se datorează modificării arhitecturii și funcției bronhiilor copac. Diferite forme de bronșiectazie sunt implicate în formarea sindromului „suprapunere”. Specificitatea manifestării lor clinice și comorbidității necesită dezvoltarea unor modele de diagnostic clinic, care stau la baza abordării terapeutice corecte 1, 3, 5, 27 .
Triada clinică clasică include trei manifestări principale ale bolii: tuse cu sau fără expectorare, infecții pulmonare recurente localizate în zona bronșiectaziei și episoade recurente de hemoptizie. Manifestarea clinică clasică a bronșiectaziei este o tuse productivă cu cantități abundente de secreție purulentă (bronșiectazii „umede”). Mai puțin frecventă este forma „uscată”, în care sunt implicați în principal lobii pulmonari superiori și apare doar cu hemoptizie intermitentă. În timpul dezvoltării bolii, apar numeroase complicații pulmonare: bronșită și pneumonie recurente, abcese pulmonare, empiem, pneumotorax, dezvoltarea insuficienței respiratorii cronice și a inimii drepte. Manifestările clinice extrapulmonare, cum ar fi dezvoltarea degetelor timpanice, amiloidoza cu insuficiență renală cronică ulterioară, abcesul cerebral sunt, de asemenea, caracteristice. 4, 5, 26 .
Clarificarea etiopatogeniei bronșiectaziei este extrem de importantă pentru o abordare clinico-diagnostică și terapeutică adecvată. Clasificarea etiopatogenetică a tulburărilor care duc la dezvoltarea bronșiectaziei include cinci grupe principale de modificări patomorfologice, care se bazează pe anumite afecțiuni sau boli.
Modificările lumenului bronhiilor în cursul mai multor boli duc la tulburări post-obstructive distale de îngustarea localizată. Cel mai adesea acestea sunt limitate la zona unui segment pulmonar sau a unui lob. Principalele motive pentru dezvoltarea lor sunt corpurile străine în bronhiile segmentare și subsegmentare, tumorile benigne și maligne cu creștere endobronșică, compresia exobronșică în limfadenopatia hipertrofică, sindromul lobului mediu. Geneza postinfecțioasă pentru dezvoltarea bronșiectaziei duce la modificări ale lumenului bronșic, în special în țările cu o rată ridicată de infecții pulmonare severe în copilărie. Acestea includ cel mai adesea tuberculoza sau micobacterioza atipică, ducând la necroza parenchimului pulmonar, infecții bacteriene severe (agent cauzator Staph. Aureus), infecții fungice, aspergiloză bronhopulmonară alergică. Bronchiolita în copilărie este una dintre principalele cauze ale bronșiectaziei, în legătură cu modificări pronunțate ale lumenului bronhiilor mici și de o importanță deosebită sunt panbronchiolita și bronșiolita constrictivă 2, 8, 27
Modificările în clearance-ul mucociliar și tulburările activității ciliare sunt unul dintre principalele mecanisme patogenetice care conduc la dezvoltarea bronșiectaziei. Ele sunt de obicei asociate cu modificări genetice. Sindromul de dischinezie ciliară este o boală autozomală recesivă cu o frecvență de 1 din 25.000 la 1 din 40.000 de persoane. Apare în copilărie, dar uneori simptomele clinice se manifestă în a doua sau a treia decadă. Modificările arborelui bronșic sunt generalizate și se datorează defectelor ultrastructurale ale axonemului sau ale elementului funcțional central al cililor. Se manifestă clinic prin triada clasică de simptome de bronșiectazie și comorbiditate (rinită, otită, surditate, sinuzită, azoospermie). Se formează mai multe sindroame principale: sindromul Kartagener (sinuzită, bronșiectazie și situs invers), sindrom de disfuncție ciliară (otită, sinuzită cronică cu sau fără situs invers), sindrom Young (azoospermie obstructivă, bronșiectazie și sinuzită) 10, 25 .
Tulburările intramurale ale peretelui bronșic sunt unul dintre celelalte mecanisme patogenetice pentru dezvoltarea bronșiectaziei. Acestea sunt asociate cel mai adesea cu modificări ale cartilajului bronșic și afectează bronhiile mari și medii. Acestea sunt boli legate de familie. Traheobronchomalacia congenitală (sindromul Williams-Campbell) se caracterizează prin dezvoltarea bronșiectaziei în bronhii de la al patrulea la al șaselea rând din cauza insuficienței cartilajului. Modificări structurale și funcționale severe ale bronhiilor afectate sunt observate cu dilatare anormală, balonare în timpul inhalării și colaps bronșic la expirație, care poate fi observat la examenul bronhoscopic. Se poate manifesta clinic în copilărie, dar chiar și în deceniul al patrulea, cu infecții respiratorii frecvente ale tractului respirator inferior. Acest grup de afecțiuni ale bronhiilor include sindromul Mounier-Kuhn (traheobronchomegalie) 3, 5, 27 .
O serie de modificări patologice în afara peretelui bronșic joacă, de asemenea, un rol important în patogeneza dezvoltării bronșiectaziei. Tulburările activității antiproteazice asociate cu deficit de alfa1-antitripsină sunt una dintre cele mai frecvente cauze. Un procent mai mare de pacienți cu acest defect dezvoltă emfizem la o vârstă fragedă, dar aproximativ 26% dintre aceștia dezvoltă concomitent bronșiectazii 5, 28 .
Tulburările sistemice sunt al cincilea grup de cauze etiopatogenetice pentru dezvoltarea bronșiectaziei. Fibroza chistică are o importanță majoră în patogeneza acestora în rândul populațiilor din Europa și America de Nord. Aceasta este una dintre cele mai frecvente anomalii autozomale recesive (1 din 2000-2500 nou-născuți) în rândul caucazienilor. Multe boli, a căror geneză este asociată cu tulburări ale stării imune, sunt asociate cu dezvoltarea bronșiectaziei. Bronșiectaziile ca manifestare a „suprapunerii” se observă în poliartrita reumatoidă, lupus eritematos sistemic, spondilita anchilozantă, colită ulcerativă cronică, sindromul Marfan, sindromul Sjogren. Una dintre cele mai frecvente manifestări ale deficienței imune cu dezvoltarea bronșiectaziei este hipogamaglobulinemia dobândită 11, 12, 21, 34, 36 .
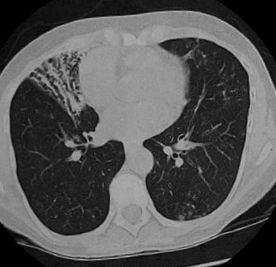
Tomografie computerizata a plămânului când se suspectează bronșiectazia este metoda de alegere pentru diagnostic precis, cu o sensibilitate de aproximativ 80% și o specificitate de 87%. Introducerea tomografiei computerizate de înaltă rezoluție, tomografia computerizată multislice, utilizarea contrastului permit diagnosticarea precisă și stagiul de schimbări. Aceste metode pot fi caracterizate prin: grosimea peretelui bronșic al bronhiilor periferice mai mică de 1 cm, gradul de dilatare a bronhiilor și diametrul lumenului său și tipul de deformare. (Fig.1 și Fig.2) 3, 5, 27 .
FIG. 1. Imagine cu tomografie computerizată a bronșiectaziei varicoase în lobul mediu drept.
- Amestec de plante pentru purificarea sângelui și probleme ale pielii - NaturaChoice Online
- Rețete pe bază de plante pentru gastrită și probleme stomacale Medicină alternativă
- 8 alimente de evitat în caz de probleme articulare
- Ayurveda oferă o soluție la multe probleme
- Purina ProPlan Gastrointestinal EN - pentru pisici cu probleme gastro-intestinale Pet Shop Animale de companie; U