Diateza hemoragică este o sensibilitate anormală la sângerare (hemoragie), în principal datorită hipocoagulării, care la rândul ei este cauzată de coagulopatie (un defect al sistemului de coagulare). Există mai multe tipuri - congenitale sau dobândite, variind de la ușoare la fatale.
Deși există mai multe motive posibile pentru diateza hemoragică, de obicei duc la sângerări excesive și lipsă de coagulare. Cauzele dobândite ale coagulopatiei includ anticoagulare cu warfarină, insuficiență hepatică, deficit de vitamina K și coagulare intravasculară diseminată. În plus, veninul chemotoxic al unor specii de șerpi poate provoca această afecțiune.
Leucemia poate provoca, de asemenea, coagulopatie. În plus, se știe că fibroza chistică provoacă sângerări, în special la copiii nediagnosticați, din cauza malabsorbției vitaminelor liposolubile, cum ar fi vitamina K.
Există cauze autoimune ale tulburărilor de coagulare. Acestea includ anticorpii dobândiți împotriva factorilor de coagulare numiți inhibitori ai coagulării. Inhibitorul principal este îndreptat împotriva factorului VIII de coagulare. Diateza hemoragică poate fi, de asemenea, cauzată de afectarea vindecării rănilor sau subțierea pielii, ca în sindromul Cushing.
Unii oameni nu au gene care produc în mod normal factorii de coagulare a proteinelor care permit coagularea normală. Diferitele tipuri de hemofilie și boala von Willebrand sunt principalele tulburări genetice asociate coagulopatiei. Exemple sunt sindromul Bernard-Saulier, sindromul Wiskott-Aldrich și trombastenia Glanzmann.
Clinic diateza hemoragică se manifestă cu hemoragii diapedetice multiple fără o cauză clar identificabilă, sângerări profunde și prelungite după leziuni, în timpul și după operație, după extracția dinților și altele.
Diateza hemoragică poate fi clasificată după cum urmează:
- diateza hemoragică vasculară
- diateza hemoragică plachetară
- diateza hemoragică coagulopatică
Diateza hemoragică vasculară este observată în slăbiciunea congenitală a peretelui vascular în boala Rendu - Osler, enzimopatia sindromului Ehlers - Danlos cu lipsa enzimei lizină hidroxilază și afectarea sintezei componentelor țesutului conjunctiv - colagen și elastină, datorită cărora există tendința formează micro "fragilitate" crescută a capilarelor și venulelor. Tulburările mezenchimale dobândite în pereții vasculari includ tendința de a sângera în absența vitaminei C - scorbut, purpură senilis - purpură senil hemoragică, imunitar, medicamentos și vasculită toxică.
Diateza hemoragică a trombocitelor se datorează unui număr redus de trombocite - trombocitopenie, modificări calitative ale trombocitelor, ducând la o încălcare a funcțiilor lor - trombocitopatie. Acestea includ trombocitopenia idiopatică, boala Werlhof, trombocitopenia secundară medicamentoasă și alergio-infecțioasă și trombocitopatia congenitală, trombastenia hemoragică a lui Glanzmann. Clinic există un număr scăzut sau normal de trombocite, dar cu funcție afectată, erupții multiple violete pe piele și mucoase, timp prelungit de sângerare.
Diateza hemoragică coagulopatică se datorează unui defect congenital sau dobândit în sistemul de coagulare a sângelui - coagulopatie. Din punct de vedere clinic, se observă diferite tipuri de hemoragii cutanate și mucoase - de la sufuzii la hemoragii interne, tulburări ale indicatorilor coagulării sângelui.
Acest articol va discuta mai detaliat purpura imun trombocitopenică.
Purpura trombocitopenică imună, cunoscută și sub numele de purpura trombocitopenică idiopatică și mai recent sub numele de trombocitopenie imună, este un sindrom clinic în care numărul scăzut de trombocite circulante (trombocitopenie) se manifestă ca o tendință de sângerare, sângerare ușoară și mucoase (petechii).
La persoanele cu purpură trombocitopenică imună, trombocitele sunt acoperite cu autoanticorpi către antigene ale membranei plachetare, ducând la secreția splenică și fagocitoza de către macrofagele mononucleare. Speranța de viață mai scurtă rezultată a trombocitelor în sânge, împreună cu compensarea incompletă prin creșterea producției de trombocite a megacariocitelor măduvei osoase duce la o scădere a numărului de trombocite.
În purpura trombocitopenică imună, autoanticorpul anormal, de obicei imunoglobulina G (IgG) cu specificitate pentru una sau mai multe glicoproteine ale membranei plachetare, se leagă de membranele plachetare circulante. Trombocitele acoperite cu autoanticorpi induc fagocitoza mediată de receptorul Fc de către macrofagele mononucleare, în principal, dar nu exclusiv, în splină. Splina este un organ cheie în fiziopatologia bolii, nu numai pentru că se formează autoanticorpi plachetați în pulpa albă, ci și pentru că macrofagele mononucleare din pulpa roșie distrug trombocitele imunoglobulinei.
Dacă megacariocitele măduvei osoase nu pot crește producția și mențin un număr normal de trombocite circulante, se dezvoltă trombocitopenie și purpură. Trombopoieza afectată se datorează eșecului creșterii compensatorii a apoptozei trombopoietinei și megacariocitelor.
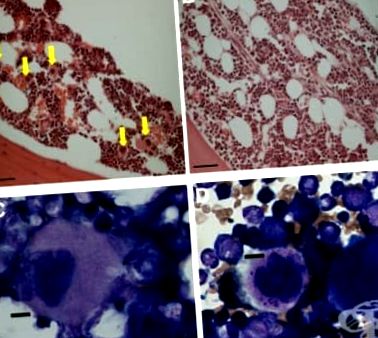
Principalele leziuni morfologice ale purpurei imune trombocitopenice se găsesc în splină și măduva osoasă, dar nu sunt diagnostice. Modificările secundare asociate sângerării pot fi găsite în orice țesut sau structură din corp.
Splina este de dimensiuni normale. Examenul histologic a arătat congestie sinusoidală și hiperactivitate și mărirea foliculilor splinei, exprimată în formarea unor centre germinale proeminente. În multe cazuri, megacariocitele împrăștiate se găsesc în sinusuri și pereții sinusoidali. Aceasta poate fi o formă foarte ușoară de hematopoieză extramedulară determinată de niveluri crescute de trombopoietină. Aceste constatări în splină nu sunt suficient de distincte pentru a fi considerate diagnostice.
Măduva osoasă relevă un număr crescut moderat de megacariocite. Unele dintre ele sunt în mod evident imature, cu nuclee mari, unice. Aceste descoperiri nu sunt specifice purpurei trombocitopenice autoimune, ci reflectă pur și simplu trombopoieza accelerată găsită în majoritatea formelor de trombocitopenie ca urmare a distrugerii crescute a trombocitelor. Importanța examinării măduvei osoase este de a exclude trombocitopenia. Modificările secundare se referă la hemoragii care sunt împrăștiate pe tot corpul.
- Patologia colangiocarcinomului
- Patologia condrosarcomului
- Patologie adenom sebaceu
- Patologia Sialadenitei
- Patologia colecistitei cronice