OBEZITATE - INDICAȚII ȘI METODE DE TRATAMENT CHIRURGICAL
Mihail Radionov, Deniz Zia
UMBAL „Sf. Anna ”AD - Sofia
Clinica de chirurgie
Obezitatea este o afecțiune (obezitate), care presupune o serie de probleme medicale, sociale, psihologice și economice. Este dificil de tratat prin dietă, terapie medicamentoasă și alte forme de tratament conservator, dar prin intervenția chirurgicală poate obține o pierdere în greutate reală și de durată. Domeniul modern al chirurgiei, care se ocupă cu corectarea operativă a fiziologiei obezității, este denumit chirurgie bariatrică. .
Obezitatea poate fi considerată o boală la indivizii predispuși genetic într-un mediu predispozant. Rezultatul bolii este deteriorarea calității vieții, invaliditate permanentă, scurtarea speranței de viață. Efectele somatice (mecanice și fiziologice) ale supraponderabilității sunt cunoscute: apnee nocturnă, insuficiență respiratorie, hipercolesterolemie, hiperglicemie, diabet, ateroscleroză, infarct miocardic, boală hepatică grasă, gută, tulburări hormonale și disfuncție sexuală, art. Membre inferioare, tromboză etc. . Aspectele psihologice ale bolii - depresie, complexe, auto-marginalizare, tulburări mentale până la deznădejde și disperare pot fi, de asemenea, pronunțate.
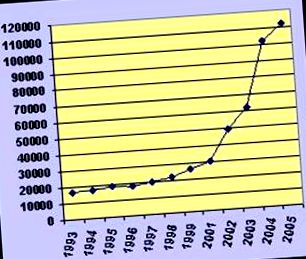
FIG. 1 Numărul de pacienți cu intervenție chirurgicală bariatrică în Statele Unite pentru perioada 1992-2005.
În 1991 La conferința Institutelor Naționale de Sănătate din SUA, a fost adoptată clasificarea grupurilor de risc pe baza Indicelui de masă corporală (IMC). Pacienții cu un IMC de 25-29,9 sunt definiți ca supraponderali și cei cu un IMC> 30 ca obezi. Obezitatea este clasificată în trei grupe: clasa I - risc ridicat și IMC 30-34,9; clasa II - cu risc foarte mare și IMC 35-39,9; și clasa III - cu risc extrem de ridicat și IMC> 40. Institutul Național de Sănătate acceptă faptul că pacienții din clasa III sunt supuși necondiționat la intervenții chirurgicale bariatrice și pacienții din clasa II în prezența a cel puțin unei boli concomitente (apnee în somn, hipertensiune arterială, diabet și/sau insuficiență cardiacă).
Conform Hanusch - Enserer Criteriile de selectare a pacienților care ar fi potrivite pentru tratamentul chirurgical sunt:
· Pacienții cu IMB> 35 care au sindrom metabolic sever, boli severe ale aparatului locomotor etc.
· Vârsta pacienților cu vârsta cuprinsă între 18 și 70 de ani (la copii și adolescenți trebuie să evalueze cu precizie indicațiile pentru intervenția chirurgicală, precum și să fi avut anterior o terapie conservatoare nereușită)
· Obezitate cu prescripție medicală mai mare de 5 ani.
· Eșecul tuturor metodelor conservatoare de până acum
· Disponibilitatea de a ajuta pacientul (înțelegerea metodei operatorii, disponibilitatea de a schimba dieta și monitorizarea periodică postoperatorie)
· Risc operațional nu foarte mare (până la III-IV conform ASA)
O abordare multidisciplinară în tratamentul pacienților cu obezitate patologică este esențială pentru a obține rezultate bune. Este nevoie de o cooperare strânsă între chirurgi, gastroenterologi, nutriționiști, psihologi, radiologi, ginecologi, precum și astfel de specialiști (cel mai adesea neurologi) care studiază somnul pacienților (Sc h laflabor).
Examenul preoperator pentru a determina și reduce riscurile și pentru a determina indicațiile pentru tratamentul chirurgical care acoperă următorii parametri:
· Istorie aprofundată (inclusiv psiholog).
· Consultarea unui internist (RR, ECG, ecocardiografie, niveluri de diverși hormoni, parametri biochimici etc.)
· Examinare pentru hemoragii oculte
· Screening pentru apneea de somn
Tratamentul chirurgical ar putea fi aplicat în trei moduri principale:
Reducerea absorbției intestinale prin bypass jejuno-ileal (metodă de malabsorbție).
Această ocolire a fost propusă pentru prima dată de Payne și Vantul (1954) și este de fapt o scurtare a pasajului intestinal subțire, prin excluderea a până la 90% din acesta în tranzitul alimentar. Pacientul rămâne la o dietă gratuită și pierderea în greutate apare datorită reducerii absorbției intestinale. Malabsorbția este neselectivă și se aplică nu numai grăsimilor și carbohidraților, ci și apei, proteinelor, mineralelor și vitaminelor. Din păcate, acest lucru duce la tulburări homeostatice severe, motiv pentru care astăzi această metodă operativă în forma sa pură este aproape abandonată.
Reducerea aportului alimentar (metodă restrictivă)
Figura 2. Îndoire gastrică din silicon cu port subcutanat
FIG. 3 Bypass Y - buclă pe Roux
O combinație a ambelor metode. Bypass bio-pancreatic.
FIG. 4. Secreție bilio-pancreatică cu incluziune duodenală BPD - DS
Astăzi, majoritatea intervențiilor chirurgicale bariatrice se efectuează laparoscopic. Acest lucru se datorează avantajelor facilitării tehnice (datorită specificului habitusului pacientului), a traumei operatorii minime, a numărului redus de complicații perioperatorii, a confortului postoperator mai bun, a timpului redus pentru recuperarea postoperatorie și a scurtării șederii spitalicești.
Studiile randomizate compară rezultatele din diferite metode:
Sugerman a raportat că în VBG la 1 an după operație, reducerea excesului de greutate a fost de 42%, în timp ce în RYGBP a fost de 68%. După al treilea an, diferența procentuală nu se modifică și efectul raportat pe termen lung în RYGBP este de aproximativ 14 ani, în timp ce în VBG este de aproximativ 10 ani.
Rabkin compară 138 de pacienți cu RYGBP și 105 pacienți care au suferit BPD-DS. La doi ani după operație, pacienții cu RYGBP au avut o reducere cu 74% a supraponderabilității, în timp ce cei cu BPD au avut o reducere de 78%. Diferența nu este mare, dar valorile reduse ale deficitului de proteine și numărul mai mic de complicații în ceea ce privește anastomozele fac din BPD metoda preferată.
Angrisani combină date din 27 de centre medicale din Italia unde este plasată o bandă din silicon. Au fost urmărite 1534 de femei și 359 de bărbați cu un IMC de 30,4-83,6 (IMC mediu al pacienților37,9). În urma monitorizării, pierderea supraponderală a dus la o reducere a IMC mediu la 32. Autorul concluzionează că LAP - GRUP sistemul are un nivel foarte scăzut de morbiditate și mortalitate, atingând un nivel satisfăcător de pierdere în greutate.
Ventilator compară LRYGB și LAGB și a constatat că LRYGB și LAGB cauzează pierderea în greutate pe termen lung și real, cu o rată scăzută a mortalității. Manifestările complicațiilor postoperatorii în ambele tipuri de operații nu diferă prea mult, deși morbiditatea în LRYGB este mai mare și procentul de reoperare în LAGB este mai mare.
Suter au raportat 107 pacienți operați cu RYGBP laparoscopic (82 de femei și 25 de bărbați) cu o vârstă medie de 39,7 ani. RYGBP a fost primar pentru 80 de pacienți și reintervenție (după LAGB) pentru 27 dintre ei. Durata medie a intervenției chirurgicale a fost cea mai mare la pacienții reoperați (205 min .). La 13 pacienți (12%) a fost necesară reintervenția - la nouă pacienți din cauza insuficienței anastomozei, în trei din cauza obstrucției intestinale și într-unul din abcesul subfrenic. Reducerea greutății realizate este de aproximativ 50% la peste 80% dintre pacienți, ceea ce corespunde la 15 unități de IMC la obezii morbid și 20 de unități de IMC la super obezi. În marea majoritate a pacienților, morbiditatea a scăzut sau a dispărut, iar calitatea vieții a crescut semnificativ.
Obezitatea este o boală cu un grad ridicat de semnificație socială datorită prevalenței sale în creștere și a complicațiilor severe de la diferite organe și sisteme la care conduce. Tratamentul chirurgical pentru anumite categorii de pacienți cu această boală este deja stabilit în întreaga lume ca „etalon de aur”. Pacienții își îmbunătățesc calitatea vieții și capacitatea de a lucra, reduc semnificativ simptomele multor comorbidități și necesitatea de a lua diferite medicamente. În Bulgaria, aproximativ 12% din populație nu are nevoie de tratament chirurgical pentru obezitate. Din păcate, acest tip de intervenție chirurgicală se practică în prezent izolat doar în câteva clinici din țară. Deși obezitatea este considerată un factor major de risc pentru sănătate în secolul XXI și un proiect special „Diogene” a fost creat în UE pentru combaterea acesteia, în țara noastră NHIF nu rambursează costurile suportate pentru tratamentul acestui tip de pacienți.
- Chirurgie metabolică pentru tratamentul diabetului de tip 2 la pacienții obezi/0bzor /
- Spitalul Alexandrovska a devenit primul centru acreditat pentru tratamentul obezității din Bulgaria
- Aboca Aboca, LibraMed LibraMed - pentru tratamentul supraponderalității și obezității, 138 de comprimate
- Lorcaserin - un nou medicament pentru tratamentul obezității Medical News
- Obezitatea
