Enterita acută este o inflamație a intestinului subțire. Enterita infecțioasă acută este răspândită în întreaga lume. În țările în curs de dezvoltare, acestea sunt una dintre principalele cauze de mortalitate infantilă. În aproximativ 70% din cazuri, infecțiile sunt cauzate de agenți virali, în principal rotavirusuri.
În 90% din cazuri de enterita acută sunt cauzate de patru agenți patogeni, Norovirus, Rotavirus, Campylobacter și Salmonella. Alte cauze frecvente includ bacterii precum Shigella și E. coli, precum și viruși precum adenovirus, astrovirus și calicivirus. Alți agenți patogeni mai puțin frecvenți sunt Bacillus cereus, Clostridium perfringens, Clostridium difficile și Staphylococcus aureus.
Campylobacter jejuni este una dintre cele mai frecvente surse de enterită acută și cel mai frecvent agent patogen bacterian găsit la copiii de 2 ani și la copiii mai mici cu diaree. Este asociat cu consumul de apă și alimente contaminate, cel mai adesea cu păsări de curte și lapte. Boala tinde să fie mai puțin severă în țările în curs de dezvoltare datorită expunerii constante pe care o au oamenii la antigenul din mediu, ducând la dezvoltarea timpurie a anticorpilor.
Rotavirusul este responsabil de infectarea a 140 de milioane de persoane și de provocarea a 1 milion de decese în fiecare an, în special la copiii cu vârsta sub 5 ani. Acest lucru îl face cea mai frecventă cauză de decese severe de diaree din lume. Acesta vizează selectiv enterocitele mature din intestinul subțire, provocând malabsorbție, precum și inducând secreția de apă. De asemenea, s-a observat că provoacă ischemie viloasă și crește motilitatea intestinală. Rezultatul net al acestor modificări este diareea.
Enterita necrotică este o boală fatală frecventă cauzată de toxina β a Clostridium perfringens. Acest lucru provoacă inflamații și segmente de necroză în tractul gastro-intestinal. Este cel mai frecvent în țările în curs de dezvoltare, dar a fost documentat și în Germania postbelică. Factorii de risc includ scăderea activității tripsinei, care previne degradarea toxinei din intestin și reduce motilitatea intestinală, ceea ce crește probabilitatea de acumulare a toxinei.
În general, modificările morfologice din enterita acută sunt prezentate sub formă de proces inflamator cataral, pseudomembranos, folicular, ulcerativ sau ulcerativ-necrotic.
Enterita catarală este o inflamație a membranei mucoase a intestinului subțire. Macroscopic, mucoasa intestinală este roșie, umflată și acoperită cu mucus abundent. Microscopic în propriul strat de mucoasă există umflături, vase de sânge, infiltrație de neutrofile faimoase și hipersecreție de mucus din celulele calicului.
Enterita pseudomembranoasă (enterocolită) este o manifestare a unei boli severe a intestinului subțire și gros, care este de obicei asociată cu infecția cu Clostridium difficile, dar poate fi cauzată de o serie de etiologii diferite. Înainte de utilizarea antibioticelor cu spectru larg, boala era mai frecvent asociată cu boala ischemică, obstrucție, sepsis, uremie și otrăvire cu metale grele. Lista etiologiilor conexe este extinsă, deși infecția cu Clostridium difficile este încă principala cauză.
Macroscopic, mucoasa este acoperită cu pseudomembranele cenușiu-gălbuie, cu câțiva milimetri grosime. Se separă ușor. Eroziile sau ulcerele superficiale se găsesc sub ele. Mucoasa arată „acoperită cu tărâțe”. Pseudomembranele pot avea un diametru de până la doi centimetri, împrăștiate între zone ale mucoasei normale sau eritematoase.
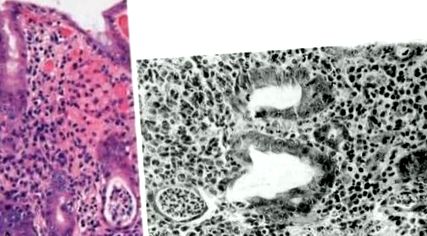
Microscopic, pseudomembranele sunt materie necrotică, fibrină, mucus și neutrofile unice. Leziunile endoteliale cauzate de evenimentul inițial sau procesul bolii cauzează zone mici de necroză epitelială superficială (Figura 1). Eliberarea de neutrofile, resturi nucleare și alte elemente inflamatorii din lamina propya pe epiteliu duce la formarea de pseudomembrane
Enterita foliculară macroscopică (colita) se caracterizează prin hiperplazie a foliculilor limfatici și a plasturilor Peyer. Sunt umflate, acoperite cu o mucoasă inegală (canelată) înconjurată de un arbore hiperemic. Între țesutul limfatic umflat, mucoasa apare neschimbată. Aceste modificări sunt mai frecvente în ileonul terminal. Microscopic, mucoasa este infiltrată cu celule inflamatorii care acoperă și foliculii limfatici. Prin urmare, pe lângă hiperplazia (crescută ca număr și dimensiune), structura lor normală a fost ștearsă.
Enterita ulcerativă (enterocolită) este semnificativ rară. Macroscopic pe mucoasa intestinului subțire, la capătul său liber sau la locul captării mezoradixului, se văd ulcere longitudinale și extrem de rare transversale. Au adâncimi diferite și pot provoca perforația peretelui. Microscopic în jurul ulcerului există o zonă de necroză și hemoragie, infiltrare abundentă de neutrofile și vase hiperemice.
Enterita necrotică (enterocolita) este una dintre cele mai severe. Macroscopic, intestinul este umflat, umplut cu materie hematinoasă sau sânge. Peretele este subțire, scurt, roșu închis până la negru. Microscopic, necroza acoperă în primul rând epiteliul tegumentar și glandular. Când părțile necrotice cad, se formează un ulcer. Ulcerele sunt înconjurate de infiltrare inflamatorie mononucleară. Neutrofilele sunt rare. Se observă umflături și sângerări. Cheagurile de fibrină se găsesc în arteriole, capilare și venule. Ganglionii limfatici mezenterici reacționează cu hiperplazia foliculară, histiocitoza sinusală, plasmarea sau limfadenita acută.
- Patologie acută a gastritei
- Patologia tuberculozei primare
- Edem cerebral Patologie
- Inflamația acută a pelvisului renal (pielonefrita acută)
- Apendicita acută la copii Chirurgie pediatrică - Pirogov