Glomerulonefrita mezangiocapilară sau glomerulonefrita membranoproliferativă este o tulburare renală neobișnuită caracterizată prin proliferarea celulelor mezangiale și modificări structurale ale pereților capilari glomerulari. Termenul glomerulonefrita mezangiocapilara este adesea folosit pentru a desemna un model general de afectare glomerulară observat într-o serie de procese de boală care au un mecanism patogen comun, mai degrabă decât pentru a descrie o singură unitate de boală. Poate fi împărțit în forme idiopatice și forme secundare, care se diferențiază prin examinarea caracteristicilor clinice, datele de laborator și histopatologia renală. Trei tipuri - I, II și III - sunt determinate de caracteristicile patologice. Toate cele trei tipuri sunt asociate cu hipocomplementamia, dar prezintă mecanisme ușor diferite de activare a complementului. Tipul II este asociat cu prezența factorului C3 - nefritic.
Glomerulonefrita proliferativă membranară afectează în principal copiii și adulții tineri, la pacienții cu sindrom nefrotic sau nefritic sau cu boală renală asimptomatică. Acest tip de glomerulonefrită progresează adesea lent până la stadiul final al bolii renale și tinde să reapară după transplantul de rinichi, în special tipul II.
Glomerulonefrita mezangiocapilară sunt:
- Primar (idiopatic) - au o etiologie necunoscută. Sunt descrise 4 tipuri de glomerulonefritei mezangiocapilare primare, primul și al doilea tip fiind cele mai frecvente.
- Secundar - apare într-o serie de boli: lupus eritematos, crioglobulinemie mixtă, hepatită C și B, malarie, sclerodermie, neoplasme, sindrom hemolitic-uremic, de novo în rinichi transplantat.
Există cel puțin două variante principale în spatele comunității de simptome clinice și descoperirea microscopică ușoară a glomerulonefritei mezangiocapilare, în 75% din cazuri glomerulonefrita mezangiocapilară este de tip I. Afectează cel mai adesea fetele la pubertate. Glomerulonefrita mezangiocapilară de tip II afectează băieții și adolescenții.
Din punct de vedere morfologic, se caracterizează prin proliferarea unei celule mezangiale difuze și îngroșarea pereților capilari datorită expansiunii subendoteliale a mezangiului. Există cel puțin două (probabil trei) tipuri morfologice diferite de glomerulonefrită mezangiocapilară și toate cele trei sunt asociate cu activarea complementului. Tipul I, cea mai comună variantă, se caracterizează prin prezența depozitelor subendoteliale ale complexelor imune asociate cu activarea căii clasice a complementului. Tipul II este o variantă unică, caracterizată prin prezența unor depozite dense intra-membranare suplimentare. Se știe că această specie se leagă de imunoglobulina serică, factor nefritic C3, care stabilizează convertaza C3, ducând astfel la activarea persistentă a căii alternative a complementului. Tipul III, pe care unii patologi îl consideră o variantă morfologică de tip I, se caracterizează prin prezența unor depozite subepiteliale suplimentare.
Glomerulonefrita idiopatică mezangiocapilară este unul dintre cele mai frecvente tipuri de glomerulonefrite, reprezentând aproximativ 4 și 7% din cauzele renale primare ale sindromului nefrotic la copii și adulți. Toate felurile glomerulonefrita mezangiocapilara au de obicei un curs clinic progresiv lent.
Patogeneza glomerulonefritei mezangiocapilare nu este încă înțeleasă în mod clar. Se crede că tipul I rezultă din antigenemia cronică și generarea de complexe imune nefritogene, care sunt localizate preferențial în spațiile subendoteliale. Natura exactă a antigenului putativ la majoritatea pacienților de tip I este necunoscută. Cu toate acestea, un antigen patogen specific poate fi uneori demonstrat în leziunile glomerulare. Studii recente au arătat contribuția imunității înnăscute atât la generarea de anticorpi depuși ca complexe imune, cât și la răspunsurile inflamatorii locale care vizează depozitele imune glomerulare.
Tipul II poate apărea împreună cu alte două afecțiuni, separat sau împreună: lipodistrofia parțială dobândită și degenerescența maculară. Activarea anormală a căii alternative a sistemului complementului este legătura comună cu aceste boli aparent diferite. S-a constatat că perturbarea complementului de tip III este asociată cu un factor nefritic cu acțiune lentă, care stabilizează C5-convertaza dependentă corect, activând calea terminală.
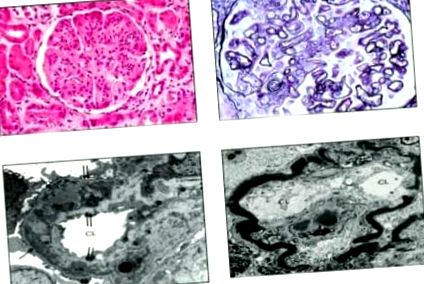
Microscopic, indiferent de tipul glomerulonefritei mezangiocapilare, corpusculii renali sunt măriți. La început, spațiile lui Bauman sunt îngustate. Zonele mezangiale ale tuturor glomerulilor sunt dilatate și hipercelulare (Figura 1). Când proliferarea mezangială accentuează în mod clar lobulii glomerulari individuali, glomerulonefrita mezangiocapilară se numește lobulară. Într-un stadiu avansat, nodulii sclerotici se formează în axele mezangiale. De asemenea, endoteliul proliferează și lumenii capilari sunt îngustați. La periferia lobulilor în colorarea PAS sau cu impregnare cu argint, se poate observa că membrana bazală este bifurcată, similar cu „șinele de tramvai” (tip I) care nu sunt conectate între ele. Pereții capilari sunt foarte groși, puternic eozinofili, „rigizi” (tip II).
Histologic, în glomerulonefrita mezangiocapilară de tip I, glomerulii prezintă adesea o creștere globală a celularității mezangiale și o matrice cu proliferare endocapilară difuză. Infiltrarea leucocitelor și neutrofilelor mononucleare contribuie, de asemenea, la hipercelularitatea glomerulară. O altă caracteristică distinctivă este îngroșarea difuză și duplicarea membranelor glomerulare, care poate fi văzută în colorarea Schiff. Acest tip, cunoscut și sub denumirea de „șine de tramvai” neconectate (Figura 2), este rezultatul prezenței depozitelor subendoteliale și a așa-numitei „interpoziții mezangiale”, în care celulele mesangiale care se infiltrează în celulele mononucleare sau chiar părți ale celulelor endoteliale intervin între endoteliul și membrana bazală. Depozitele pot fi uneori demonstrate în situl subendotelial prin colorare cu tricrom. Proporția de celule din matrice variază în funcție de durata bolii.
Microscopia electronică de tip I dezvăluie un mezangiu mărit care conține celule, o matrice și adesea depozite dense în electroni. Spațiul subendotelial se extinde și se umple cu celule mezangiale și o matrice continuă cu cele din regiunea mezangială centribolulară și cu depozite granulare dense de electroni. Formarea unei „noi membrane bazale” este demonstrată sub celula endotelială. Detectarea structurilor de microtubuli sugerează crioglobulinemia.
Modificările glomerulare ale glomerulonefritei mezangiocapilare de tip II pot fi destul de variabile. Hipercelularitatea și lobulația glomerulară, ca la tipul I, apar doar în 25% din toate cazurile. Astfel, termenul alternativ „boală de depunere densă” este probabil mai precis, întrucât primul subliniază caracteristica patognomonică, care este prezența depozitelor de refracție alungite, puternic eozinofile, variabile în membrana bazei glomerulare. Depozitele pot fi continue și în formă de bandă sau intermitente (Figura 3). La exemplarele de culoare argintie, aceste depozite intramembrane apar maro deschis și sunt înconjurate de linii întunecate formând un contur dublu.
Caracteristica cheie în tipul II, observată la microscopie electronică, este un strat de material foarte asemănător cu elastona din stratul laminar al membranei glomerulare de bază capilară, care se împarte în două straturi. Depozitele granulare ale unui astfel de material dens sunt de obicei prezente în mezangiu. Depozite similare se observă în unele membrane de bază tubulare și în capsula Bowman.
Tipul III al glomerulonefrita mezangiocapilara, prezintă caracteristici combinate de tip I și nefropatie membranară. Depozitele subepiteliale, subendoteliale și mezangiale sunt detectate prin microscopie electronică. Generațiile succesive de acumulări subepiteliale și subendoteliale distrug membrana bazală și duc la formarea simultană a noului material laminat, ceea ce conferă membranei bazale un aspect laminat complex. Imunohistologia arată depunerea granulară de C3, C5, pustidină, IgG și IgM, în principal în pereții capilari.
- Patologia clinică a aspergilozei Patologie
- Patologie clinică a tumorilor maligne ale plămânului Patologie
- Patologie clinică a febrei hemoragice virale Patologie
- Patologia clinică a calculilor renali Patologie
- Patologia clinică a nefritei lupusului Patologie