Un infarct cerebral este o zonă a țesutului necrotic din creier care rezultă din îngustarea sau blocarea arterelor care furnizează sânge și oxigen creierului. Oxigenul limitat se datorează unui aport limitat de sânge cauzat de un accident vascular cerebral ischemic, care poate duce la un atac de cord dacă fluxul sanguin nu este restabilit într-o perioadă de timp relativ scurtă. Blocarea poate fi cauzată de un tromb sau embolie sau stenoza ateromatoasă a uneia sau mai multor artere.
Principalii factori de risc pentru infarct cerebral acestea sunt de obicei ateroscleroză, hipertensiune arterială, diabet, fumat, obezitate și dislipidemie. Infarctul miocardic poate fi:
- ischemic
- aterotrombotic
- hemoragic
- lacunar
Infarctul cerebral ischemic provoacă deficite neurologice focale. Infarctul aterotrombotic este adesea precedat de atacuri ischemice tranzitorii.
Majoritatea infarctelor cerebrale sunt cauzate de ateroscleroza arterelor mari, singure sau cu tromboză impusă. Plăcile ateromatoase încep cu îngroșarea intimei și acumularea de lipide în intima. Procesul de acumulare a lipidelor este însoțit de o reacție inflamatorie care implică limfocite și macrofage. Plăcile ateromatoase pot provoca îngustarea sau blocarea lumenului arterial. Cristalele de colesterol din plăcile rupte pot emboliza vasele distale.
Potrivit unor autori, embolia este cea mai frecventă cauză de accident vascular cerebral ischemic. Cele mai multe emboli sunt fragmente de cheaguri de sânge care își au originea în inimă sau în vasele mari. Embolismul include boli de inimă, cauzând infarct miocardic, fibrilație atrială și alte aritmii, boli de inimă reumatice, endocardită bacteriană și non-bacteriană, supape protetice, prolaps de valvă mitrală, mixom atrial, inel mitral calcificat și cardiomiopatie. Emboli nu pot fi distinse aproximativ sau la microscop de un tromb format local. Un atac de cord este considerat embolic dacă există o sursă de embolie și nu există ateroscleroză sau altă boală vasculară. Spre deosebire de infarctele aterotrombotice, care se pot dezvolta în câteva ore sau zile, infarctele embolice au un debut brusc.
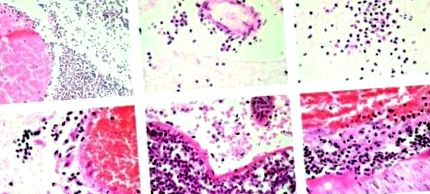
Eliberarea substanțelor active din punct de vedere osmotic (acid arahidonic, electroliți, acid lactic) din țesutul cerebral necrotic provoacă edem cerebral. Acest lucru este agravat de afectarea vasculară și de intrarea proteinelor în spațiul interstițial. În decurs de 3-4 zile, lichidul interstițial se acumulează în și în jurul zonei infarctate. În fiecare atac de cord, există un nucleu central de ischemie generală și necroză ireversibilă. Această zonă este înconjurată de o zonă de țesut ischemic. Țesutul ischemic provoacă disfuncții din cauza dezechilibrului ionic și metabolic, dar nu este suficient de puternic pentru a provoca leziuni structurale.
Examinarea microscopică a materialului histologic a evidențiat în primele 24 până la 48 de ore neuroni anoxici, colorare palidă și vacuolarea substanței albe datorită defectării mielinei și edemului axonal. În prima săptămână, apare o reacție inflamatorie tranzitorie, în special în jurul vaselor de sânge și la meninge, datorită eliberării de acizi grași și alți acizi grași. Celulele endoteliale periferice proliferează și capilarele cresc în țesutul mort. Neovascularizarea se observă la fiecare 2 săptămâni. Monocitele din sânge pot pătrunde în zona infarctată prin vasele deteriorate. Astrocitele din țesutul cerebral intact din jur proliferează și formează o cicatrice glială în jurul atacului de cord. Acest lucru se întâmplă pentru o perioadă de aproximativ două luni, după care zona infarctată rămâne neschimbată. Neuronii nu se recuperează.
Infarctul hemoragic se manifestă histologic prin petechii sau hemoragii majore, în special în substanța cenușie necrotică. Este cel mai frecvent în embolie.
Infarctele lacunare sunt infarcte mici în părțile profunde ale creierului (ganglioni bazali, talamus, substanță albă) și în trunchiul cerebral. Aceștia sunt responsabili pentru aproximativ 20% din toate loviturile. Acestea sunt cauzate de blocarea ramurilor profund penetrante ale arterelor cerebrale mari și sunt frecvente în hipertensiune și diabet. Un mic infarct lacunar poate provoca un deficit neurologic sever.
Macroscopic infarct cerebral este cel mai adesea localizat în bazinul arterei cerebrale medii. Spre deosebire de alte infarcte anemice, în care necroza este coagulare, infarctul cerebral se caracterizează prin necroză colică. Deși moartea neuronală apare încă din primele 10 minute de la debutul ischemiei, modificările macroscopice și histologice apar mult mai târziu.
În primele 6 ore infarctul este aproape imperceptibil macroscopic. Între 10 și 40 de ore zona infarctată devine mai moale și se scufundă ușor în tăietură. Doar între 2 și 7 zile devine clar că infarctul este separat de țesutul cerebral sănătos. În decurs de una până la trei săptămâni, țesutul necrotic capătă treptat o culoare gălbuie, se lichefiază și este absorbit. Astfel, la locul infarctului se formează un chist umplut cu fluid clar, ușor gălbui.
- Îndulcitorii artificiali înșeală creierul
- Cum să îmbunătățiți memoria și funcția creierului prin dietă și stil de viață
- Ce alimente sunt bune pentru creierul nostru Bgonair
- Un miracol chinez provoacă un atac de cord
- Patologie clinică a nefrosclerozei Patologie