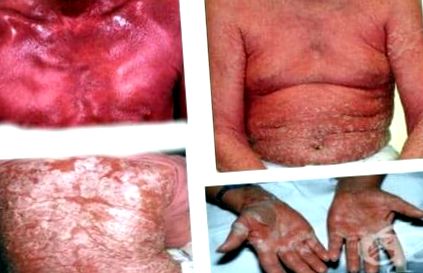
La rubrica stare eritematoasă, nespecificată se referă la eritrodermie.
Eritroderma este un termen final care se referă la dermatita eritematoasă scalabilă care implică 90% sau mai mult din suprafața pielii. Se caracterizează prin eritem care implică suprafața pielii și adesea ascunde leziunile principale, care sunt indicatori importanți pentru înțelegerea evoluției bolii.
Creșterea perfuziei zahărului din sânge se observă în eritrodermie, ducând la distrugerea temperaturii (ducând la pierderi de căldură și hipotermie) și la o posibilă insuficiență cardiacă performantă. Rata metabolică bazală este mărită pentru a compensa pierderea de căldură rezultată. Pierderea de lichid prin transpirație crește proporțional cu rata metabolică bazală. Situația este similară cu cea observată la pacienții după arsuri (bilanț negativ de azot, caracterizat prin edem, hipoalbuminemie, pierderea masei musculare).
Există o pierdere semnificativă a greutății exfoliate, care poate ajunge la 20-30 de grame/zi. Acest lucru contribuie la hipoalbuminemia, care este adesea observată în afecțiune. Hipoalbuminemia se datorează, în parte, scăderii sintezei albuminei sau a metabolismului. Edemul este o constatare obișnuită, probabil datorită mișcării fluidelor în spațiile extracelulare. Stresul oxidativ este, de asemenea, asociat cu eritrodermia indusă de medicamente.
Patogeneza eritrodermiei este neclară. Moleculele adezive și liganzii acestora joacă un rol semnificativ în interacțiunile endoteliale ale leucocitelor care afectează legarea, transmigarea și infiltrarea limfocitelor și a celulelor mononucleare în timpul inflamației, deteriorării sau stimulării imunologice. Creșterea expresiei moleculelor de aderență (VCAM-1, ICAM-1, E-selectină și P-selectină) observată în boală stimulează inflamația pielii, care poate duce la proliferarea celulelor epidermice și la creșterea producției de mediatori inflamatori. Interacțiunea complexă a citokinelor și a moleculelor de adeziune celulară, cum ar fi interleukina-1, - 2 și - 8, molecula de adeziune intercelulară-I și factorul de necroză tumorală (TNF) duce la un nivel semnificativ crescut de rotație epidermică, ceea ce duce la o rată mitotică ridicată . Numărul de celule germinale crește și timpul pentru trecerea keratinocitelor prin epidermă scade, ducând la pierderea mai multor materiale celulare de la suprafață.
Raportul bărbat-femeie al eritrodermiei este de 2-4: 1. Excluderea afecțiunii apare de obicei la persoanele cu vârsta peste 40 de ani, cu excepția cazului în care este rezultatul dermatitei atopice, dermatitei seboreice sau a ictiozei ereditare. Vârsta de debut este legată în principal de etiologie.
Determinarea etiologiei specifice a eritrodermiei nu este adesea posibilă. Bolile pielii care cauzează afecțiunea și bolile sistemice asociate cu acestea includ următoarele:
- Dermatita atopica
- dermatită de contact
- dermatofitoză
- Boala Hailey-Hailey
- Boala Leiner
- lichen plan
- lupus eritematos
- pemfigoid
- psoriazis
- dermatita seboreica
Peste 135 de medicamente sunt implicate în relația cauzală cu eritrodermia. Trebuie remarcat faptul că eritrodermia psoriazică este indusă de inhibitorul alfa al factorului de necroză tumorală (TNF). Eritrodermia legată de sarcoidoză poate demonstra lichenul papule ca indicator al diagnosticului.
Istoricul medical este cel mai important ajutor în diagnosticul eritrodermiei. Pacienții pot avea antecedente de boală primară (de exemplu, psoriazis, dermatită atopică). Boala se dezvoltă de obicei rapid atunci când este rezultatul alergenilor la medicamente, limfom, leucemie. Dezvoltarea bolii este treptată atunci când este rezultatul psoriazisului, dermatitei atopice sau răspândirii bolii primare.
Boala se caracterizează prin eritem generalizat. Scalarea are loc la 2-6 zile de la debutul eritemului. Epiderma pare subțire, conferind pielii un aspect strălucitor. Odată găsit eritemul, se dezvoltă solzi albi sau galbeni care progresează pentru a da pielii un aspect roșu și gri uscat. Indurarea și îngroșarea pielii din cauza umflării și lichenificării pot provoca o senzație de etanșeitate severă a pielii la pacient. Pielea este roșie aprinsă, uscată, solzoasă și caldă la atingere. Pruritul are ca rezultat de obicei zgârierea și crustarea ulterioară.
La unii pacienți, palmele și tălpile picioarelor pot fi implicate, cu căderea părului și desprinderea unghiilor. Hiperkeratoza sublinguală, onicoliza distală, hemoragiile care apar și uneori, unghiile se pot separa. Shelley descrie benzi alternative de rupere a plăcii unghiei și leuconichie în eritrodermia indusă de medicamente. Pielea periorbitală poate fi inflamată și edematoasă, ducând la ectropion. În cazurile cronice, pot apărea tulburări ale pigmentului.
Prezența limfadenopatiei și a hepatosplenomegaliei, în special în combinație cu disfuncție hepatică și febră, poate sugera un sindrom de hipersensibilitate la medicament sau malignitate. Limfadenopatia dermatopatică poate apărea în eritrodermia care nu este cauzată de limfom sau leucemie. Biopsia ganglionară este recomandată atunci când ganglionii limfatici prezintă trăsături limfatice și nu se cunoaște cauza bolii. Imaginea generală se modifică în funcție de natura bolii subiacente și de starea fizică generală a pacientului.
Eritrodermia duce adesea la complicații acute și cronice locale și sistemice:
- pierderea de căldură duce la hipotermie
- pierderea de lichide duce la anomalii electrolitice și la deshidratare
- poate apărea infecție secundară a pielii (impetigo, celulită)
- hipoalbuminemia cauzată de pierderea de proteine și creșterea ratei metabolice determină edem
- eritrodermia poate provoca modificări ale pigmentării (pete maronii și/sau albe)
Constatările de laborator la pacienții cu eritrodermie sunt de obicei nespecifice. Anomaliile frecvente sunt anemia ușoară, leucocitoza cu eozinofilie, rata crescută de sedimentare, scăderea albuminei serice, creșterea acidului uric, electroforeza anormală a proteinelor serice cu polielevare gamma globulinică și niveluri crescute de IgE. Eozinofilia este de obicei o constatare nespecifică, deși numărul crescut crește șansa de limfom. Celulele Sézary circulante pot fi prezente, dar având în vedere că mai puțin de 10% sunt considerate nespecifice în eritrodermie, prezența a 20% sau mai mult ridică suspiciunea sindromului Sézary.
Probele de biopsie cutanată au, de obicei, caracteristici foarte nespecifice. Hiperkeratoza, parakeratoza, acantoza și infiltratul inflamator perivascular cronic, cu sau fără eozinofile, sunt exemple. Corelația clinicopatologică este dificilă, deoarece semnele nespecifice ale eritrodermiei pot masca caracteristicile specifice ale dermatozei de bază. Studiile de imunofluorescență directă pot avea un beneficiu de diagnostic în cazurile de eritrodermie secundară pemfigusului foliaceu, pemfigoidului buloasă, bolii grefă contra gazdă și bolii țesutului conjunctiv.
Pacienții care dezvoltă o formă acută a bolii au nevoie adesea de internare în spital, deoarece funcțiile lor generale ale corpului pot necesita monitorizare. Internarea în spital ar trebui luată în considerare serios la copiii cu eritrodermie și febră, deoarece această prezentare este indicativă a hipotensiunii arteriale și chiar a sindromului de șoc toxic. Principiul tratamentului este de a menține pielea umedă, de a evita zgârierea, de a aplica steroizi topici și de a trata cauza care stau la baza și complicațiile. Eritrodermia, care aparține stare eritematoasă, nespecificată se opune adesea terapiei până când se tratează boala de bază. Cursul tratamentului se caracterizează prin exacerbări multiple și este adesea necesară terapie pe termen lung cu glucocorticoizi.
Aportul de lichide trebuie monitorizat și controlat îndeaproape, deoarece pacienții se pot deshidrata sau pot dezvolta insuficiență cardiacă. Aplicați bandaje impermeabile, schimbându-le la fiecare 2-3 ore. Steroizii cu rezistență intermediară (de exemplu cremă triamcinolonă 0,025-0,5%) se aplică sub pansamente umede. Antibioticele sunt, de asemenea, incluse dacă există semne de infecție secundară. Antihistaminicele ajută la reducerea mâncărimilor și asigură sedarea necesară. Steroizii sistemici pot fi de ajutor în unele cazuri, dar trebuie evitați în cazurile suspecte de psoriazis.
În mod tradițional, corticosteroizii topici sub ocluzie umedă și fototerapie au fost folosiți pentru tratarea eritrodermiei psoriazice.
Prognosticul eritrodermiei depinde de procesul bolii de bază. Dacă cauza poate fi înlăturată sau corectată, prognosticul este în general bun. Dacă este rezultatul unei răspândiri generalizate a unei tulburări primare a pielii, cum ar fi psoriazisul sau dermatita, este de obicei eliminată cu un tratament adecvat al bolii pielii, dar poate reapărea în orice moment. Cursul eritrodermiei idiopatice este imprevizibil. Poate dura mult timp cu perioade de exacerbare acută.
- Obezitate, ICD E66 nespecificat
- Limită într-o ceață de alcool
- Atenţie! Când sticlele și cutiile de plastic sunt capabile să ne omoare
- Icter la nou-născut - unde este granița cu starea fiziologică
- Bunicul cu vitiligo a făcut păpuși pentru copii cu aceeași stare Spiritell