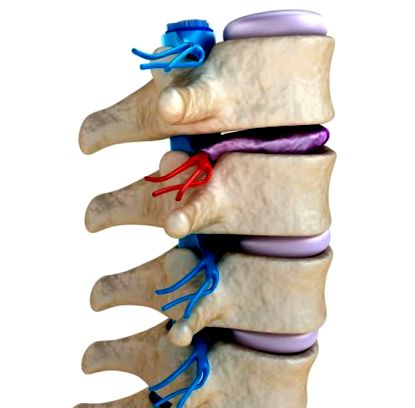
Boala degenerativă a discului este o afecțiune legată de vârstă care apare atunci când unul sau mai multe discuri dintre vertebre se deteriorează sau se descompun, ducând la durere.
Pot exista slăbiciune, rigiditate și durere care radiază pe picior.
În ciuda numelui său, boala degenerativă a discului nu este o boală, ci un fenomen natural care vine de la îmbătrânire.
Discurile de cauciuc între vertebre permit de obicei îndoirea și îndoirea spatelui, cum ar fi amortizoarele. De-a lungul timpului, se uzează și nu mai oferă la fel de multă protecție ca pe vremuri.
tratament
Tratamentul poate include terapie ocupațională, fizioterapie sau ambele, exerciții speciale, medicamente, scădere în greutate și intervenții chirurgicale.
Opțiunile medicale includ injectarea articulațiilor în discul deteriorat cu steroizi și anestezie locală. Acestea se numesc injecții fatale articulare. Ele pot oferi o ameliorare eficientă a durerii.
Rizotomia fațetelor este un curent de radiofrecvență care ucide nervii din jurul articulației, împiedicând semnalele de durere să ajungă la creier. Pacienții care răspund bine la injecțiile articulare fatale pot beneficia de acestea. Ameliorarea durerii poate dura mai mult de un an.
Anuloplastia electrotermală intraiscală (IDET) implică introducerea unui cateter în disc și încălzirea acestuia. Acest lucru pare să reducă durerea, provocând probabil micșorarea colagenului, pentru a repara deteriorarea discului. Mecanismul exact rămâne neclar.
Remediile includ medicamente pentru durere, cum ar fi tilenolul și medicamentele antiinflamatoare nesteroidiene (AINS), cum ar fi ibuprofenul. Steroizii și relaxantele musculare pot fi de asemenea prescrise.
Unele poziții pot ajuta la ameliorarea simptomelor. Îngenuncherea sau înclinarea, de exemplu, pot fi mai puțin dureroase decât a sta.
Un corset sau bretele pot oferi suport pentru spate.
Simptome
Degenerarea discului nu poate provoca simptome sau durerea poate fi atât de severă încât individul nu poate continua activitățile zilnice.
Condiția începe cu deteriorarea coloanei vertebrale, dar în timp, simptomele pot afecta alte părți ale corpului. Simptomele se agravează de obicei odată cu vârsta.
Disconfortul poate varia de la ușor la sever și invalidant. Acest lucru poate duce la osteoartrita, cu durere și rigiditate în spate.
Cel mai frecvent simptom precoce este de obicei durerea și slăbiciunea din spate, care radiază către o altă zonă.
Dacă leziunea se află în partea inferioară a spatelui sau în coloana lombară, disconfortul poate iradia către coapse și coapse superioare. De asemenea, pot exista furnicături, amorțeli sau ambele la nivelul picioarelor sau picioarelor.
Dacă leziunea se află la nivelul gâtului sau coloanei cervicale, durerea se poate răspândi pe umăr, braț și braț.
De asemenea, poate exista instabilitate la nivelul coloanei vertebrale, ceea ce duce la spasme musculare în partea inferioară a spatelui sau gâtului, în timp ce corpul încearcă să stabilizeze vertebrele. Acest lucru poate fi dureros.
Individul poate prezenta umflături și dureri severe.
Durerea poate fi mai gravă atunci când stai, te apleci, te ridici sau te întorci. Mersul pe jos, așternutul și schimbarea poziției pot ajuta la ușurarea acestuia.
Motive
Discurile intervertebrale, cunoscute și sub numele de pereții interstițiali ai vaselor de sânge sau ale discurilor spinale, asigură căptușeala între vertebrele coloanei vertebrale. Au o structură elastică din țesuturi fibrogranulice.
Partea exterioară a discului este cunoscută sub numele de fibroză inelară. Este puternic și fibros și constă din mai multe straturi suprapuse.
Miezul interior al discului este nucleul pulpos. Este moale și gelatinos.
Discurile interstelare reduc tensiunea atunci când coloana vertebrală se mișcă sau poartă greutate. De asemenea, ajută coloana vertebrală să se îndoaie.
Odată cu înaintarea în vârstă, tulpini repetitive zilnice la nivelul coloanei vertebrale și leziuni accidentale, inclusiv minore, neobservate, pot deteriora discurile din spate.
Modificările includ:
- Pierderea de lichid: Discurile intervertebrale ale unui adult tânăr sănătos constau în lichide de până la 90%. Odată cu înaintarea în vârstă, conținutul de lichid scade, ceea ce face discul mai subțire. Distanța dintre vertebre devine mai mică și devine mai puțin eficientă ca pernă sau amortizor.
- Structura discului: lacrimi sau fisuri foarte mici apar pe stratul exterior al discului. Materialul moale și gelatinos din interior poate pătrunde în fisuri sau rupturi, provocând umflarea sau ruptura discului. Discul se poate rupe în fragmente.
Când vertebrele au mai puțină căptușeală între ele, coloana vertebrală devine mai puțin stabilă.
Pentru a compensa, corpul acumulează osteofite sau spini osoase, mici creșteri ale părului care se dezvoltă de-a lungul marginii oaselor. Aceste umflături pot ciupi măduva spinării sau rădăcinile nervului spinării. Ele pot submina funcția nervoasă și pot provoca durere.
Alte probleme includ:
- distrugerea cartilajului, țesutul care obstrucționează articulațiile
- un disc proeminent cunoscut sub numele de hernie de disc
- îngustarea canalului spinal sau stenoza coloanei vertebrale
Aceste modificări pot afecta nervii, ducând la durere, slăbiciune și rigiditate.
Factori de risc
Vârsta este cel mai mare factor de risc, dar alți factori pot accelera procesul de degenerare.
Ei includ:
- plenitudine excesivă
- muncă fizică obositoare
- fumat
- traume acute sau bruște, cum ar fi o cădere
Durerea degenerativă a discului poate începe atunci când o leziune mare sau ușoară duce la dureri de spate bruste și neașteptate sau poate apărea ca o durere ușoară de spate care se agravează în timp.
diagnostic
Medicul va întreba despre simptome, când și unde a apărut durerea, dacă există furnicături sau amorțeală și care sunt situațiile care provoacă cea mai mare durere. De asemenea, vor întreba despre orice cădere, rănire sau accident.
Examenul fizic se poate face pentru:
- Forța musculară: Medicul dumneavoastră poate verifica atrofia, pierderea în greutate sau mișcările anormale.
- Durere cu mișcare sau ca răspuns la atingere: Pacientul va fi rugat să se miște în moduri specifice. Dacă apăsarea spatelui inferior cauzează durere, poate exista un disc degenerat.
- Funcția nervoasă: medicul prinde diferite zone cu un ciocan reflex. Reacția slabă sau lipsa reacției poate însemna o rădăcină nervoasă comprimată. Stimulii calzi și reci pot fi folosiți pentru a vedea cât de bine reacționează nervii la schimbările de temperatură.
Medicul poate solicita următoarele teste de diagnostic:
- Scanați imagini, cum ar fi CT sau RMN, pentru a aduna informații despre starea nervilor spinali, a discurilor și a modului în care acestea sunt aliniate.
- Discogramă, care implică injectarea unui colorant în centrul moale al unui disc sau a mai multor discuri. Scopul este de a vedea dacă discul este dureros. Vopseaua apare pe o scanare pe computer sau o examinare cu raze X. Utilizarea unei discograme poate fi totuși controversată, deoarece herniile de disc nu provoacă întotdeauna simptome.
Medicul dumneavoastră poate testa, de asemenea, pentru alte afecțiuni, cum ar fi tumorile sau alte tipuri de leziuni, pentru a asigura un diagnostic corect.
Exerciții
Exercițiile fizice pot ajuta la întărirea și stabilizarea zonei din jurul discurilor afectate și la creșterea mobilității.
Exercițiile care construiesc mușchii spatelui și stomacului includ mersul pe jos, ciclismul și înotul, precum și programe de consolidare a nucleului, cum ar fi yoga și Pilates.
Serviciul Național de Sănătate din Regatul Unit (NHS) recomandă câteva exerciții simple pentru a încerca acasă.
Intinde-te pe spate pe podea sau pe pat cu picioarele pe podea.
1. Împingeți fundul în jos în podea. Țineți apăsat timp de 5 secunde. Repetați de 10 ori.
2. În aceeași poziție, trageți șoldurile împreună și ridicați-le ușor pentru a face un pod jos. Dacă este greu să faci un pod, doar strângerea șoldurilor te poate ajuta. Faceți acest lucru de 10 ori.
3. Mutați cu grijă genunchii dintr-o parte în alta.
Ridicarea greutăților poate ajuta, dar trebuie făcută sub îndrumare și fără a îndoi corpul.
interventie chirurgicala
Pacienții care nu răspund la terapii conservatoare în decurs de aproximativ 3 luni pot lua în considerare intervenția chirurgicală.
Aceasta poate fi o opțiune dacă există:
- dureri de spate sau de picioare care împiedică pacientul să efectueze activități regulate
- furnicături sau slăbiciune la nivelul picioarelor
- dificultăți în a te ridica sau a merge
Sunt disponibile următoarele opțiuni chirurgicale:
Chirurgie stabilizatoare sau fuziune a coloanei vertebrale: fuziunea a două vertebre împreună oferă stabilitate coloanei vertebrale.
Acest lucru se poate face oriunde în coloana vertebrală, dar este mai frecvent în partea inferioară a spatelui și gâtului. Acestea sunt cele mai mobile părți ale coloanei vertebrale.
Acest lucru poate ameliora durerea extremă la pacienții a căror coloană vertebrală nu mai poate suporta greutatea, dar poate accelera și degenerarea discului la vertebrele contopite.
Chirurgie decompresivă: diferite opțiuni pentru îndepărtarea unei părți a articulației discului pot ameliora presiunea asupra nervilor.
Un pacient care dezvoltă osteoartrită, hernie de disc sau stenoză spinală poate avea nevoie de alte tratamente.
Tratamentul cu celule stem
Cercetătorii de la Universitatea din Queensland, Australia, au avut un anumit succes cu abordarea ingineriei țesuturilor folosind celule stem.
Scopul este de a încuraja generarea cartilajului funcțional utilizând un sistem de hidrogel injectabil. Cercetătorii concluzionează că terapia cu celule stem poate fi utilă în regenerarea discurilor interstelare.
Definiția nu a apărut încă și sunt necesare multe alte studii pentru a demonstra că acest tratament este sigur și eficient.
- Tot ce trebuie să știți despre cașexie - BgMedBook
- Tot ce trebuie să știți despre ochii scufundați - BgMedBook
- Tot ce trebuie să știți despre operația de reconstrucție a sânilor - BgMedBook
- Tot ce trebuie să știți despre DHEA - BgMedBook
- ZEN, ARTE MARȚIALE, YOGA ȘI MIRACLE CÂND ÎN MEDITAȚIE TOTUL DEVINE „UNUL” - PROBLEMELE DISPAR