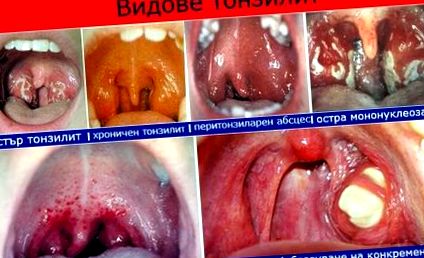
Amigdalita este o boală inflamatorie a amigdalelor, de obicei cauzată de infecție. Amigdalele sunt structuri limfoide ovale situate de ambele părți ale gâtului între cele două arcade palatine. Boala se manifestă prin simptomele caracteristice care îi permit să se distingă de bolile inflamatorii ale căilor respiratorii superioare.
Faringita streptococică apare cel mai frecvent la copii cu vârsta cuprinsă între 5 și 15 ani și este rară la copiii cu vârsta sub 2 ani. În această copilărie timpurie, amigdalita poate fi cauzată de o infecție virală.
Boala se caracterizează prin variații sezoniere și legate de vârstă în frecvența sa și s-a constatat că băieții cu vârsta de până la 14 ani sunt mai afectați, dar starea este ulterior mai frecventă la bărbați decât la femei.
Studiile au arătat că aproximativ 15-30% din cazurile raportate de amigdalită acută sunt cauzate de o cauză bacteriană. Streptococii din grupa A (S.pyogenes) sunt cele mai frecvente cauze bacteriene ale acestei boli.
În majoritatea cazurilor, amigdalita streptococică este precedată de o infecție virală inițială a căilor respiratorii superioare (50-80% din cazuri), care duce la o slăbire a imunității organismului și este o condiție prealabilă pentru infecția bacteriană.
Virușii care cauzează amigdalită sunt cel mai adesea rinovirusurile, adenovirusurile, virusurile gripale și parainfluenzale, coronavirusurile, virusul Epstein-Barr. Acestea sunt discutate în detaliu în articolul Amigdalită acută (angină).
Streptococcus pyogenes - cunoscut sub numele de streptococi beta-hemolitici, care aparțin serogrupului Lancefield A (un semn diagnostic important în metodele rapide de detectare a infecției streptococice). Sunt bacterii care provoacă o mare varietate de boli la om. Sunt cea mai frecventă cauză bacteriană a faringitei acute și a amigdalitei acute (15-30% din cazuri). În 20% din cazuri, există copii fără simptome vizibile care sunt purtători de streptococi din grupa A colonizați în mucoasa căilor respiratorii superioare. Acest lucru le face contagioase cu restul până la eradicarea completă a colonizării.
Alături de infecțiile respiratorii superioare și ale pielii, streptococii din grupa A pot provoca o mare varietate de infecții sistemice invazive. Două afecțiuni care pun viața în pericol sunt, de asemenea, cauzate de aceste cauze - febra reumatică acută și glomerulonefrita acută.
Deși gruparea serologică Lansfield este un criteriu standard pentru diferențierea speciilor streptococice patogene, organismele din grupa A pot fi identificate mai eficient prin numeroase proceduri de aglutinare, coaglutinare și imunoanaliză enzimatică. Tulpinile din grupa A se pot distinge și de alte grupuri prin susceptibilitatea lor la bacitracină (95% din creșterea streptococică din grupa A este inhibată de bacitracină).
Într-un test de cultură pe agar de sânge, streptococii din grupa A determină o zonă caracteristică a hemolizei complete care îi deosebește de ceilalți streptococi.
Streptococii înșiși sunt coci gram-pozitivi care dau o creștere caracteristică în perechi sau în lanțuri. Au tendința de a coloniza căile respiratorii superioare, iar unele dintre ele sunt extrem de virulente, întrucât depășesc funcțiile de protecție ale gazdei.
Factorii de patogenitate care permit streptococilor din grupa A să provoace infecții la om:
- Prezența unei capsule
- Proteina M
- Diferiti antigeni localizati pe suprafata celulei bacteriene
- Producerea multor enzime și toxine care au un efect dăunător asupra celulelor corpului - peptidază, hemolizine (streptolizină O), exotoxine pirogene, nucleaze etc.
S. pyogenes poate provoca boli la persoanele sănătoase de toate vârstele care nu au imunitate specifică la serotipul responsabil pentru infecție. Aceste bacterii sunt răspândite în principal prin transmisie de la om la om, în principal prin obiecte contaminate, prin picături din aer și rareori prin alimente și apă.
Amigdalită streptococică se caracterizează prin următoarele simptome:
Simptomele mai puțin frecvente sunt:
- Greaţă
- Dureri de stomac
- Vărsături
- Schimbarea vocii
- Anxietate/frică de sufocare - manifestată mai ales ca o tulburare de somn, care este cel mai adesea cauzată de amigdalele umflate, care perturbă fluxul de aer.
Diagnosticul de amigdalită streptococică se bazează pe plângerile pacientului, care trimit medicul la un posibil diagnostic, care este confirmat de teste suplimentare.
Pașii pe care medicul îi urmează pentru a pune un diagnostic sunt următorii:
1. Examenul fizic - presupune utilizarea unei surse de lumină și a unei spatule din lemn pentru a examina cu atenție gâtul și amigdalele pacientului pentru eventualele modificări. În infecția streptococică, acestea sunt foarte roșii, dureroase și adesea cu o acoperire albă.
De asemenea, medicul poate examina nasul și urechile pentru a afla dacă există inflamații.
Pielea este verificată pentru prezența erupției asemănătoare scarlatinei, care, în unele cazuri, este asociată cu infecția streptococică.
Palpați cu atenție grupurile individuale de ganglioni limfatici cervicali, urmărind mărirea și roșeața.
Auscultarea plămânilor pentru a evalua respirația și dacă acestea sunt afectate de infecție.
În plus, splina poate fi palpată, ceea ce poate indica o infecție cunoscută sub numele de mononucleoză, care apare adesea cu amigdalită (deci este important să se facă distincția între cele două boli).
2. Examinarea microbiologică - la examinarea gâtului pacientului cu un tampon de bumbac, se ia o probă pentru a determina dacă există o cauză bacteriană a bolii. Tamponul este frecat între cele două arcade palatine și apoi sunt utilizate medii nutritive specifice (agar de sânge), la care bacteriile dau creștere în 24-48 de ore. În infecția streptococică cu S.pyogenes, acestea dau o beta-hemoliză caracteristică a agarului din sânge, ceea ce confirmă imediat cauza.
Există alte metode mai rapide pentru confirmarea infecției cu streptococ, care sunt pozitive în câteva minute și sunt la fel de sensibile ca testul culturii. Cu toate acestea, într-un studiu rapid, se efectuează întotdeauna un test de cultură pentru posibile rezultate fals pozitive (ceea ce este rar).
Testul rapid în sine implică studiul antigenelor care sunt exprimate pe suprafața celulei bacteriene.
De asemenea, în infecția streptococică, titrul antistreptolizinei O (anticorp) crește, dar acest test este pozitiv la 3-6 săptămâni după o infecție streptococică, când acești anticorpi sunt crescuți. Acest studiu oferă dovezi retrospective ale infecției cu streptococ.
3. Număr total de sânge (PKC) - testarea serologică dovedește prezența unui proces infecțios în organism prin creșterea globulelor albe din sânge, ESR (rata de sedimentare a eritrocitelor) și CRP (proteina C-reactivă). Analizele de sânge dovedesc, de asemenea, posibile mononucleoze.
4. Endoscopie nazală - acesta este un test minim invaziv care poate fi utilizat în caz de incapacitate de a înghiți pentru a face un diagnostic diferențial între amigdalele inflamate și epiglotită. Această procedură nu este recomandată copiilor.
5. Antibiogramă - un studiu care examinează susceptibilitatea bacteriilor la anumite antibiotice, care are o importanță deosebită pentru tratamentul bolii.
6. Metode de imagistică - se utilizează în principal tomografia computerizată (CT), care este utilizată în principal în suspiciunea de abces peritonsilar ca complicație a amigdalitei streptococice.
În cazul unei cauze virale, boala se autolimitează și se rezolvă în câteva zile, chiar și fără tratament. Cu toate acestea, tratamentul cu antibiotice este extrem de important pentru ameliorarea simptomelor, prevenirea complicațiilor purulente și nesupprimate. Odată cu introducerea antibioticelor, riscul de a dezvolta un abces peritonsilar este mult redus.
Pentru tratamentul eficient al amigdalită streptococică se utilizează următoarele antibiotice:
- Penicilinele - sunt întotdeauna prima alegere în amigdalita streptococică, deoarece bacteriile sunt extrem de sensibile la acestea. Penicilinele precum ampicilina și amoxicilina sunt utilizate în principal.
- Cefalosporine
- Macrolide
În timpul tratamentului cu antibiotice cu penicilină, motivele eșecului tratamentului sunt:
- Prezența bacteriilor producătoare de beta-lactamaze care „protejează” streptococii de peniciline
- Penetrarea slabă a penicilinelor în celulele amigdaliene, care permite supraviețuirea intracelulară a bacteriilor
- Rezistența sau toleranța la antibiotic în sine
- Doza inadecvată sau durata insuficientă a tratamentului cu antibiotice
- Reinfectarea cu streptococi din grupa A
Alte medicamente utilizate sunt pentru ameliorarea simptomatică, cum ar fi antipiretice, spray-uri topice pentru ameliorarea durerii la înghițire, analgezice etc.
Indiferent dacă amigdalita este cauzată de o infecție virală sau bacteriană, îngrijirea la domiciliu poate îmbunătăți starea pacientului.
1. Odihna și somnul adecvat îmbunătățesc semnificativ starea generală.
2. Asigurarea unui aport adecvat de lichide pe tot parcursul zilei, care protejează gâtul de uscare.
3. Băuturile calde calmează durerile în gât.
4. Evitați eventualii iritanți precum fumul de țigară etc.
În ciuda evoluției favorabile a bolii, există uneori riscul de a dezvolta unele dintre următoarele complicații, dintre care unele pun viața în pericol și pot afecta calitatea vieții:
- Boala cronică
- Pneumonie
- Abces peritonsilar
- Febră reumatică
- Glomerulonefrita poststreptococică
- Otită
Îndepărtarea chirurgicală a amigdalelor se efectuează atunci când un pacient are adesea episoade recurente de amigdale inflamate, boli cronice sau amigdalită bacteriană care nu răspunde la tratamentul cu antibiotice. Mai mult de șapte episoade de amigdale inflamate într-un an este o indicație pentru îndepărtarea lor.
Amigdalectomia se efectuează și în prezența unora dintre următoarele simptome:
- Apnee obstructivă în somn
- Respiratie dificila
- Dificultate la inghitire
Perioada de recuperare după operație durează în medie între 7 și 14 zile.
- Amigdalita cronică la copii - un semn ascuns al deficienței imune
- Amigdalită cronică - aveți grijă la antibiotice! (Partea I)
- CAMERĂ; Grozav; mall pe vremea soc - Burgas - Cel mai bun oraș
- FORMULĂ DE REDUCERE CORTISOL, CAPSULE X 90 magazin online
- Rumbata, eu și Ronaldo - mini serie pe BNT - Pagina 12 BG-Mamma