Dr. V. Penchev, prof. Dr. M. Tsekova
Catedra de Propedeutică a Medicinii Interne, MU-Pleven
Principala definiție a hipertensiunii rezistente (PH) este din 1992 - atunci PX este definită ca hipertensiune arterială necontrolată (ținte de tensiune arterială inaccesibile) cu două medicamente în doze optime, dintre care unul este diuretic. Această definiție a RH este, de asemenea, dată în Recomandările europene pentru comportamentul în hipertensiunea arterială (AH) din 2007. În acestea, AH este definită ca fiind rezistentă la tratament sau refractară atunci când planul de tratament, care include metode non-medicamentoase (modificări ale stilului de viață) și prescrierea a trei medicamente, inclusiv o doză adecvată de diuretic, nu poate reduce tensiunea arterială sistolică și diastolică la anumite niveluri. Scopul acestui articol este de a compara abordările privind tratamentul RH în cele mai recente linii directoare pentru AH.
Cuvinte cheie: hipertensiune rezistentă, hipertensiune refractară, terapie medicamentoasă, terapie AH bazată pe dispozitive, linii directoare
Termenul de „hipertensiune rezistentă” a fost introdus pentru prima dată în 1988 de Frohlich împreună cu „pacient rezistent” și „medic rezistent”. În 2008, Avizul american privind diagnosticul, evaluarea și tratamentul hipertensiunii rezistente (RH) a fost publicat de American Heart Association și de High Blood Pressure Research Council. Potrivit acestuia, RH este definită ca tensiunea arterială (TA), care rămâne peste normal, în ciuda utilizării simultane a trei medicamente antihipertensive de clase diferite. Unul dintre cele trei medicamente trebuie să fie diuretic și toate medicamentele trebuie prescrise în doza optimă. Conform definiției de mai sus, RH include pacienții care au nevoie de mai mult de trei medicamente. Pacienții a căror TA este controlată, dar care au nevoie de patru sau mai multe medicamente, trebuie clasificați ca având RH.
Orientări europene 2018 - Hipertensiunea este definită ca rezistentă atunci când strategia de tratament recomandată nu reușește să scadă valorile tensiunii arteriale sistolice (TA) și ale tensiunii arteriale diastolice (TA) sub 140 mmHg și/sau sub 90 mmHg, respectiv, și insuficiente controlul AN este confirmat prin monitorizarea ambulatorie a AN (AMAN) sau monitorizarea la domiciliu a AN (DMAN) la pacienții cu aderență confirmată la terapie. Strategia de tratament recomandată ar trebui să includă stilul de viață adecvat și măsuri de tratament cu doze optime sau bine tolerate de trei sau mai multe medicamente, care ar trebui să includă un diuretic, de obicei un inhibitor ECA sau antagonist de ARB și calciu (CCB). Hipertensiunea pseudorezistentă, precum și cauzele secundare ale hipertensiunii ar trebui excluse.
În Recomandările americane din 2017, în legătură cu noua definiție a AH și noua clasificare a valorilor AN, definiția RH este, de asemenea, modificată (Tabelul 1). Rezistent este AH în care TA de birou este peste 130/80 mmHg pe fundalul tratamentului cu mai mult de trei medicamente antihipertensive în doze optime, inclusiv diuretic, sau TA de birou sub 130/80 mmHg pe fondul tratamentului cu mai mult de patru medicamente . AH este definit ca rezistent doar prin excluderea TA măsurată inexact și respectarea slabă a terapiei prescrise, confirmarea valorilor TA prin monitorizarea la domiciliu a TA (DAN), Holter 24-h pentru TA (HAN) și excluderea AH secundară [1] .
Tabelul 1: Williams B. Hipertensiune rezistentă: o nevoie de tratament nesatisfăcută. Lancet 2009; 374: 1396–1398
Tabelul 2: Comportament la pacienții cu hipertensiune arterială rezistentă [1,3,4]
ESC/ESH 2013
ACC/AHA 2017
ESC/ESH 2018
Criterii de diagnostic
AN> 140/90 mmHg la
fundalul dozelor optime de MT, inclusiv un diuretic
și alte două medicamente antihipertensive și cauzele excluse ale pseudorezistenței
Birou AN> 130/80 mmHg pe fundal> 3 preparate în doze optime, incl. diuretic dacă este posibil
Medicamentul de birou AN 4
Trebuie demonstrat cu ajutorul DMAN, HAN și să se excludă pseudo-rezistența (inexactitatea măsurării tensiunii arteriale, aderența slabă la MT) și AH secundar.
AH> 140/90 mmHg împotriva dozelor optime de MT, inclusiv ACE/ARB + CCB + tiazidă/diuretică asemănătoare tiazidelor și
Controlul AH slab este confirmat de HAN sau DMAN și
Excluderea diferitelor cauze ale AH pseudorezistente (în special aderență slabă la MT) și AH secundare
Terapia non-medicamentoasă
Identificarea și corectarea factorilor de risc: obezitate, activitate fizică scăzută, consum excesiv de alcool, dietă bogată în sare și săracă în fibre
Modul de viață se modifică, în special limitarea sării
Recomandări suplimentare
Opriți sau reduceți la minimum consumul de medicamente și substanțe care cresc tensiunea arterială
Opriți sau reduceți la minimum consumul de medicamente și substanțe care cresc tensiunea arterială
Terapia medicamentoasă (MT)
Adăugarea de amilorid și doxazosin în absența contraindicațiilor
Terapie diuretică crescută
Adăugați AMCR
Adăugarea altor preparate cu diferite mecanisme de acțiune
Utilizarea diureticelor de ansă la pacienții cu BCR și/sau cei care primesc vasodilatatori puternici
Adăugați spironolactonă (25-50 mg/zi) la terapia curentă
Sau în caz de intoleranță la spironolactonă, adăugarea de eplerenonă sau amiloridă, creșterea dozei de diuretic tiazidic/tiazidic sau adăugarea de buclă
Sau adăugați bisoprolol sau doxazosin
Terapia bazată pe dispozitiv a AH
În caz de ineficiență a tratamentului medicamentos, pot fi recomandate proceduri invazive, cum ar fi denervarea renală și stimularea baroreceptorului.
Recomandarea clasei IIB
Nu este recomandat pentru tratamentul de rutină al AH, cu excepția contextului studiilor clinice și a ECA, până când studiile viitoare confirmă eficacitatea și siguranța acestuia.
Recomandarea de clasa a III-a
Ghidul de practică globală ISH 2020 pentru hipertensiune, publicat pe 06.2020 - noutăți?
În conformitate cu recomandările ESC/ESH 2018, AH este considerat rezistent, în care TA este peste 140/90 mmHg pe fondul dozelor optime de terapie medicamentoasă, inclusiv inhibitor ECA sau ARB în combinație cu CCB și tiazidă/tiazodă precum diureticul și controlul inadecvat al AN a fost confirmat de HAN sau valoarea medie în DMAN și au fost excluse diferite cauze ale pseudorezistenței (în special slabă aderare la terapie) și AH secundar [3] .
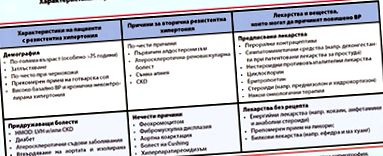
Incidența HR la adulți este de 13% atunci când se utilizează criteriile de diagnostic europene și crește cu 4% (adică 17%) atunci când se aplică criteriile americane [1]. Pacienții cu AH rezistent prezintă un risc de 2 până la 6 ori mai mare de accident vascular cerebral, infarct miocardic (MI), insuficiență renală cronică (CRF) și deces decât pacienții fără RH [3]. .
Recomandările americane acordă atenție și AH refractar. AH refractară este hipertensiunea arterială în care controlul tensiunii arteriale nu se realizează prin administrarea a mai mult de cinci medicamente antihipertensive de clase diferite, incl. un diuretic cu acțiune îndelungată asemănător tiazidelor, cum ar fi clorthalidona și un antagonist al receptorului mineralocorticoid (AMCR), spironolactona. Prevalența AH refractară este scăzută.
La acești pacienți, incidența complicațiilor cardiovasculare (CC) este foarte mare, incluzând hipertrofia ventriculară stângă (VSH), insuficiența cardiacă (IC) și accidentul vascular cerebral [1]. .
În AH rezistent în 2013, ESC/ESH a recomandat adăugarea de amilorid și doxazosin în absența contraindicațiilor [4]. .
Ghidul ESC/ESH din 2018 recomandă adăugarea de doze mici de spironolactonă (doză mică de intoleranță la eplerenonă sau amiloridă) la terapia rezistentă în AH rezistent, creșterea dozei de diuretic tiazidic/tiazidic sau de buclă sau adăugarea de bisoprolol sau doxazosin . Se recomandă o „combinație în 1 pastilă” pentru a îmbunătăți controlul TA: terapia inițială recomandată cu combinație dublă și triplă de medicamente la majoritatea pacienților; „Pilula unică - tratament” - o strategie de îmbunătățire a aderenței la terapie la majoritatea pacienților [3] .
În conformitate cu recomandările ACC/ANA 2017 în AH rezistent, este necesar să se mărească terapia diuretică, să se adauge AMKR, să se utilizeze alte medicamente cu diferite mecanisme de acțiune, să se aplice diuretice de ansă la pacienții cu boli renale cronice (CBD) și/sau cei care primesc vasodilatatori puternici [1] .
Este necesar să se identifice și să se corecteze factorii de risc: obezitate, activitate fizică scăzută, consum excesiv de alcool, dietă bogată în sare și săracă în fibre, oprirea sau minimizarea consumului de medicamente și substanțe care cresc tensiunea arterială, excluderea caracterului secundar al AH.
Nu există schimbări radicale în strategia privind HR. Accentul este pus pe detalii și excluderea strictă a „pacienților pseudo-rezistenți”. Se afirmă că aproximativ 50% din cazurile de RH sunt de fapt pseudo-rezistente, ceea ce reduce semnificativ numărul RH în practică.
PH este din nou definit ca TA de cabinet într-o poziție așezată peste 140/90 mmHg la un pacient tratat cu trei sau mai multe medicamente antihipertensive la doze optime (sau maxime tolerate), inclusiv un diuretic și după excluderea pseudorezistenței (tehnică slabă pentru măsurarea TA, acoperire albă, complianță slabă și alegere suboptimă a terapiei antihipertensive), precum și hipertensiune indusă de substanță/medicament și/sau hipertensiune secundară.
Conform manualului, RH afectează aproximativ 10% dintre pacienții cu AH, are un impact negativ asupra calității vieții și crește riscul de boli coronariene, insuficiență cardiacă cronică, accident vascular cerebral, progresia CKD și mortalitate din orice cauză. Aproximativ 50% dintre pacienții diagnosticați cu hipertensiune rezistentă au mai degrabă pseudorezistență decât hipertensiune arterială rezistentă.
Cazurile în care sunt incluse medicamente suplimentare sunt detaliate, iar recomandările sunt împărțite în elementare de bază și optime.
Din nou, utilizarea de rutină a terapiei bazate pe dispozitive și a procedurilor invazive, cum ar fi stimularea baroreceptorului carotidian - stimulator cardiac și stent; denervare renală; crearea unei fistule arteriovenoase; dispozitive pentru modificarea endovasculară a corpului carotidian.
Dacă TA măsurată în birou în poziția șezut este peste 140/90 mmHg la pacienții tratați cu trei sau mai multe medicamente antihipertensive în doze optime (sau maxime tolerate), inclusiv un diuretic, trebuie mai întâi excluse cauzele pseudorezistenței.
Trebuie avută în vedere screeningul pacienților pentru cauzele secundare ale AH.
Optimizarea regimului curent de tratament, inclusiv schimbarea comportamentului de sănătate și a tratamentului pe bază de diuretice (doze maxime tolerate de diuretic și alegere diuretică optimă: utilizarea diureticelor asemănătoare tiazidelor, nu a tiazidelor și inițierea diureticelor de ansă la eGFR 45 ml/min/1,73 m2 pentru atingerea TA țintă Dacă spironolactona este contraindicată sau intolerabilă, amilorida, doxazosina, eplerenona, clonidina și beta-blocantele sunt alternative sau orice altă clasă antihipertensivă neutilizată încă.
Hipertensiunea rezistentă trebuie controlată și tratată în centre specializate cu specialiști calificați și resurse suficiente necesare pentru a diagnostica și trata această afecțiune.
Prevenirea și tratamentul RH reprezintă o problemă multidisciplinară extrem de presantă. Analiza noilor recomandări europene și americane pentru controlul pacienților cu RH relevă o serie de actualizări și caracteristici. Ambele conduceri își au punctele forte. PH ar trebui să se distingă de hipertensiunea arterială necontrolată din cauza lipsei de respectare a tratamentului de către pacient, a dozelor suboptime de medicamente prescrise sau a pseudorezistenței. Este recomandabil să personalizați comportamentul fiecărui pacient cu RH, care ar trebui să includă avantajele abordării europene și americane. Trimiterea la un specialist sau la un centru de tratament pentru hipertensiune este adecvată dacă este imposibil să se atingă valorile țintă ale TA.
- Pe ambele părți ale mesei Krasita și Chami - Dietele
- Pe ambele părți ale mesei Tsvetoslava și Nikolai - Dietele
- Pe ambele părți ale mesei Danny și Danny - Dietele
- Terapie naturală pentru hipertensiunea pulmonară Tratamentul berberinei Belcho Hristov - Suplimente dietetice de fitness
- Pot lua apilak cu transpirație și prezența hipertensiunii