Malina Petkova, Karina Blagoeva
Universitatea din Sofia, Spitalul Universitar Lozenets, Sofia
Pandemia COVID-19 (boala Coronavirus-2019), cauzată de infecția cu coronavirusul SARS-CoV-2 (sindromul respirator acut sever coronavirus-2) crește cu o viteză vertiginoasă. Diabetul zaharat este definit ca un factor de risc pentru infecția severă cu COVID-19. În contextul unei infecții, pacienții cu diabet trebuie să își controleze nivelul de glucoză din sânge, ceea ce reprezintă o adevărată provocare pe fondul consumului de alimente compromis. Pentru riscul crescut de evoluție severă și mortalitate ridicată prin COVID-19 la persoanele cu diabet zaharat poate fi important: 1. Controlul diabetului; 2. Starea sistemului imunitar al pacientului, care este compromisă de boala cronică în sine; 3. Posibilitățile specialiștilor din domeniul sănătății din unitățile infecțioase separate de a face față problemelor diabetului, care apar în fiecare boală infecțioasă - în principal cetoacidoza.
Cuvinte cheie: infecție COVID-19, diabet, factori de risc
Coronavirusurile sunt o familie numeroasă de viruși care pot provoca boli la animale sau la oameni. La om, se știe că mai multe coronavirusuri provoacă infecții respiratorii, variind de la răceala obișnuită până la boli mai severe, cum ar fi sindromul respirator din Orientul Mijlociu (MERS) și sindromul respirator acut sever (SARS). COVID-19 este o boală infecțioasă cauzată de coronavirusul recent descoperit. Acest nou virus și boală erau necunoscute înainte de izbucnirea din Wuhan, China, în decembrie 2019.
Cele mai frecvente simptome ale COVID-19 sunt febra, oboseala și tuse uscată. Unii pacienți pot avea dureri, congestie nazală, curgerea nasului, dureri în gât sau diaree. Aceste simptome sunt de obicei ușoare și încep treptat. Unele persoane se infectează, dar nu prezintă simptome și se simt bine. Majoritatea oamenilor (aproximativ 80%) se recuperează de boală fără a fi nevoie de tratament special.
Aproximativ 1 din 6 persoane care dezvoltă COVID-19 se îmbolnăvesc grav de probleme respiratorii. Persoanele în vârstă și cele cu boli cronice sunt mai susceptibile de a dezvolta boli grave.
Persoanele cu diabet sunt expuse riscului de complicații severe ale infecției cu COVID-19, principalul fiind sindromul de detresă respiratorie acută (SARD) legat de SARS-CoV-2, o consecință a sindromului respirator acut sever coronavirus 2 (SARS-CoV-2) pneumonie.
Aceasta din urmă este definită ca o boală nouă.
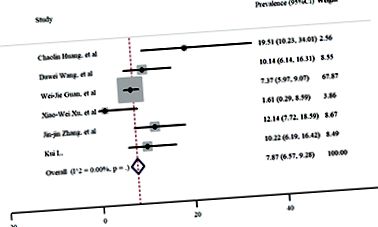
Într-un studiu retrospectiv efectuat la spitalul Wuhan Jin Yin-tan (Wuhan, China), 40% dintre pacienții tratați în unitatea de terapie intensivă între decembrie 2019 și 26 ianuarie 2020 au avut o boală cronică anterioară. Dintre toți pacienții, 17% au avut diabet, 10% au fost vindecați și 22% au murit [1]. Într-un alt studiu realizat în China, au fost analizate datele a 1.099 pacienți cu infecție Covid-19 confirmată de laborator din 552 spitale din 30 de provincii, până la 29 ianuarie 2020, și s-a constatat că 7,4% dintre cei infectați aveau diabet [2]. Un alt studiu care a analizat datele de la 140 de pacienți a arătat că hipertensiunea (30,0%) și diabetul (12,1%) au fost cele mai frecvente afecțiuni comorbide și au fost asociate cu severitatea infecției [3]. O meta-analiză a datelor de la 76.993 pacienți raportate în 10 lucrări științifice a arătat că 7,87% (95% CI, 6,57-9,28%) dintre cei infectați cu SARS-CoV-2 erau pacienți cu diabet zaharat (Fig. 1) [4] .
Figura 1: Incidența pacienților cu diabet la pacienții spitalizați cu COVID-19 [4]
La compararea pacienților din unitățile de terapie intensivă cu cei din unitățile de terapie non-intensivă, sa constatat că diabetul a dublat riscul de a efectua terapie intensivă [5]. Mortalitatea prin COVID-19 este de trei ori mai mare la persoanele cu diabet decât la populația generală [6]. Numărul afecțiunilor comorbide este un predictor al mortalității prin COVID-19. Pe lângă diabet, alte boli sunt hipertensiunea (20%), bolile cardiovasculare (16%) și bolile pulmonare (6%) [7]. .
Persoanele cu diabet sunt un grup cu risc crescut de boală severă și deces în timpul SARS, MERS (sindromul respirator din Orientul Mijlociu), infecțiile cu coronavirus și pandemia de gripă severă cu AH1N1 în 2009. [8] .
Starea sistemului imunitar la persoanele cu diabet zaharat
Pacienții cu diabet zaharat prezintă un risc crescut de orice tip de infecție, inclusiv gripă și complicații conexe, cum ar fi pneumonia bacteriană secundară. Persoanele cu diabet zaharat au un răspuns imun afectat la infecții, care este rezultatul atât al modificărilor profilului citokinelor, cât și al modificărilor răspunsului imun, inducând activarea celulelor T și a macrofagelor. Un control glicemic slab modifică negativ o serie de aspecte ale răspunsului imun la infecții virale și posibile infecții bacteriene secundare ale plămânilor [9]. .
În diabet, funcția neutrofilelor este suprimată cu un efect asupra capacității lor migratorii, a chimiotaxiei și a fagocitozei, probabil ca rezultat al fluidității membranei reduse. Imunitatea mediată de celule este, de asemenea, suprimată. Sistemele antioxidante implicate în activitatea bactericidă pot fi compromise. Aceste afectări sunt exacerbate în condiții de hiperglicemie și acidemie, dar cu normalizarea glicemiei și a nivelurilor de pH, dezvoltarea inversă [10]. Probabil că un procent mare de pacienți diabetici din China au avut diabet slab controlat atunci când au fost infectați cu COVID-19.
Mulți pacienți cu diabet de tip 2 sunt obezi. Obezitatea în sine este un factor de risc pentru infecțiile severe [11]. În timpul epidemiei de gripă AH1N1 din 2009, sa constatat că la pacienții obezi infecția a fost mai severă, mai lungă și de două ori mai mulți pacienți obezi au fost tratați în unitatea de terapie intensivă, comparativ cu populația generală [12]. .
Obezitatea abdominală metabolică-activă este asociată cu un risc mai mare de infecții. Secreția de adipokine și citokine (cum ar fi TNF-alfa și interferon din adipocitele abdominale) provoacă inflamații cronice de grad scăzut și probabil induce un răspuns imun afectat [13]. .
La persoanele cu obezitate abdominală severă, există și probleme respiratorii mecanice, cum ar fi ventilația scăzută în segmentele inferioare ale plămânilor, riscul crescut de pneumonie, scăderea saturației de oxigen. Obezitatea crește riscul de a dezvolta astm, iar persoanele obeze și astmatice prezintă simptome mai severe, exacerbări mai frecvente și un răspuns redus la un număr de medicamente anti-astmatice. [14] .
Complicațiile cronice ale diabetului (cum ar fi nefropatia diabetică și bolile coronariene) pot complica situația persoanelor cu diabet și pot complica evoluția infecției COVID-19, precum și necesitatea unor îngrijiri suplimentare, cum ar fi dializa de urgență.
Unele observații sugerează că COVID-19 poate provoca leziuni miocardice acute cu insuficiență cardiacă, care apare la 8% dintre pacienți [5]. Cele mai frecvente afecțiuni comorbide în infecția cu COVID-19 sunt hipertensiunea și diabetul. Terapia cu enzime de conversie a angiotensinei (ECA) este utilizată în ambele boli.
Coronavirusul se leagă de celulele sale țintă prin enzima de conversie a angiotensinei 2 (ACE2), care este exprimată în celulele epiteliale ale plămânului, vaselor de sânge, tractului gastro-intestinal, nazofaringelui și altele. [15] La pacienții tratați cu blocante ale receptorilor ECA și angiotensinei II, expresia ACE2 a crescut [16]. Se consideră că expresia ACE2 este crescută la aceste două grupuri de pacienți (cu hipertensiune și diabet), făcându-i mai susceptibili la infecții și crescând riscul unei infecții mai severe și a morții.
Tratamentul diabetului în timpul infecției cu COVID-19
Controlul glicemic slab este un factor de risc pentru orice tip de infecție și un rezultat nefavorabil. Riscul de infecții, inclusiv pneumonia bacteriană, este semnificativ redus cu un control bun al diabetului [17]. Problema este că infecția în sine înrăutățește glicemia și în condiții de febră, dieta compromisă, utilizarea medicamentelor precum corticosteroizii, ventilația pulmonară, lipsa personalului medical, controlul hiperglicemiei este extrem de dificil. Pentru menținerea glicemiei optime este necesară monitorizarea constantă a glicemiei, schimbarea dinamică a terapiei antidiabetice, administrarea insulinei într-o doză în continuă schimbare și personal medical instruit sau contactul constant cu un endocrinolog cu experiență în tratamentul cetoacidozei.
La pacienții cu diabet de tip 2 și infecție COVID-19, tratamentul cu metformină și cu inhibitori SGLT-2 trebuie întrerupt. Inhibitorii dipeptidil peptidazei 4 (DPP-4) și linagliptin pot fi utilizați la pacienții cu insuficiență renală fără risc de hipoglicemie.
Sulfonilureele pot provoca hipoglicemie cu aport redus de energie. Agoniștii receptorilor GLP-1 cu acțiune îndelungată cu un timp de înjumătățire plasmatică de o săptămână, care reduc apetitul la pacienții cu afecțiuni critice care mănâncă rar, nu pot fi opriți zi de zi.
La majoritatea pacienților cu diabet de tip 2, inițierea terapiei cu insulină în caz de infecție COVID-19 este salvatoare. Urgența administrării insulinei și timpul limitat pentru pregătirea adecvată a personalului îngreunează extrem de mult echipele medicale.
Determinarea dozei exacte, calea de administrare, timpul de injectare etc. sunt esențiale pentru controlul glicemic de succes.
La pacienții cu diabet zaharat de tip 1, care sunt de obicei tratați cu bolus bazal cu insulină bazală și cu acțiune rapidă, este necesară o monitorizare mai frecventă decât de obicei a glicemiei și a cetonuriei.
Persoanele cu diabet sunt un grup complicat și cu risc ridicat de pacienți tratați pentru infecția cu COVID-19. Acești pacienți, indiferent de manifestarea clinică a infecției, ar trebui spitalizați. Persoanelor cu diabet li se cere să respecte cu strictețe măsurile preventive impuse.
- Acad. Boyan Lozanov: Pacienții obezi sunt cel mai grav grup de risc pentru apariția diabetului
- Care sunt complicațiile tardive ale diabetului
- Inhibitori SGLT2 - noi posibilități în tratamentul diabetului zaharat de tip 2
- Royal Canin Vet Diet DIABETIC - pentru pisici cu diabet de la
- Treisprezece dintre cei care au murit de COVID-19 în Marea Britanie aveau diabet