Nefropatia diabetică, cunoscută și sub numele de boală renală diabetică, este pierderea cronică a funcției renale care apare la pacienții cu diabet zaharat. Pierderea de proteine urinare datorată leziunilor glomerulare poate deveni masivă și poate determina scăderea albuminei serice cu edem generalizat și poate duce la sindrom nefrotic. În mod similar, rata de filtrare glomerulară calculată poate scădea treptat, cu boala renală în stadiul final deja observată.
Motivul exact pentru nefropatie diabetica nu se cunoaște, dar diverse mecanisme postulate sunt hiperglicemia (care provoacă hiperfiltrare și afectarea rinichilor), produse avansate de glicație și activarea citokinelor. Mulți cercetători sunt de acord acum că diabetul este o tulburare autoimună în care fiziopatologiile suprapuse contribuie atât la diabetul de tip 1, cât și la cel de tip 2. Studii recente subliniază rolul central al imunității înnăscute (receptorii fiscali) și a celulelor T reglatoare.
Factorii familiali sau chiar genetici joacă, de asemenea, un rol. Unele grupuri etnice, în special afro-americani, hispanici și nativi americani, pot fi deosebit de predispuși la boli de rinichi ca o complicație a diabetului. Se susține că predispoziția genetică la diabet, care este atât de frecventă în societățile occidentale și cu atât mai mult în minorități, reflectă faptul că, în trecut, rezistența la insulină a oferit un avantaj de supraviețuire (așa-numita ipoteză a genotipului economisitoare).
Fiziopatologia glomerulului în nefropatia diabetică poate fi înțeleasă cel mai bine luând în considerare cele trei celule implicate ca unitate: celula endotelială, podocit și celula mezangială. Aceste celule sunt în contact fizic între ele în diferite locuri din glomerul. De asemenea, comunică chimic între ei de la distanță. Toate cele trei celule sunt anormale în nefropatia diabetică.
Diabetul provoacă o serie de modificări în metabolismul și circulația sângelui corpului, care sunt susceptibile de a se combina pentru a produce specii de oxigen reactiv în exces (molecule care conțin oxigen reactiv chimic). Aceste modificări afectează glomerulii renali (rețelele de vase de sânge mici), ducând la caracteristica distinctivă a albuminei din urină (numită albuminurie). Pe măsură ce nefropatia diabetică progresează, structura din glomeruli, cunoscută sub numele de barieră de filtrare glomerulară, este din ce în ce mai deteriorată. Această barieră este compusă din trei straturi, inclusiv endoteliul fenestrat, membrana bazală glomerulară și podocitele epiteliale. Deteriorarea membranei glomerulare duce la scurgerea proteinelor în sânge, ducând la proteinurie. Depunerea unor cantități neobișnuit de mari de matrice mezangială determină noduli pozitivi Schiff, numiți noduli Kimmelstiel-Wilson.
Un alt factor relevant este hipoxia indusă de diabet, care este un factor agravant, deoarece crește fibroza interstițială, parțial prin inducerea sintezei TGF-β și a factorului de creștere endotelial vascular, care este mediat de hipoxie. Hipoxia poate activa fibroblastele și poate modifica metabolismul matricei extracelulare a celulelor renale rezidente, ducând la o posibilă fibrogeneză, conducând la un ciclu vicios de hipoxie, favorizând fibroza interstițială și depunerea crescută a matricei, care la rândul său perturbă și mai mult peribrarea oxigenului.
În plus față de modificările hemodinamice renale, pacienții cu nefropatie diabetică evidentă (proteinurie pozitivă de grad scăzut și rata scăzută de filtrare glomerulară) dezvoltă de obicei hipertensiune arterială sistemică. Hipertensiunea este un factor nefavorabil în toate bolile renale progresive și apare mai ales în nefropatia diabetică. Efectele dăunătoare ale hipertensiunii arteriale sunt susceptibile să vizeze vasculatura și microvasculatura.
Dovezile sugerează că hipertensiunea arterială asociată cu obezitatea, sindromul metabolic și diabetul poate juca un rol important în patogeneza nefropatiei diabetice. Obezitatea centrală, sindromul metabolic și diabetul duc la hipertensiune arterială.
Obezitatea centrală induce hipertensiunea inițial prin creșterea reabsorbției tubulare renale de sodiu și inducerea deplasării hipertensive a natriurezei prin presiune renală printr-o varietate de mecanisme, inclusiv activarea sistemului nervos simpatic și a sistemului renină-angiotensină-aldosteron, precum și a compresiei fizice. Hipertensiunea, împreună cu presiunea capilară intraglomerală crescută și anomaliile metabolice (de exemplu, dislipidemie, hiperglicemie), sunt susceptibile să interacționeze pentru a accelera insuficiența renală.
Similar cu hiperfiltrarea glomerulară legată de obezitate, vasodilatația renală, rata crescută de filtrare glomerulară și presiunea capilară intraglomerulară și tensiunea arterială crescută sunt, de asemenea, caracteristici ale nefropatie diabetica. Creșterea tensiunii arteriale sistolice îmbunătățește în continuare progresia bolii către proteinurie și scade rata filtrării glomerulare, ducând la stadiul final al bolii renale.
Macroscopic, în nefropatia diabetică, ambii rinichi sunt lărgiți simetric moderat. Suprafața lor este cărnoasă-roșiatică, cu granulație fină. Când este tăiat, cortexul este mărit, iar granița acestuia cu medulla este dificil de detectat.
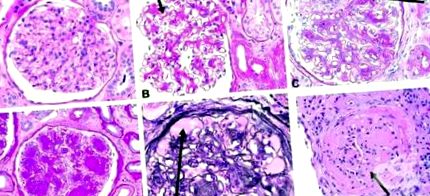
Există trei modificări histologice principale în glomerulii persoanelor cu nefropatie diabetică. În primul rând, mărirea mezangială este indusă direct de hiperglicemie, poate prin creșterea producției de matrice sau glicarea proteinelor matricei. În al doilea rând, există o îngroșare a membranei bazale glomerulare. În al treilea rând, scleroza glomerulară este cauzată de hipertensiune intraglomerulară (indusă de dilatarea arterei renale aferente sau de leziuni ischemice induse de îngustarea hialină a vaselor care alimentează glomerulii). Aceste modele histologice diferite par să aibă o semnificație prognostică similară.
Glomerulopatia diabetică se caracterizează prin modificări structurale și funcționale. În glomeruli, există expansiune mezangială, îngroșarea membranei bazale și, de obicei, glomeruloscleroză nodulară (noduli Kimmelstiel-Wilson). Hipertrofia tubulară se observă la începutul bolii, dar în cele din urmă se dezvoltă fibroza interstițială cu atrofie tubulară, împreună cu hialinoza arterială. În cazuri avansate, există un infiltrat de macrofage și limfocite T. Ultrastructural, se observă pierderea subtipurilor și reducerea fenestrării celulelor endoteliale. Aceste modificări patologice caracteristice sunt prezentate în Figura 1.
Microscopia cu imunofluorescență poate arăta depunerea de albumină, imunoglobuline, fibrină și alte proteine plasmatice pe membrana bazală glomerulară într-un model liniar, cel mai probabil ca rezultat al exudației din vasele de sânge, dar aceasta nu este imunopatogenetică sau diagnostic și nu sugerează fiziopatologie Vasculatura renală prezintă de obicei dovezi ale aterosclerozei datorate hiperlipidemiei concomitente și arteriosclerozei hipertensive.
Microscopia electronică oferă o definiție mai detaliată a structurilor relevante. În boala avansată, zonele mezangiale ocupă o mare parte a smocului cu un conținut vizibil de matrice. În plus, membrana bazală din pereții capilari (adică membrana bazală periferică) este mai groasă decât în mod normal.
Asociația de patologie renală propune un sistem de clasificare histologică pentru nefropatia diabetică în 2010, care poate fi utilizat atât pentru diabetul de tip 1, cât și pentru cel de tip 2. Pe baza prezenței și severității leziunilor glomerulare, sunt propuse patru clase:
- Clasa I, îngroșarea subsolului glomerular - există o îngroșare glomerulară izolată a membranei bazale, iar microscopia luminoasă prezintă doar modificări ușoare, nespecifice.
- Clasa II, expansiune mezangială, ușoară (IIa) sau severă (IIb) - mărire ușoară sau severă a glomerulilor, dar fără leziuni Kimmelstiel-Wilson (scleroză nodulară) și cu nu mai mult de 50% glomeruli care prezintă glomeruloscleroză globală.
- Clasa III, scleroză nodulară (leziuni Kimmelstiel-Wilson) - cel puțin o leziune Kimmelstiel-Wilson și nici una dintre modificările descrise în clasa IV, cu nu mai mult de 50% glomeruloscleroză globală prezentă pe biopsie.
- Clomerul IV, glomeruloscleroza diabetică avansată - peste 50% glomeruloscleroza globală la biopsie, cu dovezi clinice sau patologice care arată că scleroza rezultă din nefropatia diabetică.
- Microalbuminuria - un predictor al nefropatiei diabetice
- Patologie clinică în atelectazia plămânului Patologie
- Patologia clinică a bolii renale polichistice Patologie
- Patologie clinică în hemosideroza pulmonară Patologie
- Patologie clinică în glomerulonefrită cu sindrom nefritic acut Patologie