GOLD și GINA pentru ACOS
O proporție semnificativă de pacienți (15-55%) cu boli obstructive ale căilor respiratorii prezintă simptome caracteristice atât AD cât și BPOC. Acestea se caracterizează prin exacerbări frecvente, o calitate a vieții mai slabă, o scădere accelerată a funcției pulmonare și o mortalitate mai mare. Tratamentul lor consumă o sumă disproporționată de bani în comparație cu pacienții cu numai AD sau BPOC. Documentul publicat oferă un model practic de recunoaștere a pacienților cu ACOS, mai degrabă decât o definiție strictă. ACOS este definit ca obstrucție persistentă și prezență simultană a caracteristicilor tipice ale AD și BPOC.
Principalele caracteristici ale BPOC, astmului și ACOS sunt prezentate în tabel. 1 1. O caracteristică funcțională distinctivă a pacienților cu ACOS este prezența unui raport FEV1/FVC redus permanent de 12% și 200 ml, dar adesea> 15% și 400 ml îmbunătățirea FEV1.
Orientările terapeutice rezumate în document sunt derivate din caracteristicile principale declarate. În caz de diagnostic incert și suspiciune de ACOS, se recomandă ca pacientul să fie tratat inițial ca atare cu astm pentru a evita complicațiile care pot pune viața în pericol cu monoterapia DB (în special β2-agoniștii cu acțiune lungă, DDBA). În mod logic, în acest caz, tratamentul constă dintr-o combinație de ICS/DDBA în doze mici sau moderate de steroizi. Când se referă la un diagnostic mai probabil de BPOC, pacientul ar trebui să primească DB, dar nu ICS singur. Se poate rezuma că, în absența certitudinii în diagnosticul și suspiciunea ACOS, este necesar să se evite monoterapia cu DDBA și monoterapia cu ICS până la diagnosticul final 1 .
Masa. 1. Principalele caracteristici ale astmului, BPOC și ACOS. Cele două coloane din extrema dreaptă indică semnele care disting cel mai bine astmul și BPOC. Pentru un anumit pacient, se determină numărul de cicatrici caracteristice din fiecare coloană. Într-un număr similar din ambele coloane, ACOS este suspectat. La ≥ 3 într-o coloană, diagnosticul este direcționat către astm sau BPOC 1 .
Caracteristici comune ale astmului, BPOC și ACOS
Caracteristici de ghidare
la BPOC sau astm
Cicatrici
Astm
Astm
primele simptome
sunt posibile simptome în copilărie sau
Agravarea noaptea sau dimineața devreme
Provocarea din activitatea fizică
Zile mai bune și mai rele, dar întotdeauna simptome zilnice și dificultăți de respirație la efort
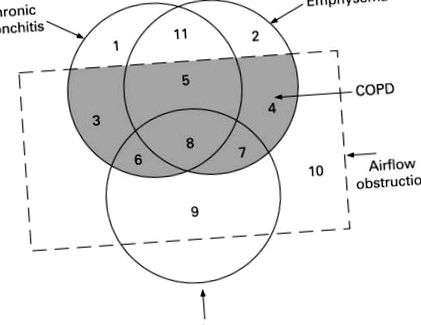
În 1959, termenul de boală pulmonară cronică nespecifică (CKD) a fost promovat ca generalizare a HB, emfizem pulmonar (BE), AD și boală pulmonară cronică cu obstrucție persistentă și ireversibilă 4. American Thoracic Society (ATS) din 1962 a definit termenii HB și BE, care se suprapun aproape complet cu cei moderni, termenul BPOC a fost folosit pentru prima dată trei ani mai târziu de Briscoe 5. Încă din 1961, Orie a dezvoltat populara „ipoteză olandeză”, în conceptul căreia condițiile pulmonare obstructive individuale sunt considerate ca un singur SNC cu un substrat genetic comun și se suprapun între componentele individuale. Manifestarea clinică predominantă sub formă de AD sau BPOC depinde de caracteristicile individuale, cum ar fi vârsta și sexul și expunerea exogenă la fumul de tutun, infecții, alergeni, etc. Diagrama populară disproporționată Venn (Fig. 1) ilustrează această suprapunere în practică. Acesta prezintă cele 11 sindroame identificate de ATS în 1995, care au fost utilizate de mult timp în vechea clasificare a BPOC, subdivizându-l în forme bronșice, emfizeme, mixte și astmatice 7 .
FIG. 1. Diagrama Venn disproporționată (ATS, 1995). În gri sunt fenotipurile BPOC - bronșită, emfizem sau mixt (3, 4 și respectiv 5). Pacienții din grupele 6, 7, 8 au fie astm, nu obstrucție complet reversibilă, fie bronșită cronică și emfizem cu BHR și reversibilitate semnificativă 7. În practică, cele două grupuri sunt dificil de distins între ele și pot fi foarte bine descrise prin avizul actual privind ACOS.
Evoluția în luarea în considerare a fenotipurilor clinice în BPOC și astm
Începutul unui astfel de tratament țintit fenotipic se regăsește și în cea mai recentă revizuire a GOLD, care oferă o abordare diferită la pacienții cu mai multe simptome și cu un risc ridicat de exacerbări 20. Atenția asupra fenotipurilor individuale în astm este, de asemenea, acordată în cea mai recentă ediție a GINA, iar la pacienții cu astm mai sever, se recomandă tratamentul specific pentru anumite grupuri. De exemplu, astmul cu debut tardiv asociat cu obezitatea sau dezvoltarea obstrucției fixe ar putea semăna cu BPOC funcțional, ar avea inflamație eozinofilică redusă și ar avea un răspuns terapeutic slab la ICS 21. Diferențierea față de pacienții cu BPOC ar putea fi chiar mai dificilă cu expunerea la factori de risc suplimentari, cum ar fi fumul de tutun sau alte noxe nocive.
Aspecte funcționale
Reversibilitatea obstrucției bronșice a fost mult timp considerată un criteriu major în diagnosticul diferențial al BPOC și AD. Din păcate, un singur studiu nu este adesea suficient de informativ cu privire la comportamentul căilor respiratorii ale pacientului individual, ceea ce scade valoarea practică a spirometriei și a testelor bronhodilatatoare (BDT) în practica de rutină. Sunt cunoscute variații individuale mari în momentul reactivității căilor respiratorii, unii pacienți experimentând un răspuns OB puternic și chiar reversibilitate completă la un moment dat și un răspuns slab sau absent în alte momente 22. Utilizarea medicamentelor moderne duce adesea la bronhodilatație pronunțată (300-400 ml ameliorarea FEV1), depășind noțiunile noastre anterioare de BPOC 23. Pe de altă parte, o proporție semnificativă de pacienți cu AD (30%) demonstrează obstrucție fixă sau incomplet reversibilă care îndeplinește criteriile funcționale pentru BPOC 24. Odată cu introducerea ACOS, pericolul de interpretare greșită a caracteristicilor funcționale este intensificat și din acest motiv, în rândurile următoare vor fi comentate câteva dintre termenii folosiți.
Reversibilitatea trebuie utilizată în cazurile în care spontan în cursul bolii sau după tratament, raportul FEV1/FVC atinge> 70% și parametrii individuali sunt normali. Reversibilitatea este caracteristică AD, prezența nu exclude diagnosticul de BPOC și poate apărea în ACOS, dar numai dacă există alți parametri funcționali pentru obstrucție 1. Se știe că raportul fix subestimează obstrucția la o vârstă fragedă și o supraestimează semnificativ la vârsta avansată, dar până acum majoritatea experților internaționali s-au abținut de la introducerea unei limite inferioare a normei FEV1/FVC ca punct limită pentru diagnosticarea BPOC în practica de rutină. . .
Răspunsul DB sau BDT pozitiv reprezintă o creștere a FEV1 sau FVC de 12% și 200 ml după administrarea unei doze standard de medicament OBD, indiferent dacă se realizează sau nu reversibilitatea 20. BDT pozitivă este frecventă la pacienții cu AD (nu întotdeauna) și ACOS, dar nu este neobișnuită în BPOC (până la 54%) 1,26. Îmbunătățirea specificității răspunsului DB se realizează prin noile valori postbronchodilatatoare de schimbare ale FEV1 propuse - mai mult de 15% și 400 ml. O astfel de reacție semnificativă este considerată extrem de neobișnuită la pacienții cu BPOC și duce la astm sau ACOS 1. Valorile din urmă sunt, de asemenea, utilizate ca unul dintre principalele criterii pentru diagnosticul ACOS în recomandările spaniole.
BHR este un răspuns ultra-ridicat la stimuli care pot provoca bronhospasm, cum ar fi praf, polen, aer rece, mirosuri puternice, produse de origine animală, substanțe chimice, emoții puternice și multe altele. BHR crește în frecvență odată cu vârsta și adăugarea unor factori de risc suplimentari, cum ar fi fumatul, care apar la aproximativ 17% din populația generală și rămân asimptomatici în jumătate din cazuri 27. BHR asimptomatică este un factor de risc pentru dezvoltarea AD și BPOC și a fost asociată cu respirație șuierătoare ulterioară, tuse cronică, o scădere anuală mai rapidă a FEV1 și un diagnostic de BPOC în decurs de 11 ani 28. Pe de altă parte, BHR este mai pronunțată la fumători, ceea ce oferă susținătorilor ipotezei britanice să susțină că este un fenomen secundar provocat de inflamația cronică în DP și de modificarea lor geometrică în BPOC 29. Din aceste date este clar că BHR nu poate fi utilizat ca metodă fiabilă pentru diferențierea bolilor obstructive individuale, deși BHR de înaltă calitate este mai caracteristic AD și ACOS 1 .
Evaluarea căilor respiratorii mici (TIR) este dificil de realizat cu metode moderne de diagnostic de rutină. Noțiunile clasice de astm ca boală a DP mai mari și BPOC ca boală a celor mici au evoluat în ultimii ani și modificările structurale ale TIR în astm, în special în formele severe, cum ar fi astmul nocturn și fatal, sunt bine stabilite. .
Parametri suplimentari, cum ar fi testarea capacității de difuzie sau nivelurile de NO expirate, ar putea fi utilizați pentru a distinge între BPOC (DLco scăzut, normal sau scăzut la fumătorii cu NO) și AD (DLco normal sau ușor crescut, NO crescut, marker al inflamației eozinofile), dar examinarea necesită echipament special și este dificil de aplicat în practica de zi cu zi 1 .
Inflamație și suprapunere în BPOC și astm
BPOC și AD au fost recunoscute de multă vreme ca boli inflamatorii și acest lucru se reflectă în definițiile lor actuale 20,21. Inflamația alergică în AD este un răspuns imun modificat la alergenii răspândiți la persoanele predispuse genetic, cu un rol cheie jucat de citokinele secretate de limfocitele Th2 (IL-4, IL-5 și IL-13), care reglează creșterea și activarea eozinofilelor leucocite (Eo) și mastocite, sinteza IgE, eliberarea ulterioară a chemokinelor specifice antigenului, cum ar fi eotaxina, RANTES etc., precum și expresia moleculelor de adeziune endotelială 31. Principalii mediatori bronhoconstrictori eliberați în astmatici sunt histamina, cisteinil leucotrienele și prostaglandina D2.
Caracteristici patomorfologice
Inflamația în AD afectează întregul tract respirator, iar în formele severe ale bolii afectează semnificativ TIR, în timp ce parenchimul pulmonar rămâne intact și nu există emfizem. BPOC este în primul rând o boală a parenchimului TIR și pulmonar cu fibroză în bronhiolele mici și distrugerea parenchimatoasă. Obstrucția astmului bronșic se datorează în principal efectului constrictiv al mediatorilor asupra mușchiului neted bronșic, în timp ce în BPOC restricția fluxului de aer este o consecință a modificărilor structurale în TIR și ruperea unităților alveolare și bronșiolare, rezultând colapsul DP, colapsul DP și dispnee 11. Remodelarea DP este observată atât în BPOC, cât și în astm, luând în considerare unele diferențe semnificative (Tabelul 2) 36 .
Tabelul arată că unele criterii legate de severitatea AD îl apropie patomorfologic de BPOC.
Masa. 2. Principalele diferențe patomorfologice în remodelarea DP în AD și BPOC 36 .
- Stilian Lucrurile merg în direcția corectă
- Clinica veterinară centrală - Cazuri curioase Sindromul brahicefalic
- După ce s-a ocupat de cancer, pasul pisicii a uimit cu noul său beneficiu! Pentru femeie
- Sindromul hemolitic uremic
- Febra hemoragică cu sindrom renal
- Făină de ovăz - beneficii pentru sănătate - Sublime Media Room
- Cum crește mușchiul este necesară febra musculară pentru creșterea musculară, pregătită pentru viață
- Atelier pentru jurnaliști; Scriu despre alimentație și agricultură; Pentru țară
- A fi supraponderal distruge articulațiile Shareno
- Pentru a plăti pentru procedurile de slăbire Un bărbat a îmbibat un prieten cu două împrumuturi rapide - Chernomore
- Suc de struguri pentru detoxifiere și arderea grăsimilor
- Ce este un director de alimentație sănătoasă pentru site-uri
- Vaccinurile sunt atât de reușite încât nu înțelegem cât de înfricoșător este pentru femeile de astăzi
- Nutriție în nevroză Nutriție în
- Președintele vetoează dacă scade interdicția fumatului în interior - ᐉ Curios • știri despre stilul de viață