Dr. Stefan Naidenov Naidenov, MD
Secția de Cardiologie, CPVB „Prof. Sf. Kirkovich ”, Universitatea de Medicină - Sofia
Tensiunea arterială crescută (TA) - sistolică (SAN) și/sau diastolică (DAN), este un factor de risc semnificativ pentru complicațiile cardiovasculare, cerebrovasculare și arteriale periferice [1,2]. Din punct de vedere prognostic, este dificil să distingem o populație cu valori anormal de ridicate ale TA, deoarece acest indicator hemodinamic are o distribuție normală (unimodală) între populație [1-3]. Riscul cardiovascular este continuu și gradat în întreaga valorile AN. Există dovezi ale unui risc de afectare cardiovasculară și renală chiar și la valori relativ scăzute ale TA - 110-115 mmHg pentru SAN și 70-75 mmHg pentru SAN [1-5] .
Legătura continuă dintre TA, complicațiile cardiovasculare și renale face dificilă distincția dintre normotensiune și hipertensiune arterială atunci când trebuie să se bazeze pe normele TA [1,2] .
Conform recomandărilor Societății Europene de Hipertensiune (EDC) și Societății Europene de Cardiologie (ECD), „Hipertensiunea arterială” este definită ca o creștere permanentă a valorilor SAN ≥140 și/sau DAN ≥90 mmHg [ 2]. Aceste recomandări se bazează pe date din studiile clinice randomizate, care la persoanele cu o astfel de presiune, reducerea tensiunii arteriale indusă de medicamente are beneficii prin reducerea mortalității și a riscului de deteriorare a organelor țintă subclinice și evidente clinic [1-3]. Determinarea prezenței AH și gradarea conform recomandărilor EDH/EKD se realizează în prezent pe baza așa-numitelor. Măsurarea "de birou" a tensiunii arteriale (în cabinetul medicului) [2,12]. Clasificarea este valabilă pentru persoanele cu vârsta ≥18 ani și determină tensiunea arterială în următoarele categorii: optimă, normală, normală ridicată, hipertensiune arterială gradul I, II și III, precum și AH sistolică izolată [2,12] .
Incidența AH în rândul populației europene cu vârsta ≥18 ani este de 30-45%. În fiecare an, aproximativ 8 milioane de hipertensivi mor și aproape 60 de milioane de hipertensivi dezvoltă complicații severe, invalidante, ca urmare a controlului insuficient de eficient al AH [4-7] .
Tratamentul medicamentos al AH
Dovezile pe care se bazează recomandările pentru tratamentul antihipertensiv sunt furnizate de rezultatele unui număr de studii clinice randomizate, controlate cu placebo, pe o perioadă de> 30 de ani [2]. Principalele puncte din aceste recomandări sunt momentul în care se începe tratamentul antihipertensiv, care sunt valorile țintă ale TA care trebuie atinse și alegerea strategiei terapeutice pe baza unei evaluări cuprinzătoare a fiecărui pacient cu AH [2,7-11] .
Principalii factori care influențează alegerea abordării terapeutice în AH sunt nivelul riscului cardiovascular (absolut și adăugat) și valorile TA - valoarea inițială și ținta [2,8,11] .
Conform recomandărilor actuale (din 2013) ale EDC/ECD pentru comportamentul în tratamentul medicamentos AH (împreună cu medicamentele non-medicamentoase) ar trebui început la pacienții hipertensivi cu AH 2 și 3 st., Precum și la pacienții cu risc ridicat cu AH 1 st. [1,2,10,11]. La pacienții cu AH de grad 1 și cu risc cardiovascular scăzut până la moderat, se recomandă tratamentul medicamentos după confirmarea diagnosticului prin monitorizarea ambulatorie a TA a 24 de ore și eșecul abordării non-medicamentoase timp de câteva săptămâni până la câteva luni sau dovezi de afectare. a organelor țintă. La pacienții vârstnici, beneficiile dovedite ale tratamentului cu AH sunt disponibile la valori CAP ≥160 mmHg [1,2]. La acești pacienți, se recomandă scăderea SAN la 140-150 mmHg (sau scăderea valorilor dacă starea lor clinică permite și tolerează bine tratamentul) [2] .
O serie de studii au arătat că principalele beneficii ale tratamentului antihipertensiv se datorează reducerii tensiunii arteriale în sine și sunt în mare măsură independente de medicamentele utilizate [1,2]. Cu toate acestea, cinci grupuri principale de medicamente sunt recomandate pentru inițierea și efectuarea tratamentului antihipertensiv - singur sau în combinație: inhibitori ai enzimei de conversie a angiotensinei (ACE), blocanți ai receptorilor angiotensinei II (ARB), diuretice, antagoniști ai calciului (CA) și blocanți [1] Recomandările pentru utilizarea lor prioritară față de alte clase antihipertensive se bazează pe beneficiile dovedite ale studiilor clinice randomizate pentru prevenirea afectării subclinice a organelor, precum și reducerea riscului unor complicații semnificative clinic (accident vascular cerebral, infarct miocardic). ) [2,13-23] .
Terapie antihipertensivă combinată
Monoterapia este eficientă la un număr relativ limitat de pacienți (
1/3) [1,2,24,25] Unul dintre principalele motive pentru acest fapt este etiopatogeneza eterogenă a AH, care implică diferite mecanisme pentru influențarea AN. Majoritatea hipertensivilor au nevoie de terapie antihipertensivă combinată, incluzând cel puțin 2 medicamente din clase diferite [1,2,24-26] .
O dilemă obișnuită în practica clinică reală este dacă începeți cu monoterapia sau terapia combinată la doze inițiale mai mici și dacă preferați o combinație inițială gratuită de medicamente sau o combinație cu un singur comprimat.
Principalul avantaj al monoterapiei este că utilizarea unui medicament permite evaluarea eficacității și a efectelor secundare ale acestuia [1,2,23]. În cazurile în care monoterapia se dovedește ineficientă, găsirea unui alt medicament - mai eficient și mai bine tolerat - poate fi un proces îndelungat, afectând negativ aderarea pacientului la terapia prescrisă [1,2,23,24] .
Terapia antihipertensivă combinată are o serie de avantaje față de monoterapie. O meta-analiză a mai mult de 40 de studii clinice a arătat că o combinație de 2 medicamente antihipertensive este mai eficientă în realizarea targetării TA decât creșterea dozei unui singur medicament în monoterapie [2,12-23,25-30] .
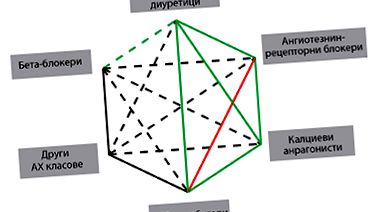
În FIG. 1 prezintă combinațiile recomandate și posibile ale diferitelor clase de medicamente antihipertensive [2] .
FIG. 1. Combinații de medicamente antihipertensive: liniile verzi solide indică combinațiile preferate, liniile verzi rupte - combinații utile (cu unele restricții), liniile negre rupte - combinații posibile dar mai puțin dovedite, liniile roșii - combinații care nu sunt recomandate.
În aceste recomandări pentru terapia antihipertensivă combinată, beta-blocantele trebuie combinate numai cu CA de dihidropiridină. Combinația BB cu verapamil sau diltiazem este asociată cu un risc ridicat de tulburări de conducere. Nu se recomandă combinația a două medicamente care blochează sistemul renină-angiotensină-aldosteron (ACE cu ARB și/sau un inhibitor direct de renină) și reprezentanți din aceeași clasă [2]. .
La mulți pacienți este adecvat să începeți cu o combinație dublă (comprimat gratuit sau monocomprimat) în doze mai mici, cu o creștere treptată a dozei în funcție de rezultatele terapeutice [1,2]. Beneficiile combinațiilor duble antihipertensive în ceea ce privește reducerea tensiunii arteriale iar riscul apariției complicațiilor cardiovasculare a fost demonstrat în studii clinice internaționale de mari dimensiuni (ASCOT-BPLA, ADVANCE, HYVET, ACCOMPLISH, LIFE, INVEST, ONTARGET) [2,10-23,25-30] .
Dacă la doze optime și mai ales maxime valorile țintă ale TA nu sunt atinse după o perioadă suficientă de tratament, adăugarea unui al treilea medicament din altă clasă sau înlocuirea unuia dintre medicamente în combinația dublă cu un reprezentant al altuia clasa (în optim) ar trebui luată în considerare. doză) [1,2]. Primul studiu randomizat care a demonstrat superioritatea combinației triple antihipertensive cu ACE, diuretice și CA față de alte strategii terapeutice a fost studiul ADVANCE CCB la pacienții cu AH și diabet de tip 2 pe termen lung [15]. Tratamentul cu doză fixă cu perindopril/indapamidă și amlodipină în monoterapie a fost extrem de eficient în atingerea valorilor țintă ale TA atât la pacienții care nu au fost tratați anterior cu CA, cât și la cei tratați cu această clasă de medicamente. Această abordare terapeutică a dus, de asemenea, la o reducere semnificativă a mortalității cardiovasculare și globale (cu 28%) [15]. .
Combinații de medicamente antihipertensive într-un comprimat
Recomandările actuale pentru tratamentul AH subliniază beneficiile și avantajele combinațiilor într-o tabletă (cunoscute în manualele metodologice anterioare sub formă de combinații cu doză fixă) față de combinațiile libere [1,2]. .
Dozarea exactă a ingredientelor active din tabletă și reducerea numărului de tablete sunt o condiție prealabilă pentru un control antihipertensiv mai bun și o aderență mai strictă la tratamentul prescris [1,2] .
Această abordare terapeutică este mult facilitată de numărul mare de combinații de medicamente dintr-o tabletă care conține medicamente de diferite clase și regimuri de dozare diferite. Cele mai frecvent utilizate combinații duale includ ACE sau ARB + diuretic sau CA [2,18-30] .
În ultimii ani, a existat o creștere a numărului de pacienți tratați cu o combinație triplă antihipertensivă în 1 comprimat - ACE-i/ARB cu diuretic și CA [1,2]. Studiul PIANIST a fost primul studiu randomizat cu doză fixă a combinației perindorpil/indapamidă/amlodipină, incluzând> 4.700 de pacienți cu AH dificil de controlat [31,32]. Tratamentul cu combinația 10/2,5/5 sau 10 mg zilnic pentru o perioadă de 4 luni a dus la o scădere a SAN și DAN cu o medie de 28,3/13,8 mmHg [31,32]. În acest studiu clinic, obiectivele TA au fost atinse de 72% dintre pacienți (82% dintre cei tratați anterior cu ACE și 92% dintre cei tratați anterior cu ARB) [31,32] .
În concluzie, abordarea combinată a medicamentelor antihipertensive este eficientă, bine tolerată și sigură. Combinațiile de medicamente dintr-o tabletă îmbunătățesc respectarea pacienților cu terapia prescrisă și sunt o condiție prealabilă pentru un control mai bun al AH.
38. 77-48. Rana R, Patil A. Eficacitatea și siguranța combinației de doză fixă de bisoprolol plus amlodipină în hipertensiunea arterială esențială. Practică indiană. 2008; 61 (4): 225-234.
- Care sunt avantajele terapiei cu fier în doze mici Adresați-vă întrebărilor doctorului Shtereva
- Terapie cognitiv-comportamentală Tratament
- Care este curbura corpului în cazul durerilor lombare Avem o terapie adecvată
- Displazia cotului - descriere, diagnostic și terapie
- Terapia cognitiv-comportamentală ajută la insomnie