Pentru condițiile precanceroase ale endometrului incluse în ICD D07.0 Carcinom in situ de endometru, cădere: neoplazie endometrială intraepitelială (Neoplazie intraepitelială endometrială - EIN) și carcinom intraepitelial seros (carcinom intraepitelial seros - SIC).
Carcinoamele in situ sunt un stadiu incipient în dezvoltarea cancerului, în care nu există o intrare a celulelor tumorale în țesuturile înconjurătoare, de unde și denumirea acestei etape în dezvoltarea carcinoamelor - in situ (în latină "pe loc")
Peretele uterului este alcătuit dintr-o căptușeală seroasă, mușchi și căptușeală.
Anatomie
Mucoasa - mucoasa tunică (endometru), este acoperită cu un singur epiteliu cilindric. Prin lamina proprie este conectată ferm la mușchi, deoarece lipsește stratul submucos și, prin urmare, suprafața căptușelii uterine este netedă. Multe glande tubulare simple se deschid de-a lungul acestuia.
Mai multe informații despre anatomia uterului pot fi găsite la:
Bolile precanceroase sunt cele mai frecvente la femeile aflate în postmenopauză.
Stratul funcțional (cel mai interior și superficial al căptușelii uterine) este reînnoit la fiecare 28 de zile. Pentru a realiza efecte cancerigene, celulele stratului bazal al endometrului trebuie atacate.
Două tipuri de carcinoame endometriale se dezvoltă din două leziuni precanceroase diferite (afecțiuni precanceroase): tipul I - carcinom endometrioid - se dezvoltă din neoplazia endometrială intraepitelială, în timp ce tipul II rezultă cel mai probabil din carcinomul intraepitelial seros.
Neoplazie intraepitelială endometrială (EIN):
Neoplazia intraepitelială endometrială este o leziune precanceroasă (leziune) a mucoasei uterine care predispune la adenocarcinom endometrioid. EIN constă dintr-o colecție de celule anormale ale endometrului, care apar din glandele care acoperă uterul, cu tendința de a progresa către cea mai comună formă de cancer uterin - adenocarcinom endometrial, tip endometroid.
Neoplasmele endometriale intraepiteliale au fost detectate printr-o combinație de studii moleculare, histologice și clinice inițiate în anii 1990, oferind o caracterizare multifacetică a bolii.
Aceste neoplasme (neoplasme) sunt o subclasă a unui grup mixt mai mare de leziuni care anterior erau denumite „hiperplazie endometrială”. Schema de diagnostic EIN este destinată înlocuirii clasificării anterioare definite de Organizația Mondială a Sănătății (OMS) în 1994.
Noua clasificare include două categorii:
- benign (hiperplazie endometrială benignă)
- clase premaligne (precanceroase), în conformitate cu dezvoltarea și comportamentul lor clinic.
EIN nu trebuie confundat cu carcinom intraepitelial seros, care este un stadiu incipient în dezvoltarea unui tip diferit de tumoare cunoscut sub numele de adenocarcinom seros papilar, care se dezvoltă în același loc în uter.
Motive pentru dezvoltare și factori de risc
EIN se dezvoltă cel mai adesea în jurul vârstei de 52 de ani, comparativ cu 61 pentru cancer. Cu toate acestea, durata și probabilitatea de a dezvolta cancer endometrial de neoplazie intraepitelială nu sunt constante în rândul tuturor femeilor. Unele cazuri de EIN sunt detectate mai întâi ca o boală premalignă reziduală la femeile care au deja cancer, în timp ce în alte cazuri leziunile dispar complet și nu duc niciodată la cancer. Prin urmare, beneficiile și riscurile tratamentului trebuie individualizate pentru fiecare pacient.
Factorii de risc pentru dezvoltarea EIN și a carcinomului endometrial, de tip endometroid includ:
- expunerea la estrogeni fără efectul opus al progestinelor;
- obezitate;
- diabet zaharat, precum și boli moștenite rare (de exemplu, cancer colorectal ereditar non-polipozic).
Factorii de protecție includ utilizarea de contraceptive orale (orale) combinate (doze mici de estrogen și progesteron), precum și contraceptive intrauterine.
EIN arată toate caracteristicile și comportamentul modificărilor precanceroase.
Patogenie
Trăsăturile precanceroase ale EIN includ celule care sunt genetic diferite de țesuturile normale și maligne, având un aspect distinct la microscopul cu lumină. Celulele EIN sunt acum neoplazice, demonstrând un model monoclonal de creștere și mutații distribuite clonal. Progresia neoplaziei intraepiteliale endometriale către carcinom, i. transformarea unei tumori benigne într-una malignă are loc prin dezvoltarea mutațiilor suplimentare și este însoțită de o schimbare a dezvoltării, caracterizată prin capacitatea de a invada (intra) țesuturile înconjurătoare și de a metastaza în zonele apropiate și îndepărtate.
Diagnostic
Nu există markeri biologici specifici care să fie pe deplin informativi în recunoașterea EIN. Aproximativ 2/3 din leziunile EIN au o genă supresoare tumorale inactivate - PTEN, care poate fi văzută prin colorarea specială a țesutului aplicată la examenele histologice și cunoscută sub numele de imunohistochimie PTEN, în care proteina PTEN brună este absentă în numeroasele glande tubulare care formează Leziuni EIN.
Diagnosticul de neoplasme endometriale intraepiteliale este de importanță clinică datorită riscului crescut de concomitență (aproximativ 39% dintre femeile cu EIN diagnosticate cu cancer în decurs de un an) sau viitoare (pe termen lung riscul de cancer endometrial este de 45 de ori mai mare pentru femeie cu EIN comparativ cu un pacient cu histologie endometrială benignă) cancer endometrial.
Punctul critic în diagnosticul EIN este diferențierea afecțiunilor benigne (de exemplu, hiperplazie endometrială benignă) de carcinom.
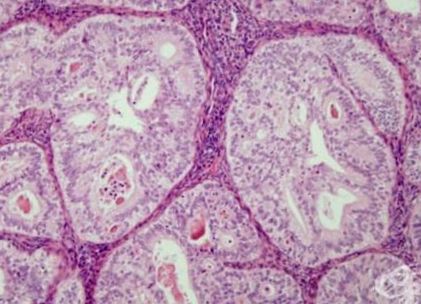
Diagnosticul se face prin examinarea secțiunilor de țesut ale endometrului după colorare (cu hematoxilină și eozină). Criteriile de diagnostic pentru EIN includ:
- arhitectură - zona glandulară o depășește pe cea a stromei (structura de susținere a unui organ), de obicei într-o zonă localizată;
- modificări citologice (celulare);
- dimensiunea mai mare de 1 mm - dimensiunea liniară minimă trebuie să depășească 1 mm. Leziunile mai mici au o dezvoltare necunoscută;
- excluderea acestor condiții - polipi, atrofie chistică etc;
- excluderea cancerului - carcinomul ar trebui diagnosticat dacă: glandele sunt labirintice și împrăștiate, există zone solide cu creștere epitelială sau există conexiuni multiple sau zone de sită;
Al doilea tip de boală precanceroasă inclusă în DCI D07.0 Carcinom in situ al endometrului, este:
Carcinom intraepitelial seros (SIC):
Carcinomul intraepitelial seros al endometrului prezintă un grad foarte ridicat de atipism nuclear. Se observă deziscența (separarea) celulelor. SIC acoperă și glandele, cu formarea mai multor structuri mitotice (mitoza - un tip de diviziune celulară).
Patogenie
Carcinomul intraepitelial seros este caracterizat de atipie nucleară semnificativă, similară cu cea a carcinomului invaziv papilar-seros al endometrului. Există o lipsă de orientare nucleară și polaritate. Nucleii se acumulează într-o structură rețea/pseudopapilară, conferind glandei o arhitectură complexă.
Nucleii prezintă variații de dimensiune și formă și sunt, de asemenea, hipercromici (cu o culoare mai saturată), cu suprapuneri cu nucleoli vizibili.
SIC reprezintă in situ etapă în dezvoltarea adenocarcinomului endometrial invaziv papilar-seros (tip II), se crede că SIC însoțește mai degrabă decât precede adenocarcinomul endometrial invaziv. Leziunea se caracterizează prin metastaze extinse fără dovezi ale intrării în miometru (stratul muscular al uterului).
Carcinomul endometrioid de tip I este asociat cu expunere prelungită la estrogeni și umbră endometrială îngroșată la ultrasunete.
În schimb, carcinomul endometrial seros tip II este dependent de estrogen asociat cu atrofia endometrială. Tipul II se prezintă ca o leziune agresivă de grad înalt, cu un prognostic semnificativ mai rău decât carcinoamele de tip I.
Deși calea oncogenezei nu a fost încă stabilită în mod clar pentru carcinoamele endometriale de tip II, au fost identificate leziuni „precursoare” care prezintă aberații citogenetice (anomalii în dezvoltarea sau creșterea celulelor) caracteristice carcinoamelor de tip II, cum ar fi: mutații p53, mărirea Ki-67 și LOH cu mai mulți loci cromozomiali precum 17p și 1p. Aceste leziuni precursoare includ carcinom intraepitelial seros al endometrului și displazie glandulară seroasă a endometrului.
Aceste leziuni se caracterizează prin răspândire peritoneală (peritoneu - membrana seroasă care acoperă pereții organelor interne și a cavității abdominale) și metastaze, în ciuda lipsei invaziei miometrului. Prin urmare, poate fi necesară o etapă adecvată, deși miometrul pare neafectat.
- Carcinom in situ al altor organe digestive specificate ICD D01
- CARCINOMUL COLORECTAL - Specialist în chirurgie Dr. Vrachanski
- Cancer de plamani; Dara Ajutor
- Tratamentul pentru cancerul de colon (cancer colorectal) Tratament
- Cancerul pulmonar Simptomele Cancer CancerCare