Dermatita atopică (AD) este o boală cronică, inflamatorie, a pielii caracterizată printr-o erupție cutanată cu mâncărime, cu localizare tipică, uscăciune generalizată a pielii și sarcină familială.
Autori: Dr. Razvigor Darlenski, MD, Dr. Zdravka Demerdzhieva, MD, membru corespondent Prof. Nikolay Tsankov, MD Departamentul de Dermatologie și Venereologie, Spitalul Tokuda Sofia; Pentru contact cu autorul: Dr. Razvigor Darlenski, dermato-venerolog, Centrul Medical Tokuda - Sofia, tel: 0890 545599, 0882 933713, www.darlenski.com
Dermatita atopică (AD) este o boală cronică, inflamatorie, a pielii caracterizată printr-o erupție cutanată cu mâncărime, cu localizare tipică, uscăciune generalizată a pielii și sarcină familială. AD face parte din așa-numitul diateza atopică sau sindromul atopic care implică, pe lângă simptomele pielii, și reacții alergice ale sistemului respirator (rinită alergică, astm), ochi (conjunctivită alergică, blefarită), anomalii imunologice (imunoglobuline IgE crescute) și caracteristici specifice. Un fenomen caracteristic este marșul atopic, și anume trecerea simptomelor de la un organ și sistem la altul. De exemplu, simptomele pielii pot dispărea și pacienții pot dezvolta în schimb rinită alergică sau astm. .
Semnificație socială
Incidența AD a crescut în ultimele decenii, incidența variind între 15% și 30% la copii și între 2% și 10% la adulți. Factorii care se datorează acestei tendințe sunt diversi și există diferite ipoteze care explică acest fenomen - ipoteza igienei, urbanizarea, frecvența mai mare în lumea industrializată. Recent, AD este unul dintre cele mai frecvente diagnostice făcute de dermatologi în cabinetele lor ambulatorii.
Termenul "atopie" a fost folosit pentru prima dată în 1923 de Coca și Cooke pentru a descrie tendința crescută de a dezvolta rinită, astm și urticarie. Astăzi acest concept este supus dezvoltării constante și clarificărilor terminologice.
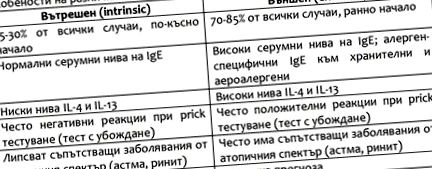
Recent, în literatura științifică au apărut două subtipuri ale bolii - internă (intrinsecă) și externă (extrinsecă). Principalele diferențe dintre cele două forme sunt prezentate în tabelul următor.
O descoperire foarte semnificativă a fost făcută în 2006, ceea ce oferă o nouă speranță pentru tratamentul său. Aceasta este prezența mutațiilor în gena responsabilă de proteină filagrin. Este responsabil de construirea scheletului celular în stratul cornos al epidermei și este implicat în menținerea hidratării pielii. Proteinele defecte sau absența completă a acesteia sunt responsabile pentru pielea uscată, care este un element major al bolii, precum și pentru afectarea funcției de barieră a pielii.
O altă constatare importantă importantă pentru terapie este asociată cu tulburări ale compoziției și cantității de lipide din stratul cornos nu numai în zona leziunilor cutanate, ci și în pielea sănătoasă, neafectată clinic. Aceasta determină prezența așa-numitelor. inflamație subclinică în pielea neafectată a atopicii, care determină sensibilitatea crescută și tendința de a dezvolta eczeme în aceste zone. Aceste rezultate au fost confirmate și de studiile noastre, care au arătat deteriorarea barierei epidermice și o tendință crescută de iritare a pielii la pacienții cu AD, care nu este afectată clinic de leziuni.
Tratament local
Paradigma clasică pentru tratamentul cu antiinflamatoare (cel mai adesea corticosteroizi) în cazurile de exacerbare a evoluat și astăzi este necesară o nouă strategie în terapia locală a AD - tratament proactiv. Esența acestei metode este continuarea tratamentului topic, chiar și după trecerea modificărilor clinice vizibile (eczeme), dar în utilizarea mult mai puțin frecventă a medicamentelor, de exemplu, doar de două ori pe săptămână. Principalii agenți topici care își găsesc un loc în terapia AD sunt corticosteroizii și inhibitorii calcineurinei (tacrolimus, pimecrolimus). Această abordare reduce semnificativ riscul de reapariție a AD și, în același timp, este mai economică din punct de vedere financiar. În prezent, singurul medicament autorizat pentru tratamentul proactiv al AD este inhibitorul calcineurinei tacrolimus.
Abordare treptată în tratamentul AD
Există o teamă în societate de utilizarea corticosteroizilor topici, așa-numiții corticofobie. Cu toate acestea, este important să știm că utilizarea lor rezonabilă sub supravegherea unui dermatolog este sigură și nu prezintă riscuri pentru pacient. Împreună cu medicamentele locale, hidratarea și lubrifierea pielii uscate a pacienților cu AD este de o importanță capitală. Acest lucru se realizează prin terapia emolientă. Există multe produse pe piața bulgară care sunt folosite pentru hidratarea pielii atopice.
Este esențial să educați părinții despre îngrijirea adecvată a pielii copilului și să o mențineți hidratată. Este important să nu vă scăldați cu apă foarte fierbinte și, în timpul băii, să folosiți uleiuri cosmetice grase, specializate, pentru baie și baie. Este obligatoriu să aplicați un emolient (cremă hidratantă sau lapte) după fiecare baie. Alegerea unui astfel de produs specific depinde de starea pielii, de anotimp, de duritatea apei și de altele. Acest lucru poate fi specificat de către dermatologul curant. O noutate în acest domeniu este efectul terapeutic bun al unui produs care conține lipide în termeni fiziologici, precum cel al pielii sănătoase - ceramide: acizi grași liberi: colesterol = 3: 1: 1. Un studiu din 2011 a arătat că aplicarea topică combinată a heparinei și levomenolului a îmbunătățit evoluția bolii.
Este esențial să educați părinții despre îngrijirea adecvată a pielii copilului și să o mențineți hidratată, utilizarea umidificatoarelor, creme de protecție pentru mâini pentru adulți etc.
Tratament sistemic
În acest domeniu, inovațiile sunt legate de regimurile terapeutice și de alegerea medicamentelor care au fost utilizate de mult timp pentru tratarea AD. De exemplu, în formele severe, non-topice, steroizii sistemici în doze mici și moderate sunt medicamentul ales. În absența efectului, pot fi incluși imunomodulatori precum metotrexat, azatioprină, ciclosporină A și micofenolat mofetil. O nouă speranță pentru o terapie sistemică eficientă a AD este atribuită antagoniștilor leucotriene (de exemplu, Montelukast 5 mg/zi) și există experiență bulgară în acest tratament.
Agenții biologici câștigați recent au găsit aplicații în tratamentul AD sever și refractar la terapia convențională. Studiile arată eficacitatea omalzumab, mepolizumab, infliximab, alefasept, etanercept, rituximab. Toate aceste medicamente nu sunt înregistrate pentru a fi utilizate în AD (utilizarea în afara etichetei) și impunerea lor ca agenți terapeutici pentru AD rămâne de dovedit.
Problema utilizării antihistaminicelor sistemice în tratamentul AD rămâne controversată. Potrivit majorității autorilor, utilizarea lor este justificată numai în cazurile în care se observă mâncărime. Antihistaminicele fără sedare sunt medicamentul ales.
Medicul este adesea confruntat cu alegerea antibioticului sistemic potrivit. Se acceptă faptul că numirea unui antibiotic este necesară numai în cazurile de impetigo de eczeme pentru a eradica colonizarea cu Staphylococcus aureus. Mijloace de alegere pentru antibioticele penicilinice (aminopeniciline) în combinație cu acid clavulanic sau sulbactam. Este de dorit să se efectueze un examen microbiologic cu o antibiogramă. Imunoterapia (hiposensibilizare) este dincolo de scopul acestui articol.
Fizioterapie
Diferitele tipuri de fototerapie (fototerapie selectivă, fascicul UVB cu spectru îngust - 311 nm; raze UVA, terapie PUVA) își găsesc un loc în tratamentul formelor moderate și severe de AD. Aceste metode pot fi utilizate singure sau în combinație cu alte abordări terapeutice sistemice sau locale. Tratamentul alpin (peste 2000 m deasupra nivelului mării) este o abordare terapeutică alternativă cu rezultate foarte bune, care se practică cu succes în Bulgaria. Anual, grupurile de pacienți sunt tratați la Belmeken.
Dietă
Rolul alimentelor ca factor care poate agrava cursul AD este subiectul unei discuții constante. Analiza datelor din analizele bazei de date Cochrane nu a găsit nicio dovadă concludentă a efectului pozitiv al evitării anumitor alimente, cu excepția evitării ouălor la copiii cu o alergie dovedită la acestea.
Evitarea anumitor alimente (lapte, nuci, ciocolată) este controversată. Potrivit unor autori, restricționarea utilizării acestora îmbunătățește starea pacienților. Alții neagă legătura dintre dieta și severitatea AD. Este de dorit să se efectueze teste alergice și să se clarifice în detaliu relația dintre consumul de alimente și exacerbarea bolii. Doar după o legătură cauzală fiabilă între consumul unui aliment și deteriorarea AD, este de dorit să se limiteze aportul acestui aliment.
Actualitatea în acest domeniu este utilizarea probioticelor. Există dovezi puternice care susțin faptul că administrarea probioticelor de către mame reduce riscul de a dezvolta AD la copii. Alți autori neagă acest punct de vedere. Administrarea acestor suplimente la pacienții cu eczeme deja manifestate clinic nu este asociată cu ameliorarea simptomelor lor.
Țesături textile
Există materiale textile acoperite cu argint micronizat. Purtarea hainelor Gauger demonstrează că purtarea hainelor confecționate din astfel de textile reduce colonizarea pielii atopice cu Staphylococcus aureus. Acest tip de țesătură nu poate fi achiziționat din țara noastră în acest moment.
Programe de instruire - școli pentru pacienți și părinții pacienților cu AD
Ei câștigă din ce în ce mai multă popularitate. În timpul implementării lor, pacienții și părinții copiilor cu AD primesc informații disponibile de la medici despre aspectele practice ale îngrijirii pielii, măsurile preventive și regimul igienico-dietetic din AD. Primul studiu randomizat, prospectiv, controlat de acest gen demonstrează efectul pozitiv al „școlilor pentru atopici”. Astfel de instruiri se organizează și în Bulgaria, iar rezultatele preliminare sunt încurajatoare.
- Conf. Dr. Razvigor Darlenski: Cosmetotextile ameliorează dermatita atopică
- Conf. Dr. Razvigor Darlenski: Noile medicamente sunt o alternativă la corticosteroizi în dermatita atopică
- Pharmacy Stadium împărtășește Care este diferența dintre eczeme și dermatite Definiții și metode de tratament
- DERMATITA ATOPICĂ - Toate - 9 luni
- Dermatită atopică - cazuri din practica veterinară; Asociația medicilor homeopati din Bulgaria