Hepatita indusă de droguri este rară și este cauzată de expunerea toxică la anumite medicamente, vitamine, suplimente pe bază de plante sau dietetice. Ficatul joacă un rol central în transformarea și eliminarea substanțelor chimice și este susceptibil de toxicitate de către acești agenți. Unele medicamente, atunci când sunt supradozate, și uneori chiar în limite terapeutice, pot deteriora organul. Alți agenți chimici, cum ar fi cei utilizați în laboratoare și industrie, substanțe chimice naturale (microcistină) și medicamente pe bază de plante pot provoca, de asemenea, hepatotoxicitate. Substanțele chimice care cauzează leziuni hepatice se numesc hepatotoxine.
Etiologie
Reacțiile adverse sunt clasificate ca tip A (intern sau farmacologic) sau tip B (idiosincratic). Reacția la un medicament de tip A reprezintă 80% din toate toxicitățile.
Medicamentele sau toxinele care au hepatotoxicitate de tip A sunt cele care au curbe predictibile doză-răspuns (concentrații mai mari provoacă mai multe afectări hepatice) și mecanisme de toxicitate bine caracterizate, cum ar fi afectarea directă a țesutului hepatic sau blocarea procesului metabolic. Ca și în cazul supradozajului cu acetaminofen, acest tip de leziune apare la scurt timp după atingerea unui anumit prag de toxicitate.
Insuficiența idiosincratică apare atunci când agenții provoacă hepatotoxicitate imprevizibilă la persoanele sensibile, care nu este legată de doză și are o perioadă de latență variabilă. Acest tip de leziune nu are o relație clară doză-răspuns sau timp și cel mai adesea nu prezintă modele predictibile. Hepatotoxicitatea idiosincrazică a dus la retragerea mai multor medicamente de pe piață chiar și după studii clinice riguroase, ca parte a procesului de aprobare. troglitazona și trovafloxacina sunt două exemple majore de hepatotoxine idiosincrazice retrase.
Cel mai adesea hepatită indusă de medicamente este cauzat de paracetamol, izoniazidă, amiodaronă, statine, metotrexat, steroizi anabolizanți și contraceptivi, alfa-metil dopa, clorpromazină, fenilbutazonă și altele.
Factori de risc
La bărbați, bătrânețea este asociată cu forme colestatice de leziuni hepatice induse de medicamente. Femeile sunt mai predispuse să dezvolte hepatită și sunt mai predispuse să progreseze către insuficiență hepatică acută.
Patologia hepatică preexistentă predispune la o toxicitate mai mare decât medicamentele care sunt metabolizate de ficat. De exemplu, hepatita B sau C poate crește severitatea reacțiilor inflamatorii la medicamentele anti-TB. De asemenea, se știe că consumul cronic de alcool exacerbează toxicitatea medicamentelor. În plus, acetaminofenul este deosebit de toxic pentru alcoolici datorită activării crescute a sistemului citocromului p450, ducând la generarea metabolitului toxic acetaldehidă. Se recunoaște, de asemenea, că boala hepatică grasă nealcoolică poate crește, de asemenea, susceptibilitatea la hepatita indusă de droguri. Cu toate acestea, prezența unei boli hepatice preexistente nu înseamnă că medicamentele potențial hepatotoxice nu pot fi utilizate. Factorii genetici care predispun pacienții la afectarea hepatică indusă de medicamente sunt atribuiți polimorfismelor enzimei citocromului p450, care fie încetinesc metabolismul medicamentelor toxice, fie accelerează generarea de metaboliți bioreactivi ai medicamentelor. Fenotipul antigenului leucocitar uman joacă, de asemenea, un rol în răspunsurile medicamentoase mediată prin imunitate idiosincrazice.
Patogenie
De asemenea, poate apărea sensibilizarea la citokine specifice ficatului, provocând astfel hepatotoxicitate indusă de citokine. Alternativ, metabolitul reactiv se poate lega covalent de proteinele hepatice sau le poate modifica, cum ar fi enzimele citocromului P450, ducând la un răspuns imun și la deteriorarea mediată de imunitate. Această hepatită mediată de imunitate, indusă de medicamente, este caracterizată de obicei prin febră, eozinofilie sau alte reacții alergice care o diferențiază de hepatita indusă de medicamente non-mediată imun. Mecanismul pentru inducerea unui răspuns la medicamente imunitar este neclar, dar poate implica o acțiune asemănătoare haptenei. În general, substanțele chimice organice cu greutate moleculară mică sau medicamentele nu sunt imunogene, dar pot deveni astfel atunci când sunt legate de o macromoleculă, cum ar fi o proteină. Dacă un metabolit medicamentos produs de citocromul P450 poate acționa ca hapten, se leagă covalent de proteina ficatului și ulterior modifică proteina respectivă. Această proteină modificată ar fi percepută ca străină sistemului imunitar, ducând la un atac autoimun asupra componentelor hepatocelulare normale.
Cu toate acestea, această ipoteză nu explică multe aspecte ale hepatitei induse de medicamente mediată de imunitate. De exemplu, legarea covalentă (haptenare) este o apariție regulată cu medicamente, cum ar fi halotan, care rareori provoacă toxicitate imuno-mediată. Este posibil ca un metabolit reactiv să rănească sau să îmbunătățească celulele hepatice, pe lângă modificarea unei proteine pentru a induce un răspuns imun.
Unele medicamente induc exclusiv sau în principal colestaza. Unele dintre ele, cum ar fi asulindac și clorpromazina, au fost asociate cu reacții de hipersensibilitate. Țintele imunologice specifice acestor reacții adverse de hipersensibilitate sunt slab înțelese. Cu toate acestea, având în vedere că caracteristicile histologice predominante sunt inflamația portalului și afectarea biliară, acestea sunt probabil asociate cu ductul biliar. Metaboliții toxici supuși excreției canaliculare pot reacționa cu macromoleculele din celulele din conducta biliară sau pot suferi un metabolism suplimentar în aceste celule, rezultând leziuni ductale. Prin urmare, afectarea mediată de imunitatea mediată de medicament este un răspuns imun advers împotriva ficatului și/sau a căilor biliare care duce la boli cu semne clinice hepatice, colestatice sau un amestec ale cărui mecanisme nu sunt clar înțelese.
Caracteristici patologice
Spectrul leziunilor hepatice acute induse de medicamente este larg: necroză, steatoză, fibroză, colestază, hepatită. Următoarele modele morfologice pot fi observate în traumatismele hepatocelulare acute:
Paracetamolul (acetaminofen) este una dintre cele mai frecvente cauze de afectare hepatică toxică, la doze de peste 3-4 grame pe zi, timp de mai mult de 3 zile, apare o reacție toxică. Microscopic, leziunile sunt exprimate în necroză centrilobulară, lăsând spațiile portalului relativ neafectate.
Corticosteroizii și tetraciclinele duc la diferite grade de steatoză la pacienții tratați mult timp cu aceste medicamente. Fibroza portală severă și perisinusoidală se observă în otrăvirea cu arsen și clorură de vinil.
Terapia prelungită cu statine cu doze maxime de statine crește riscul de hepatită indusă de medicamente. Hepatita toxică se observă cel mai frecvent la simvastatină. Histologic, există inflamație parenchimatoasă mixtă cu infiltrare de limfocite și neutrofile. Utilizarea prelungită a vitaminelor liposolubile - cel mai adesea vitamina A duce la dezvoltarea fibrozei perisinusoidale difuze și îngustarea venelor centrale.
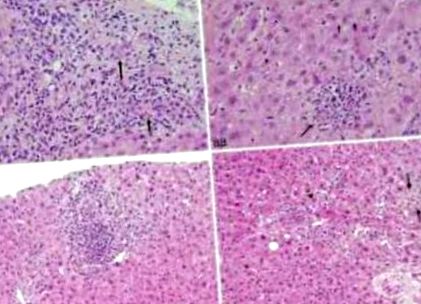
Metotrexatul este un antagonist al acidului folic utilizat pentru tratamentul pe termen lung al poliartritei reumatoide, psoriazisului și bolii inflamatorii ale bilei. Riscul de toxicitate hepatică este crescut de consumul de alcool, boala hepatică preexistentă, dozarea zilnică și doza cumulativă ridicată. Caracteristicile histologice ale toxicității legate de metotrexat variază de la modificări grase ușoare, anisonucleoză hepatocitară și necroză focală până la altele mai severe, cum ar fi necroză hepatocelulară, fibroză și ciroză (Figura 2). Unii pacienți cu o doză cumulativă mare pot avea histologie asemănătoare steatohepatitei fără alți factori de risc.
Halotanul, izoniazida și clorpromazina duc la hepatită difuză acută. Histologic, hepatita indusă de medicament seamănă cu hepatita virală acută. Se observă necroză masivă, hiperplazie a celulelor Kupffer, infiltrare inflamatorie mononucleară, colestază.
- Hepatita medicamentoasă împotriva hepatitei
- Patologia clinică a nou-născutului Patologie
- Care sunt simptomele hepatitei A.
- Metastaze tumorale Patologie
- Patologie clinică în tumorile maligne ale sânului Patologie