- Informații
- Subsecțiuni
- Produse
- Bibliografie
- Comentarii
- Conectivitate
Acumularea de dovezi sugerează că tumori maligne ale prostatei reprezintă un grup de boli eterogene histologic și molecular cu un curs clinic variabil. Cancerul de prostată este dezvoltarea unui neoplasm în glanda prostatei, o glandă în sistemul reproductiv masculin. Majoritatea cancerelor de prostată cresc lent. Cu toate acestea, unele dintre ele cresc relativ repede. Celulele canceroase se pot răspândi de la prostată în alte zone ale corpului, în special oasele și ganglionii limfatici.
Epidemiologie
Din 2012, cancerul de prostată a fost al doilea cancer cel mai frecvent diagnosticat (la 15% din toate cazurile de cancer la bărbați) și a șasea cauză de deces cauzată de cancer la bărbații din întreaga lume. În 2010, aceasta a dus la 256.000 de decese, față de 156.000 de decese în 1990. Rata cancerului de prostată variază foarte mult în întreaga lume. Deși ratele variază de la o țară la alta, este cel mai puțin frecventă în Asia de Sud și de Est și mai frecventă în Europa, America de Nord, Australia și Noua Zeelandă.
Prevalența sa rămâne semnificativ mai mare la bărbații afro-americani decât la bărbații albi, în timp ce prevalența la latino-americani este similară cu cea a bărbaților albi. Prevalența la bărbații de origine asiatică este mai mică decât la albi. Deși mortalitatea continuă să scadă în rândul bărbaților albi și afro-americani, mortalitatea în rândul bărbaților afro-americani rămâne de peste două ori mai mare decât în cazul oricărui alt grup rasial.
Spaniolii și bărbații afro-americani sunt prezenți cu boli mai avansate. Studiile arată că bărbații afro-americani tineri au niveluri de testosteron cu 15% mai mari decât bărbații tineri albi. În plus, datele sugerează că 5-alfa reductaza poate fi mai activă la afro-americani decât la caucazieni, sugerând că diferențele hormonale pot juca un rol. Cu toate acestea, contribuția independentă a rasei este dificil de izolat de efectele accesului la asistență medicală, venituri, educație și statut de securitate socială.
Peste 80% dintre bărbați vor dezvolta cancer de prostată până la vârsta de 80 de ani. În majoritatea cazurilor, cancerul va crește lent și cu puține îngrijorări. La astfel de bărbați, diagnosticul este supradiagnostic - identificarea inutilă a unei afecțiuni tehnice deviante care nu va afecta niciodată pacientul - iar tratamentul la acești bărbați îi expune la toate efectele sale adverse, fără posibilitatea de a-și prelungi viața.
Etiologie
O înțelegere deplină a cauzelor cancerului de prostată rămâne inevitabilă. Principalii factori de risc sunt obezitatea, vârsta și istoricul familial. Cancerul de prostată este foarte rar la bărbații cu vârsta sub 45 de ani, dar devine mai frecvent odată cu vârsta. Vârsta medie la momentul diagnosticului este de 70 de ani.
Fundalul genetic poate contribui la riscul apariției tumorilor maligne de prostată, așa cum sugerează asociațiile cu diversitate genetică rasială, familială și specifică. Bărbații care au o rudă de gradul I (tată sau frate) cu cancer de prostată au un risc dublu, iar cei cu două rude de gradul I afectate au un risc de cinci ori mai mare decât bărbații fără antecedente familiale.
Multe gene diferite au fost implicate în etiopatogeneza acestei neoplazii. Mutațiile din BRCA1 și BRCA2, factori de risc importanți pentru cancerul ovarian și mamar la femei, au fost, de asemenea, implicați în cancerul de prostată. Alte gene înrudite includ gena ereditară a cancerului de prostată (HPC1), receptorul androgenului și receptorul vitaminei D. Fuziunea genei TMPRSS2-ETS, în special TMPRSS2-ERG sau TMPRSS2-ETV1/4 promovează creșterea celulelor canceroase. Aceste fuziuni pot avea loc prin lanțuri complexe de rearanjare numite chromolexes.
Obezitatea și nivelurile ridicate de testosteron în sânge pot crește riscul de cancer de prostată. Consumul de fructe și legume are puține beneficii în prevenirea acestuia. Dovezile susțin un rol mic pentru fructele și legumele dietetice în apariția cancerului de prostată. Carnea roșie și cea procesată au, de asemenea, un efect redus în studiile la om. Consumul mai mare de carne este asociat cu un risc mai mare în unele studii.
Nivelurile mai scăzute de vitamina D din sânge pot crește riscul de a dezvolta cancer de prostată. Suplimentele cu acid folic nu afectează riscul de a dezvolta boala.
Infecția sau inflamația prostatei (prostatita) poate crește șansa, în timp ce un alt studiu arată că infecția poate ajuta la prevenirea cancerului de prostată prin creșterea fluxului de sânge în zonă. În special, infecțiile cu transmitere sexuală, cum ar fi chlamydia, gonoreea sau sifilisul, par să crească riscul.
Patogenie
Tumorile maligne ale prostatei se dezvoltă atunci când ratele de diviziune celulară și moarte celulară nu mai sunt egale, ducând la o creștere necontrolată a tumorii. După evenimentul inițial de transformare, mutații suplimentare în gene multiple, inclusiv genele p53 și retinoblastom, pot duce la progresia tumorii și metastaze. Majoritatea cancerelor de prostată (95%) sunt adenocarcinoame.
Aproximativ 4% din cazurile de cancer de prostată au o morfologie celulară de tranziție și se crede că apar din mucoasa urotelială a uretrei prostatei. Se crede că puține cazuri care au morfologie neuroendocrină provin din celulele stem neuroendocrine, care sunt prezente în mod normal în prostată, sau din programe de diferențiere aberante în timpul transformării celulare.
Carcinoamele cu celule scuamoase reprezintă mai puțin de 1% din toate cazurile de cancer de prostată. În multe cazuri, cancerul de prostată cu diferențiere plană apare după radioterapie sau terapie hormonală.
Dintre cazurile de cancer de prostată, 70% apar în zona periferică, 15-20% apar în zona centrală, iar 10-15% apar în zona de tranziție. Cele mai multe tipuri de cancer de prostată sunt multifocale, cu implicarea sincronă a mai multor zone ale prostatei, care se poate datora tumorilor clonale și non-clonale.
Când aceste tipuri de cancer sunt invazive la nivel local, tumorile din zona de tranziție se răspândesc în gâtul vezicii urinare, în timp ce tumorile din zona periferică se răspândesc în conductele ejaculatoare și veziculele seminale. Penetrarea prin capsula de prostată și în spațiul perineural sau vascular are loc relativ târziu.
Mecanismul metastazelor la distanță este slab înțeles. Cancerul se răspândește la nivelul oaselor devreme, adesea fără limfadenopatie semnificativă. În prezent, au fost propuse pentru diseminare 2 teorii predominante: teoria mecanică și teoria semințelor și a solului.
Teoria mecanică atribuie metastazele să se răspândească direct prin limfa și spațiile venoase din coloana lombară inferioară. Cu toate acestea, susținătorii teoriei semințelor și solului cred că trebuie să fie prezenți factori tisulari care să permită creșterea preferențială a anumitor țesuturi, cum ar fi osul. Au fost, de asemenea, documentate metastazele pulmonare albe, hepatice și suprarenale. Factorii specifici de creștere a țesutului și a matricei extracelulare sunt exemple posibile.
Timpul de dublare în boala în stadiu incipient este variabil. În majoritatea cazurilor, timpul de dublare este mai mare de 4 ani. Doar un mic procent de tumori maligne ale prostatei se dublează în mai puțin de 2 ani. Timpul de dublare tinde să se accelereze pe măsură ce tumora crește și devine mai agresivă. Tumorile mai mari au de obicei o rată Gleason mai mare și un timp de dublare mai rapid.
Istoria naturală a bolii localizate clinic variază, tumorile de grad inferior având un curs mai indolent, iar unele leziuni de grad înalt progresează către o boală metastatică într-un ritm relativ rapid.
Tablou clinic
Stadiile incipiente ale cancerului de prostată nu au de obicei simptome clare. Uneori provoacă simptome adesea similare cu cele ale bolilor precum hiperplazia benignă de prostată. Acestea includ urinare frecventă, nocturie (urinare crescută noaptea), dificultăți la inițierea și menținerea unui flux constant de urină, hematurie (sânge în urină) și disurie (urinare dureroasă).
Cancerul de prostată este asociat cu disfuncții urinare, deoarece glanda de prostată înconjoară uretra de prostată. Prin urmare, modificările glandei afectează direct funcția urinară. Deoarece canalul deferent depune material seminal în prostata uretrei, iar secrețiile din glanda prostatică în sine sunt incluse în conținutul de spermă, boala poate provoca, de asemenea, probleme cu funcția sexuală, cum ar fi dificultăți în obținerea unei erecții sau ejaculare dureroasă.
Cancerul de prostată metastatic, care s-a răspândit în alte părți ale corpului, poate provoca simptome suplimentare. Cel mai frecvent simptom este durerea oaselor, adesea la nivelul vertebrelor, pelvisului sau coastelor. Răspândirea cancerului la alte oase, cum ar fi femurul, este de obicei în partea proximală sau proximală a osului. Cancerul de prostată la nivelul coloanei vertebrale poate comprima și măduva spinării, provocând furnicături, slăbiciune la nivelul picioarelor și incontinență a urinei și a fecalelor.
Caracteristici patologice
Dacă se suspectează o tumoare malignă, se recomandă o biopsie, după caz. Biopsiile de prostată se efectuează în mod obișnuit în ambulatoriu și rareori necesită spitalizare.
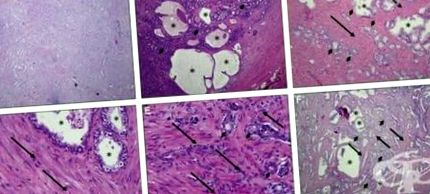
Probele de țesut sunt apoi examinate la microscop pentru a determina dacă există celule canceroase și pentru a evalua caracteristicile microscopice (sau evaluarea Gleason). Antigenul membranei specifice prostatei este o carboxipeptidază transmembranară și prezintă activitate de folat hidrolază. Această proteină este supraexprimată în țesuturile cancerului de prostată și este asociată cu un scor Gleason mai mare.
Clasificarea histologică a tumori maligne ale prostatei conform Organizației Mondiale a Sănătății (2004):
1. Tumori epiteliale
- Adenocarcinom
- Carcinosarcom, carcinom sarcomatoid
- Neoplazie intraepitelială de prostată
- Adenocarcinom ductal
- Carcinom urotelial
- Carcinomul adenocvamos
- Carcinom cu celule scuamoase
- Adenom bazocelular
- Carcinom bazocelular
2. Tumori neuroendocrine
- Tumora carcinoidă
- Carcinom cu celule mici
- Paragangliom
- Neuroblastom
3. Tumorile stromale de prostată
- Tumoră stromală cu potențial malign incert
- Sarcomul stromal
4. Tumori mezenchimale
- Leiomisarcom
- Rabdomiosarcom
- Condrosarcom
- Angiosarcom
- Histiocitom fibros malign
- Malignitatea nervului periferic
- Hemangioame
- Condrom
- Leiomiom
- Tumora cu celule granulare
- Tumoră fibroasă solitară
5. Tumori hematolimfoide
- Limfom
- Leucemie
- Cistadenom
- Nefroblastom (tumoare Wilms)
- Tumora rabdoidă
- Tumori cu celule germinale
- Tumora sacului galbenusului
- Carcinom embrionar și teratom
- Melanom
- Patologie clinică a tumorilor maligne ale rinichilor Patologie
- Patologie clinică a tumorilor maligne ale plămânului Patologie
- Patologie clinică în chisturile pancreatice Patologie
- Patologie clinică în atelectazie pulmonară Patologie
- Tumori maligne ale pancreasului Patologie