Conf. Dr. Malina Petkova
Facultatea de Medicină, Universitatea din Sofia; Spitalul Universitar Lozenets, Sofia
Obezitatea a fost descrisă ca un factor de risc pentru o serie de alte boli, dar recent a fost definită ca o boală în sine, care este asociată cu complicații cronice, cum ar fi bolile de inimă, osteoartrita și cancerul. În acest sens, obezitatea a fost inclusă și în ICD ca boală în 1948 și este în prezent codificată E66 în ICD10. Definirea acesteia ca boală schimbă și abordarea terapeutică a acesteia.
Potrivit Asociației Europene pentru Studiul Obezității (EASO), 23,7% din populația adultă din Bulgaria este obeză, 34,5% sunt supraponderali sau 58,2% dintre persoane sunt fie obezi, fie supraponderali în 2015 și, potrivit Conform Societății Bulgare de endocrinologie, 33,2% din populația cu vârsta peste 20 de ani este obeză (Borisova AM și colab., 2016), ceea ce este semnificativ mai frecvent la bărbați (38,8%) decât la femei (28,3%).
Predispoziția genetică, mediul dehidrogen și caracteristicile individuale joacă un rol în apariția obezității.
Dezechilibrele de reglementare a energiei (importurile de energie: consumul) stau la baza creșterii în greutate (Weigle DS).
Pe masă. 1 prezintă diferitele grade de obezitate pe baza indicelui de masă corporală (IMC) și a asocierii acestora cu riscul de deces și boală.
Tabelul 1: Niveluri de greutate corporală și risc de deces și boală (OMS, 2000).
IMC (kg/m2)
Clasificare
Risc pentru sănătate
Obezitate de gradul I
Obezitate de gradul II
Obezitate de gradul III
Foarte inalt
Tratamentul pentru obezitate include:
- Schimbarea stilului de viață
- Terapia medicamentoasă
- Terapia chirurgicală
Obiectivele tratamentului bolii trebuie să fie strict individualizate pe baza riscului de sănătate existent sau inexistent.
Se recomandă o reducere a greutății de 5-15% pe o perioadă de 6 luni, care a dovedit efecte benefice. O reducere mai semnificativă a greutății (≥20%) a fost prezentată la pacienții cu un IMC ≥35 kg/m2. Pentru a atinge obiectivele stabilite este necesară participarea unei echipe de specialiști - medici generaliști, endocrinologi, nutriționiști, fizioterapeuți, psihoterapeuți, cardiologi, gastroenterologi, chirurgi (specialiști în chirurgie metabolică) și alții.
Menținerea unei greutăți deja reduse este principala provocare în programele de control al greutății. În prezent, există diferite definiții pentru menținerea greutății corporale și nu există una general acceptată, dar conform uneia dintre cele mai frecvent utilizate, este definită ca:
- Creșterea în greutate de cel mult 3 kg în doi ani.
- Mențineți reducerea circumferinței taliei sub 4,1 cm pentru aceeași perioadă.
Schimbarea stilului de viață
Componentele schimbării stilului de viață includ: dieta, activitatea fizică, schimbarea comportamentală. Refuzul pacientului de a realiza toate acestea pune sub semnul întrebării succesul oricărui program de slăbire.
Dietă
Reducerea aportului total de energie (calorii) este componenta principală a oricărei intervenții de slăbire.
Deși raportul macronutrienților din dietă este mai puțin important pentru pierderea în greutate, modificarea acestora la unii pacienți îmbunătățește aderența la dietă, profilul metabolic, reducerea factorilor de risc și/sau rezultatul clinic final.
Se recomandă consumul de proteine și grăsimi sănătoase, legume, inclusiv legume cu frunze, fructe de pădure, nuci, leguminoase, cereale integrale.
Preferă carbohidrații complecși decât cei rafinați; alimentele cu un indice glicemic scăzut față de cele cu un indice ridicat.
Preferați alimentele bogate în fibre (fibre) decât cele cu conținut scăzut de fibre.
Citiți etichetele alimentelor în loc de reclame.
Consumul este limitat la:
- Alimente procesate cu o valoare nutritivă nesemnificativă, dar bogate în calorii (produse de patiserie, biscuiți, prăjituri, bomboane, plăcinte, chipsuri etc.).
- Băuturi care conțin zahăr: băuturi răcoritoare, sucuri, smântână.
Cheltuielile calorice ar trebui să depășească aportul caloric pentru a asigura eficacitatea dietei respective.
Reducerea aportului caloric poate fi realizată prin:
- Dieta cu un conținut caloric de 1200-1500 kcal/zi. pentru femei și 1500-1800 kcal/zi pentru bărbați (cantitatea de kcal pe zi depinde de obicei de greutatea individuală).
- Obținerea unui deficit energetic de 500 kcal/zi. sau 750 kcal/zi.
- O dietă care restricționează anumite grupe de alimente cu efect dovedit asupra reducerii greutății.
O dietă adecvată pentru persoanele obeze poate fi realizată prin:
- Reducerea alimentelor și băuturilor bogate în calorii.
- Reducerea dimensiunii porțiilor de alimente.
- Sărind gustările între mese.
- Evitați mesele de noapte.
- Post intermitent
Activitate fizica
Se recomandă o activitate fizică moderată de cel puțin 150 de minute (2,5 ore) pe săptămână sau de cel puțin 75 de minute (1,25 ore) pe săptămână de activitate fizică aerobică intensă. Mai mult de 300 de minute (5 ore) pe săptămână de moderată și 150 de minute (2,5 ore) pe săptămână de activitate fizică aerobă intensă asigură o scădere mai pronunțată în greutate și previn creșterea în greutate după realizarea acesteia.
Schimbarea comportamentului pacientului este o parte importantă a tratamentului general al obezității.
Această schimbare se realizează cu tehnici care urmăresc să ajute pacientul să-și schimbe gândirea și înțelegerea obezității și a consecințelor acesteia, importanța reglării greutății. Acestea vizează realizarea unor comportamente care să ducă la schimbări care să asigure pierderea în greutate cu succes.
Tratamentul farmacologic
Tabelul 2: Reducerea greutății după 1 an de tratament cu medicamente aprobate pentru utilizare în Bulgaria (Fujioka, 2015)
Medicație/doză
Date clinice
Principalele caracteristici ale pacienților în studiile clinice
Schimbarea medie a greutății după 1 an, tratament
Pacienții care au obținut o pierdere în greutate ≥5% după 1 an,
Orlistat 3x120 mg
Date din 5 studii clinice
[−6,0 kg vs. −2,6 kg] placebo; cu scăderea în greutate placebo -3%
Naltrexonă/bupropionă 32 mg/360 mg
Patru studii de 56 de săptămâni, pacienți supraponderali sau obezi cu comorbiditate ≥1
36 kg/m2 (n = 4536)
Liraglutidă 3,0 mg
Studiu de 56 de săptămâni, pacienți supraponderali sau obezi și ≥1 comorbiditate,
45 de ani, 79% dintre femei, 38 kg/m2, 106 kg (n = 3731)
Un studiu clinic realizat de Yanovski și colab., 2014, a arătat că farmacoterapia adăugată la modificările stilului de viață a asigurat pierderea în greutate cu 5-15%, în timp ce stilul de viață se schimbă singur - 1-5%.
În prezent în Bulgaria pentru tratamentul obezității sunt înregistrate următoarele medicamente:
- Orlistat (Xenical 120 mg, capsule; Alli 60 mg, capsule)
Dozaj: 120 mg de trei ori pe zi; 60 mg de trei ori pe zi.
Mecanism de acțiune: inhibitor al lipazei gastrice și pancreatice.
Avertismente: hepatită, insuficiență hepatică; poate necesita suplimentarea cu vitamine.
Contraindicații: sarcină, alăptare, sindrom de malabsorbție cronică, colestază.
Efecte secundare: absorbția scăzută a vitaminelor liposolubile.
- Liraglutidă (Saxenda, 6 mg/ml stilou preumplut)
Dozaj: 3 mg pe zi (SC)
Mecanism de acțiune: agonist al receptorului GLP-1.
Avertismente: pancreatită acută, colecistită acută.
Contraindicații: sarcină, alăptare, carcinom tiroidian medular, antecedente de bărbați de tip 2.
Efecte secundare: greață, vărsături, pancreatită.
Datele din studiul randomizat SCALE Maintenance (Wadden, 2013) arată că terapia cu liraglutidă, împreună cu dieta și activitatea fizică, menține pierderea în greutate realizată și contribuie la reducerea suplimentară pentru o perioadă de 68 de săptămâni.
- Naltrexonă/bupropionă (Contrave, Mysimba) 8 mg/90 mg, tabl
Dozaj: 8 mg/90 mg de două ori pe zi.
Mecanism de acțiune: antagonist al receptorilor opioizi, inhibitor al recaptării dopaminei/norepinefrinei.
Avertismente: toxicitate fetală, risc de convulsii, glaucom, toxicitate hepatică.
Contraindicații: sarcină, alăptare, hipertensiune arterială necontrolată, convulsii, anorexie nervoasă, bulimie, abstinență de la alcool și droguri, precauție la utilizarea inhibitorilor MAO.
Efecte secundare: greață, constipație, vărsături, cefalee, amețeli.
Terapia chirurgicală
În conformitate cu recomandările stabilite în Ghidul european practic și pentru pacienți pentru obezitatea adulților, 2019, chirurgia bariatrică este utilizată la pacienții cu vârste cuprinse între 18 și 60 de ani la care terapia convențională nu a atins efectul dorit și cei cu:
IMC ≥40,0 kg/m2 sau IMC> 30 kg/m2 35,0-39,9 kg/m2 și complicații asociate; sau IMC> 35 kg/m2 și complicații; sau IMC> 30 kg/m2 și TA de tip 2 la discreție.
Tratamentul chirurgical al obezității din obiectivul său inițial - reducerea greutății, se concentrează în prezent pe efectele metabolice ale intervenției chirurgicale - chirurgia metabolică. În ultimii ani, efectele metabolice semnificative induse de diferite intervenții chirurgicale asupra tractului gastro-intestinal au fost studiate în detaliu.
Societățile spaniole și portugheze de cercetare a obezității (SEEDO-SPEO 2018) propun un consens asupra comportamentului terapeutic în obezitate (Tabelul 3).
Tabelul 3: Algoritmul comportamentului în farmacoterapia obezității 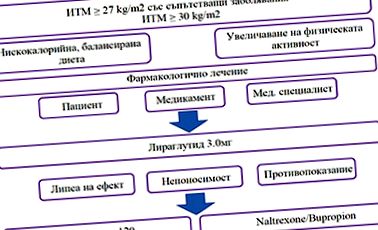
Obezitatea este o boală care însoțește pacientul pe tot parcursul vieții. În timp ce un medic și un chirurg experimentat sunt responsabili pentru tratamentul comorbidităților înainte și imediat după operație, este responsabilitatea constantă a individului să respecte cu strictețe recomandările date de echipa medicală pentru a obține efecte benefice pe termen lung asupra sănătății sale. Obezitatea este o epidemie globală și este un factor major care contribuie la o serie de boli netransmisibile.
Fiziologia și fiziopatologia greutății și a echilibrului energetic sunt complexe, dar înțelegerea lor este în mod constant îmbogățită, ceea ce contribuie și la apariția de noi medicamente pentru tratamentul obezității. Noile posibilități terapeutice oferă nu numai reducerea greutății, ci și menținerea a ceea ce s-a realizat. Obezitatea este o afecțiune cronică și tratamentul acesteia trebuie efectuat ca în orice boală cronică.
- Tratamentul modern al diabetului zaharat de tip 2
- Tratamentul modern al dislipidemiilor
- Tratamentul modern al bolii hemoroidale Prime Clinic
- Tratamentul modern al IMA; Societatea de Cardiologie Intervențională
- UMHAT Alexandrovska este un centru acreditat pentru tratamentul obezității
