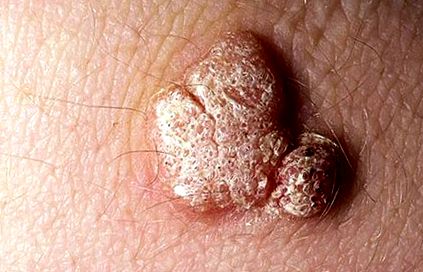
Virusul papilomului uman - vaccinuri și tratament cu laser
De la lansarea sa în 2006 și până astăzi, vaccinurile împotriva papilomavirusului uman (HPV) au împărțit profesioniștii din medicină în două - „pentru” și „împotriva”, fiecare dintre aceștia luptând pentru supremație, iar sfârșitul și ieșind cu o opinie unanimă pe această temă par încă îndepărtați.
Deși Organizația Mondială a Sănătății (OMS) recomandă vaccinurile HPV ca parte a vaccinărilor de rutină din toate țările, împreună cu alte măsuri de prevenire, acestea au statut juridic în foarte puține țări până în prezent. Se crede că vaccinarea pe scară largă are potențialul de a reduce mortalitatea prin cancer de col uterin la nivel mondial cu două treimi dacă toate femeile sunt vaccinate și dacă protecția pe care vaccinurile o asigură este pe termen lung. Din punct de vedere practic, vaccinurile pot reduce nevoia de îngrijire medicală, biopsii și proceduri invazive legate de urmărirea testelor PAP anormale, contribuind astfel la reducerea costurilor asistenței medicale și a preocupărilor asociate cu testele PAP anormale și proceduri de urmărire.
Vaccinurile sunt recomandate băieților și fetelor cu vârsta peste 12-13 ani înainte de actul sexual, dar sunt utilizate și la vârste mai în vârstă - cu până la 45 de ani înainte de menopauză.
Efectele secundare ale vaccinurilor sunt în general ușoare, iar contraindicațiile sunt hipersensibilitatea la oricare dintre componentele vaccinului sau boala acută moderată sau severă.
Dacă ne uităm la planul global pentru introducerea vaccinurilor HPV în asistența medicală în diferite țări, se poate observa că Regatul Unit și Irlanda introduc vaccinarea HPV pentru băieții cu vârste cuprinse între 12 și 13 ani ca parte a Planului lor național de imunizare în 2019. Portugalia include vaccinarea universală împotriva HPV pentru băieții cu vârsta de cel puțin 10 ani, ca parte a Planului său național de imunizare din 2020.
În Bulgaria, situația rămâne neclară și ezitantă pentru dezvoltarea viitoare, dar există încă pacienți cu plângeri legate de boală. Efectele psihologice adverse, ca o consecință a verucilor genitale, duc la scăderea calității vieții și la anxietate.
Cele mai utilizate terapii în lupta împotriva HPV includ terapii chirurgicale și ablative, cum ar fi crioterapia, acidul tricloracetic (TCA), tratamentul cu laser CO2.
O serie de studii au arătat că terapia cu laser CO2 este semnificativ mai atraumatică decât intervenția chirurgicală din cauza lipsei de incizii și a unei perioade de recuperare mai scurte, dar în același timp cu aceeași eficacitate datorită puterii de penetrare profundă a fasciculului laser. Alte analize se concentrează pe o comparație între crioterapie și terapia cu laser CO2, iar constatările sunt extrem de curioase - eficacitatea CO2 a negilor genitali externi este de aproximativ două ori mai mare decât cea a crioterapiei și este asociată cu o rată mai mică de recurență. Pe de altă parte, rezultatele tratamentului cu acid tricloracetic (TCA) sunt adesea nesatisfăcătoare și duc la tratamente ulterioare. Acestea sunt motivele pentru care experții de la Universitatea din Babilon, de exemplu, recomandă terapii cu CO2 ca metodă de tratament pentru pacienții deja infectați.
- Clinica homeopatică pentru 2 Vladimir tratamentul gonartrozei
- Cervarix Vaccinul Cervarix împotriva virusului papilomului x1
- Tratament articular Ekaterinburg vskaya
- Trei rețete foarte eficiente pentru tratamentul tusei la domiciliu
- Tratamentul celulitei celulitei - metode de îndepărtare