Puls.bg | 12 iulie 2009 | 3
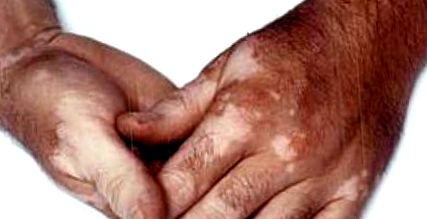
Vitiligo este o boală caracterizată prin tulburări ale funcției celulelor care formează pigment. Acestea sunt localizate în diferite locuri ale corpului și, deși în majoritatea cazurilor este asociată doar cu depigmentarea pielii, poate fi observată și în zona membranelor mucoase și a mucoasei vasculare a ochiului. Etiologia disfuncției melanocitelor rămâne de elucidat.
Vitiligo este acum considerat o boală autoimună - una în care există o pierdere a toleranței sistemului imunitar la propriile țesuturi. Nu se știe că este adesea combinat cu alte boli autoimune - care implică glanda tiroidă, insulele producătoare de hormoni din pancreas, mucoasa gastrică, afectarea metabolismului vitaminei B 12 și bolile în care autoagresiunea este direcționată în mod sistematic către organele din organism, ca la lupus etc. În majoritatea cazurilor, cu toate acestea, vitiligo se manifestă. Există dovezi ale cazurilor ereditare ale bolii, dar de obicei persoanele afectate nu au antecedente ale prezenței acesteia la rude. Nu este neobișnuit ca experții să își asocieze manifestarea cu stresul sever, care este descris în multe alte boli considerate autoimune.
Vitiligo apare la orice vârstă și sex și nu depinde de etnie. În jumătate din cazuri debutul bolii este înainte de vârsta de 20 de ani, în mică parte înainte de vârsta de 40 de ani. Tabloul clinic al bolii este exprimat prin apariția unor zone depigmentate în diferite zone ale corpului. De obicei, începe cu zonele adesea expuse la lumina soarelui - fața, în special în jurul gurii, ochilor, nărilor, gâtului, brațelor, picioarelor. Se observă și pe corp, adesea în jurul buricului, axilelor, spatelui, inghinei și altora. Cu căutarea țintită, este posibilă detectarea depigmentării în zona membranelor mucoase vizibile. Părul din zonele afectate își pierde și pigmentul, inclusiv părul, barba, genele, sprâncenele.
Cât de mari sunt petele, ce locuri acoperă, cu ce intensitate progresează - acestea sunt caracteristici individuale.
Dermatologii descriu mai multe tipuri de răspândire:
- vitiligo focal - acesta este un grup unic sau limitat de pete;
- vitiligo generalizat - în el petele sunt cel mai adesea simetrice pe tot corpul și membrele;
- vitiligo acrofacial - petele acoperă doar fața și zonele dintre degete;
- vitiligo segmentar - petele sunt localizate unilateral, asemănătoare unei linii, așa-numitul dermatom;
- vitiligo universal - depigmentarea tinde să acopere întregul corp.
Tabloul clinic tipic este în sprijinul diagnosticului bolii. De interes pentru medic este prezența unor factori de risc precum arsuri solare severe, sensibilitate a pielii sau boli dermatologice concomitente, sarcină familială, boli concomitente de natură autoimună. Biopsia cutanată dovedește modificări morfologice privind melanocitele și funcția acestora. În plus, poate indica prezența celulelor imunocompetente care semnalează implicarea sistemului imunitar.
Tratamentul vitiligo este dificil. Există diferite metode - conservatoare și nu numai, cu care dermatologii încearcă de ani de zile să oprească progresia bolii, dar efectul acestora este diferit la fiecare pacient. În primul rând, aceasta este aplicația locală a corticosteroizilor - un instrument utilizat în diferite forme în lupta împotriva multor afecțiuni pentru a controla o reacție imunitară adversă. Prin creme și unguente, corticosteroizii pot asigura normalizarea pigmentării pielii cu un tratament pe termen suficient, dar ar trebui luate în considerare posibile complicații și ajustări adecvate ale dozei. În ultimii ani, au început cercetările cu privire la alte substanțe care modulează răspunsul imun ca mijloc de combatere a vitiligo-ului, dar până acum rezultatele studiilor clinice sunt rare.
Cel mai mare succes al tratamentului său este obținut de dermatologi prin așa-numita terapie PUVA. Folosește iradierea cu raze UVA, sensibilitatea pielii la care se mărește prin aplicarea preliminară a compușilor specifici - psoralen. Acest lucru provoacă pigmentare. Cu un grad scăzut de afectare a pielii, psoralenii sunt aplicați direct pe zone și 30 de minute mai târziu pacientul este expus la radiații UV până când zonele depigmentate devin roz. Metoda se aplică de două sau trei ori pe săptămână, iar pe parcursul terapiei intensitatea razelor crește până se obține efectul dorit. Desigur, doza corectă este necesară în legătură cu riscul de arsuri ale pielii și chiar hiperpigmentare, de obicei din țesutul sănătos din jur. În plus, trebuie remarcat faptul că după fiecare astfel de curs de tratament este necesară utilizarea de protecție solară datorită sensibilității ridicate a pielii.
Cu un grad ridicat de acoperire a corpului de zone depigmentate, se arată utilizarea sistematică a psoralenului prin gură, urmată de iradiere UV, din nou conform unui program, nu mai mult de două sau trei ori pe săptămână. Aici, pe lângă arsură și hiperpigmentare, pot apărea și oboseală generală, greață, vărsături. Creșterea părului este, de asemenea, descrisă. Este important de reținut că sensibilitatea la lumina soarelui crește, respectiv, și riscul de cancer de piele. Cu toate acestea, dozele de psoralen utilizate nu sunt atât de mari încât să vorbească despre un risc grav al acestuia. În orice caz, sunt necesare măsuri de protecție împotriva razelor UV în aer liber.
Se pun mari speranțe în terapia cu UVB cu spectru îngust, dar studiile în această direcție sunt încă insuficiente și nu se știu prea multe despre avantajele față de PUVA.
În cazurile în care depigmentarea este într-un procent mai mare decât alte țesuturi ale pielii sănătoase, poate fi luată în considerare și depigmentarea zonelor normale. Acest lucru se realizează prin aplicarea topică a hidroquinonei monobenzil eter pe pielea normal colorată. Este necesar să știm că acest lucru crește sensibilitatea la lumina soarelui obișnuită. Preparatul în sine poate provoca o reacție inflamatorie sau alergică.
Recent, britanicii au raportat o pigmentare reușită la șoarecii de laborator prin utilizarea unei substanțe izolate din ardeiul negru, conferindu-i gustul caracteristic picant. Piperina stimulează formarea pigmentului în piele. Britanicii au studiat aplicarea izolată și combinată cu razele UV. Un rezultat satisfăcător după primul a fost obținut după șase luni. Combinația accelerează procesul, efectul este mai durabil, dar crește riscul de hiperpigmentare nedorită și de cancer de piele.
La unii pacienți cu stabilizare a cursului de vitiligo, este posibil să se efectueze o intervenție chirurgicală în scopuri cosmetice. Ca atare, se utilizează transplantul de piele autolog și variantele sale. Ca intervenție operativă, este asociată cu multe riscuri, iar prețul o face inaccesibilă tuturor. Tatuajul este o altă opțiune pentru a masca boala, dar nici rezultatele nu sunt suficient de satisfăcătoare - este dificil să se obțină umbra potrivită, care nu este afectată de lumina soarelui, deoarece pielea sănătoasă din jur și se estompează în timp. Transplantul de melanocite autolog este, de asemenea, în curs de dezvoltare.
Nu în ultimul rând, lupta împotriva defectului estetic cu ajutorul produselor cosmetice joacă, de asemenea, un rol. Măsurile pentru a evita pigmentarea pielii din jur și mijloacele de întunecare a zonelor afectate pot masca defectele. Cu toate acestea, realizarea omogenității perfecte a culorii pielii este uneori o adevărată provocare.
Materialul este informativ și nu poate înlocui consultația cu un medic. Asigurați-vă că consultați un medic înainte de a începe tratamentul.
- Pentru un zâmbet strălucitor Ce trebuie să știm despre albirea dinților Tialoto
- Orez cu cereale lungi - ceea ce trebuie să știm
- Povești distractive De ce ar trebui să fii întotdeauna atent la ceea ce postezi pe Facebook - Laughter OUT
- Dietele, cum să ne punem în formă după naștere Mese separate - ce trebuie să știm despre asta
- Tot ce trebuie să știm despre Postul Mare înainte de Paști