V. Nansenova, E. Rangelov, N. Tolekova, S. Stoilov, P. Doinova, Hr. Șivaciov
Clinica de Chirurgie Pediatrică, Spitalul Universitar „N. I. Pirogov ”
Rezumat: Apendicita acută este cea mai frecventă cauză de OHC la copii cu vârsta peste 5 ani, cu cea mai mare incidență între 7 și 14 ani. O locație tipică a apendicelui în copilărie apare în 46,6% din cazuri, iar în 53,4% este localizată atipic. Voalul mare la copii mici este mai scurt și cavitatea abdominală este mai mică, ceea ce împreună cu forțele de protecție reduse ale peritoneului duce la o generalizare rapidă a proceselor inflamatorii din cavitatea abdominală. Complicațiile apendicitei nediagnosticate sunt perforația cu dezvoltarea peritonitei și ileusului și formarea infiltratului periapendicular și a abcesului.
În sensul articolului, o revizuire din literatura de specialitate a materialelor și lucrărilor disponibile privind problema colegilor de la Clinica de chirurgie pediatrică și în cele mai mari și mai consacrate manuale internaționale de chirurgie pediatrică, clarificând motivele diagnosticului dificil și tardiv al acutelor apendicita în copilărie., precum și comportamentul și tratamentul complicațiilor sale. Bolile pediatrice care apar ca „mască clinică” a apendicitei acute, precum și cele mai grave două complicații ale apendicitei acute nediagnosticate - peritonita și abcesul periapendicular.
Cuvinte cheie: apendicită, complicații, peritonită, abces periapendicular, ileus
Complicațiile apendicitei pediatrice
Nansenova; E. Rangelov; S. Stoilov; Conf. Univ. Prof. Dr. Dr. Șivachev; Conf. Univ. Prof. Dr. Doynova, MD, dr
Secția chirurgie pediatrică UMHATEM NI Pirogov
Arezumat: Apendicita acută este cel mai frecvent motiv pentru abdomenul acut la copiii cu vârsta peste 5 ani, cu cea mai mare frecvență între 7 și 14 ani. Poziția tipică a apendicelui la populația pediatrică se găsește doar în 46,6% din cazuri, iar în rest este localizată atipic - în pelvis, retrocecal, laterocecal sau sub ficat. Omentul la copiii mici este mai scurt, cavitatea abdominală este mai mică, ceea ce combinat cu capacitatea de protecție inferioară a peritoneului duce la o generalizare rapidă a procesului inflamator în cavitatea abdominală. Complicațiile apendicitei acute nediagnosticate includ perforația cu dezvoltarea peritonitei și a ileusului și formarea infiltratului periappendicular sau a abcesului.
O revizuire a literaturii a fost efectuată, inclusiv materiale și lucrări referitoare la subiect de la colegii noștri din secția de chirurgie pediatrică de-a lungul anilor, precum și cele mai mari manuale internaționale de chirurgie pediatrică și scopul a fost identificarea motivelor diagnosticului dificil și tardiv a apendicitei acute la copii și pentru a determina comportamentul și cursul tratamentului complicațiilor.
Au fost propuse cele mai frecvente scale de diagnostic pentru apendicita acută și au fost prezentate limitările lor în ceea ce privește populația pediatrică, precum și tiparele distinctive în constatările clinice din apendicele poziționat atipic și la copiii cu vârsta sub 5 ani. Sunt discutate diagnostice pediatrice care au simptome similare cu cele ale apendicitei acute și în principal cele mai grave două complicații ale apendicitei acute nediagnosticate - peritonita și abcesul periappendicular.
Cuvinte cheie: apendicita, complicații, peritonită, ileus, abces periappendicular
Apendicita acută este cea mai frecventă cauză de OHC la copiii cu vârsta peste 5 ani, cu cea mai mare incidență între 7 și 14 ani - 73,98% și mai puțin frecventă între vârstele 0-1 ani - 0,086% O locație tipică a apendicelui în copilărie apare în 46,6% din cazuri, iar în 53,4% este localizat atipic - în bazin, retrocecal, laterocecaric sau subhepatic. În prima lună de viață, cecul se află de obicei la nivelul crista ossis ilei, descendent treptat și la vârsta de 12-14 ani ocupă poziția ca la adulți. Până la vârsta de un an, cecul mobil este considerat un fenomen fiziologic, după care partea ascendentă a intestinului gros și a cecului este fixată de peretele abdominal posterior. În perioada nou-născutului, cecul are o formă în formă de pâlnie, trecând fără o margine vizibilă în baza dilatată a apendicelui. Foliculii limfatici din peretele apendicelui sunt mici, iar numărul lor crește odată cu creșterea copilului. Voalul mare la copii mici este mai scurt și cavitatea abdominală este mai mică, ceea ce împreună cu forțele de protecție reduse ale peritoneului duce la o generalizare rapidă a proceselor inflamatorii din cavitatea abdominală.
Inflamarea apendicelui
Există 4 teorii principale care explică inflamația apendicelui:
- Diseminarea limfohematogenă. În sprijinul acestei teorii sunt cazurile de apendicită în cursul dezvoltării infecțiilor respiratorii acute;
- Infecție enterogenică. Alimentele bogate în proteine animale duc la dezvoltarea proceselor putrefactive în intestine, s-a dovedit o incidență mai mare a apendicitei acute în țările a căror dietă este săracă în fibre.
- Tulburări vasculare neurogene. Conduce la spasm sau atonie a apendicelui - crearea „cavitei apropiate” predispune la dezvoltarea ischemiei și necrozei în peretele apendicelui.
- Obstrucția lumenului - de la stercolită, parazit, corp străin, hiperplazie limfoidă. Staza mucoasă se dezvoltă în lumen cu proliferare bacteriană. Odată cu creșterea presiunii lumenului, drenajul limfatic și venos sunt perturbate, ducând la edemul peretelui apendicelui, cu perturbarea ulterioară a fluxului sanguin arterial și dezvoltarea ischemiei și necrozei.
Scale de scor pentru apendicita acută
Cele mai utilizate sunt scorul Alvarado și scorul apendicitei pediatrice, masa. 1, care au o sensibilitate și specificitate între 70 și 90%, nu sunt o metodă de diagnostic suficient de fiabilă, dar servesc la clasificarea pacienților ca atare fără îndoială cu privire la OHC, dar au nevoie de studii suplimentare de laborator și imagistică, precum și cei care trebuie să se refere unui chirurg pediatric pentru consultare.
Masa. 1. Scale de scor pentru apendicita acută - Scorul Alvarado și Scorul apendicitei pediatrice
| PAS | T | Scorul Alvarado | T |
| Rezistență în DDKK - 2 puncte. | Rezistență în DDKK - 2 puncte. | ||
| Durere cu tuse/percuție - 2 t. | Gen. Bloomberg - 1 t. | ||
| Greață/Vărsături - 1 punct. | Greață/Vărsături - 1 punct. | ||
| Lipsa poftei de mâncare - 1 t. | Lipsa poftei de mâncare - 1 t. | ||
| Temperatura> = 38⁰С - 1 t. | Temperatura> = 38⁰С - 1 t. | ||
| Migrația durerii - 1 punct. | Migrația durerii - 1 punct. | ||
| Leucocitoză> 10.000 mm 3 - 1 t. | Leucocitoză> 10.000 mm 3 - 2 t. | ||
| Neutrofile> 75% –1 t. | Neutrofile> 75% - 1 t. | ||
| Peste 6 puncte - apendicita | Peste 8 puncte - apendicita |
Particularități în tabloul clinic cu localizarea atipică a apendicelui
- Malkotasov: durere suprapubiană, dezvoltare ulterioară a apărării musculare, plângeri disurice, tenesm, diaree; DD cu infecții ale sistemului genito-urinar, enterocolită.
- Retrocecal: durere în jumătatea dreaptă a abdomenului, lipsă de protecție musculară, fără semne de iritație peritoneală; DD cu colici renale.
- Laterocecal: durerile abdominale și apărările musculare sunt localizate mai sus la creasta iliacă și regiunea lombară; DD cu nefrolitiaza.
- Mesocecal: durerea abdominală este localizată mai medial în regiunea ombilicală și linia mediană; DD cu limfadenită mezenterică.
- Subhepatic: durere și protecție musculară în hipocondrul drept; DD cu colecistită, hepatită, perforație a ulcerului duodenal.
- În cazul rotației incomplete și fixării intestinului sau în cazul situs viscerum inversus: durere și protecție musculară în abdomenul stâng
Particularitățile tabloului clinic la copiii cu vârsta sub 5 ani
- Progresia rapidă cu perforație și dezvoltarea peritonitei difuze adesea pe fondul infecțiilor respiratorii acute.
- Simptome generale nespecifice care prevalează asupra stării abdominale locale - refuzul de a mânca, vărsături, lipsa mișcărilor intestinale sau diaree, febră, letargie, intoxicație.
- Simptome locale - abdomen balon, pereți abdominali lucioși umflați cu rețea venoasă dilatată; edem genital, dificultăți de recunoaștere a simptomelor de iritație peritoneală și protecție musculară
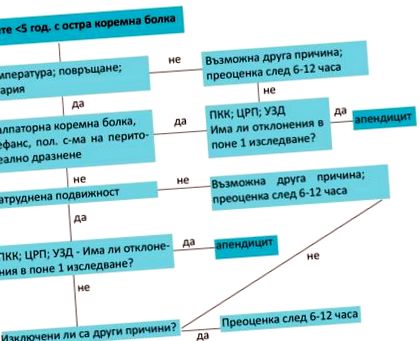
Algoritm de comportament la copiii cu vârsta de până la 5 ani cu suspiciune de apendicită, fig. 1
Boli pediatrice cu „mască clinică” de apendicită acută
- Infecții respiratorii acute - OKGDP, bronșită, pneumonie;
- Boli ale sistemului digestiv - gastrită și gastro-duodenită, boală ulcerului peptic, colită ulcerativă, constipație;
- Boli ale sistemului urinar - sindrom nefrotic și nefritic, nefrolitiază, hidronefroză, infecții ale tractului urinar;
- Boli ale sistemului endocrin - diabet zaharat cu cetoacidoză;
- Boli ginecologice - dismenoree, torsiune și rupere a chisturilor și tumorilor ovariene, sarcină ectopică, atrezie de himen, infecții genitale;
- Colagenoză - periarterită nodulară, lupus, dermatomiozită, poliartrită reumatoidă, boală reumatică, boala Kawasaki, vasculită;
- Boli hematologice - anemii aplastice, anemii hemolitice, leucemii acute, hemofilie, trombocitopenie esențială, boala Shonlein-Henoch;
- Boli ale sistemului nervos central și periferic - encefalită și meningită, epilepsie;
- Parazitoză intestinală - enterobioză, ascariază, giardioză, trihinoză;
- Intoxicatii - corozive, medicamentoase, alimentare, micetiste;
- Boli alergice - proctocolită alergică;
- Boli infecțioase - varicela, rujeola, mononucleoza infecțioasă, hepatita infecțioasă, enterocolita infecțioasă acută, tuberculoza.
Complicații
Complicațiile apendicitei nediagnosticate sunt perforația cu dezvoltarea peritonitei și ileusului și formarea infiltratului periapendicular și a abcesului.
Peritonită
Peritonita de origine apendiculară este secundară și infecțioasă. În funcție de gradul de distribuție, acesta poate fi limitat și nelimitat, și în funcție de tipul de exsudat - seros, fibrinos, purulent și hemoragic.
Fiziopatologie. În procesul inflamator, hiperemia și vasodilatația colaterală apar în peritoneu și țesuturile subiacente, precum și exsudarea în cavitatea abdominală. Se dezvoltă pareza intestinală cu dilatare și perfuzie afectată a peretelui, reabsorbția intestinală este afectată. Toxinele se formează în lumen, care traversează bariera mucoasă și intră în sânge, mobilizând substanțe active vasculare. Vasoconstricția inițială este urmată de vasodilatație cu o creștere a permeabilității capilare. Lichidele, electroliții și plasma trec în cavitatea abdominală liberă, în lumenul intestinal și în interstițiu - sechestrarea în al treilea spațiu. Acest lucru duce la hipovolemie și hemoconcentrare, care, împreună cu vasodilatația periferică, duc la o revenire venoasă redusă la inimă și la un debit cardiac redus. Datorită scăderii perfuziei renale, se dezvoltă oliguria. În stadiul terminal, modificările afectează microcirculația odată cu dezvoltarea coagulopatiei intravasculare diseminate.
Trei etape de dezvoltare. 1. Reactiv - în primele 24 de ore de la început; 2. Compensat - între ora 24 și 72; 3. Decompensat - după a 72-a oră de la început. La copii cu vârsta sub 5 ani, în 80% din cazuri, apendicita acută este diagnosticată în stadiul de perforație cu dezvoltarea peritonitei.
Tablou clinic. Simptomele frecvente sunt: facies hyppocratica, febră până la 39 ° C cu diferență de temperatură axilar-rectală peste 0,5-1 ° C, tahicardie, pulsul care nu corespunde temperaturii, hipotensiune în peritonită avansată, vărsături ale conținutului gastro-intestinal sau intestinal, lipsă de defecare sau sindromul diareic ca expresie a intoxicației severe.
Simptomele locale sunt: durere palpatorie și spontană constantă și protecție musculară inițial în cadranul abdominal inferior drept și ulterior acoperind podeaua abdominală inferioară sau întregul abdomen, simptome pozitive de iritație peritoneală - Bloomberg, Mendel, Rovsing, Obraztsov, Kocher, Sitkovski și altele, cu tendință de generalizare, decolorarea peristaltismului lent, reducerea și dispariția motilității respiratorii a peretelui abdominal, balonarea abdomenului.
Diagnostic. Testele de laborator arată prezența leucocitozei extreme cu uleiuri și granulații toxice, niveluri ridicate de proteină C reactivă și procalcitonină, diselecrolitemie, acidoză metabolică, prezența eritrocitelor, leucocitelor, proteinelor, posibil acetonurie în urină.
Studii de imagistică: ecografia abdominală are 88% sensibilitate și 94% specificitate în diagnosticul apendicitei perforate acute, deoarece datele suspectate pentru inflamația apendicelui sunt diametrul lumenului său de peste 6 mm, dimensiuni neschimbate în timpul compresiei, stratificarea peretelui, hiperecogenitate a mediul țesut adipos; prezența SDR în jurul apendicelui.
Privire de ansamblu radiografia abdomenului în poziție verticală în peritonită arată imaginea ileusului paralitic - pliuri intestinale dilatate cu pereți îngroșați și niveluri hidro-aerice în ele, prezența unui pli "de gardă" pe ileocecalul drept în stadiul inițial de dezvoltare.
Tomografia computerizată abdominală are o valoare informativă foarte ridicată în diagnosticul peritonitei, dar din cauza expunerii la radiații nu este recomandată ca primă alegere la copii, ci numai în cazurile în care alte studii imagistice nu sunt suficient de indicative.
Imagistica prin rezonanță magnetică a abdomenului are o aplicare limitată în diagnosticul de peritonită la copii din cauza costului ridicat, a timpului lung de examinare și a necesității sedării la copiii mici.
Tratament. Tratamentul peritonitei este complex, justificat etiologic și în timp util și include:
Abces periapendicular și infiltrat
Apare adesea în timpul tratamentului antibiotic ambulatoriu al unei alte comorbidități sau în diagnosticarea greșită a apendicitei acute ca boală pediatrică.
La examinare, o formațiune în cadranul abdominal inferior drept sau podeaua abdominală inferioară poate fi rar palpată din cauza protecției musculare a peretelui abdominal, acest lucru putând fi stabilit cel mai bine la un copil care doarme. Frotierea rectală este obligatorie, ceea ce poate ajuta la detectarea durerii, infiltrării sau bombardării peretelui rectal. Distincția dintre un abces periapendicular și o invaginare sau imagistica fecală este, de asemenea, o dificultate de diagnostic. În ceea ce privește abordarea operatorie, spre deosebire de peritonita nerestricționată, în acest caz se recomandă o laparotomie a părului drept, fără spălarea cavității abdominale, pentru a preveni diseminarea procesului limitat. Este prezentat drenajul cavității abcesului.
In concluzie
Bibliografie:
- A. Pinkas, Iv. Whistlers and staff, Emergency Surgery, ediția a doua, 1998.
- Iv. Ivanchev, A. Boyanov și echipa. Boli chirurgicale abdominale acute în copilărie, 1994.
- Iv. Ivanchev, A. Boyanov, Hr. Hristov. Boli chirurgicale abdominale acute la copii, 1984.
- George W. Holcomb III, MD, MBA și colegii; Holcomb and Ashcraft’s Pediatric Surgery ediția a șaptea, 2020.
- Veronica F. Sullins, Steven L. Lee. Ashcraft’s Pediatric Surgery, Ediția a șasea, 2014.
- Nutriție pentru prevenirea calculozei renale în copilărie Pediatrie practică
- Metode moderne de evaluare a țesutului adipos în copilărie, ediția 12013 Pediatrie practică
- Alergia alimentară în copilărie Pediatrie practică
- Screening pentru diagnosticul și tratamentul copiilor cu deficit de hormon de creștere Pediatrie practică
- Tuberculoza în copilărie