Un infarct pulmonar este moartea uneia sau mai multor părți ale țesutului pulmonar din cauza lipsei unui aport adecvat de sânge. Partea țesutului mort se numește atac de cord. Infarctul pulmonar este cel mai frecvent cauzat de embolia pulmonară în combinație cu insuficiența cardiacă cronică stângă. Factori de risc pentru infarct pulmonar sunt boli cardiovasculare concomitente și stază venoasă cronică.
Plămânii sunt rareori infarctați din cauza anastomozelor a două sisteme vasculare - sistemul vascular pulmonar și sistemul vascular bronșic. Infarctul pulmonar este mai frecvent atunci când vasele cu diametrul ≤ 3 milimetri sunt ocluse decât în cazul ocluziei arterei pulmonare centrale.
Oprirea sau reducerea fluxului de sânge este de obicei rezultatul blocării unui vas de sânge care furnizează sânge plămânilor. Blocajul poate fi de la un cheag de sânge care s-a format în inimă care s-a deplasat prin fluxul sanguin la plămâni sau blocajul poate fi de la un cheag care s-a format în vasul de sânge însuși. De obicei, atunci când plămânii sunt sănătoși, aceste blocaje nu reușesc să provoace moartea țesuturilor, deoarece sângele își găsește drumul prin căi alternative. Cu toate acestea, dacă plămânii sunt supraîncărcați, infectați sau alimentați necorespunzător cu aer, infarct pulmonar poate urma obstrucția vaselor de sânge.
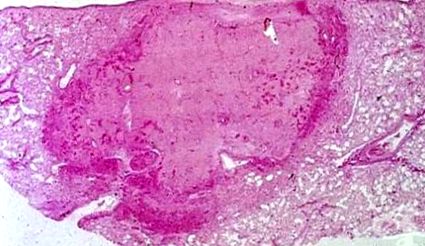
Datorită particularităților morfogenezei și rezistenței semnificative a plămânilor la ischemie, dezvoltarea unui infarct pulmonar complet este mai lentă. Nu există necroză în primele 24 de ore după ocluzia trombotică. Datorită afluxului de sânge din venele pulmonare și arterele bronșice, zona ischemică este înmuiată treptat cu sânge din capilarele rupte. Este nevoie de aproximativ 5 zile pentru ca un infarct pulmonar cu necroză a pereților alveolari să se dezvolte pe deplin. Prin urmare, infarctele pulmonare incomplete sunt foarte frecvente. Germinarea țesutului de granulare începe în a 7-a zi și în 2-3 săptămâni se încheie cu o organizare completă. Cicatricea pigmentată rezultată, datorită acumulării de hemosiderină, se micșorează treptat și în atacurile de cord mici este dificil de observat.
Pneumonia periinfarctală se poate dezvolta în jurul infarctului pulmonar. Mai puțin frecvent, se observă formarea abcesului abcesului sau formarea cavității infarctului datorită colicilor și expectorarea țesutului necrotic. În primele câteva săptămâni de granulare a țesutului, există adesea cuiburi de epiteliu scuamos metaplastic asociat cu țesutul de granulație, care nu trebuie confundat cu carcinomul cu celule scuamoase.
În zona infarctată, pereții alveolari, pereții vaselor de sânge și bronhiolele sunt necrotice. Sunt eozinofile (roz), omogene, lipsesc nuclei, dar își păstrează forma - necroză structurată.
- Patologie a infarctului miocardic
- Cât timp trăiesc persoanele diagnosticate cu cancer pulmonar ᐉ Curios • știri despre stilul de viață
- Cancer de plamani; Dara Ajutor
- Cum să refaci plămânii
- Cancerul pulmonar cu celule mici s-a dovedit a fi cauza tratamentului - BgMedBook